Original Editor – Deschis Fizio proiect
Colaboratori de Top – Ilona Malkauskaite, Shaimaa Eldib, Rachael Lowe, Kim Jackson și Wanda van Știi
Introducere
Laterale leziuni ligamentare sunt, probabil, una dintre cele mai comune legate de sport leziuni văzut de fizioterapeuți., Laterale entorse glezna sunt considerati a fi suferit de bărbați și femei, la aproximativ aceleași rate; cu toate acestea, este sugerat faptul că de sex feminin interscholastic și între colegii jucători de baschet au cu 25% mai mare riscul de a suporta grad I entorse glezna decât omologii lor de sex masculin. Peste 23 000 de entorse de gleznă au fost estimate să apară pe zi în Statele Unite, ceea ce echivalează cu o entorsă la 10 000 de persoane zilnic. entorsele laterale ale gleznei sunt denumite entorse de gleznă inversată sau entorse de gleznă supinație., Acesta este, de obicei, rezultatul unei plante forțatemișcarea flexiei/inversiunii, complexul ligamentelor de pe partea laterală a gleznei este rupt în grade diferite. Deși entorsa gleznei este un prejudiciu relativ benign, reabilitarea inadecvată poate duce la simptome reziduale după entorsa laterală a gleznei afectează 55% până la 72% dintre pacienți la 6 săptămâni până la 18 luni. Frecvența complicațiilor și lățimea simptomelor de lungă durată după entorsa gleznei a dus la sugestia unui diagnostic al sindromului gleznei luxate ., persoanele care suferă numeroase entorse repetitive ale gleznei au fost raportate ca având instabilitate funcțională și mecanică și probabilitate crescută de re-vătămare. Grijă ar trebui să fie, de asemenea, luate pentru a evita cele mai comune cauze de dureri de glezna, și anume; fracturi mici în jurul valorii de glezna si picior (de exemplu, lui Pott fractură) și strecurat sau ruptura de muschi in jurul gleznei (de exemplu, vițel, peroneii, tibial anterior).,
Anatomia funcțională:
oase:
oasele care alcătuiesc articulația gleznei includ tibia distală și fibula (respectiv maleolul medial și lateral) și talusul.
articulatii:
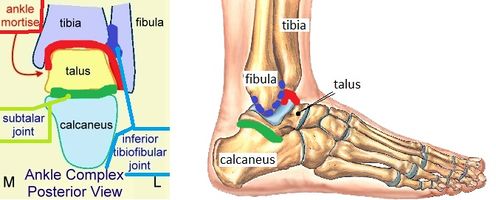
ibia și suprafața superioară a talusului. Permite mișcările plantareflexion și dorsiflexion (plan sagital).,La talocrural comun primește ligamentara sprijin de o capsulă comună și mai multe ligamente, inclusiv anterioară a ligamentului talofibular (ENTORSĂ), posterior ligamentul talofibular (PTFL), ligamentul calcaneofibular (CFL), și deltoid ligament. ATFL, PTFL și CFL susțin aspectul lateral al gleznei.. Plantarflexion este poziția cea mai puțin stabilă a articulației gleznei, ceea ce explică de ce majoritatea leziunilor gleznei apar în această poziție.,
- ligamentele laterale ale gleznei, compuse din ligamentul talo-fibular anterior (ATFL), ligamentul calcaneo-fibular (CFL) și ligamentul talo-fibular posterior.
- ligamentele mediale (deltoide) sunt mult mai puternice decât ligamentul lateral și, prin urmare, sunt rănite mult mai rar.,
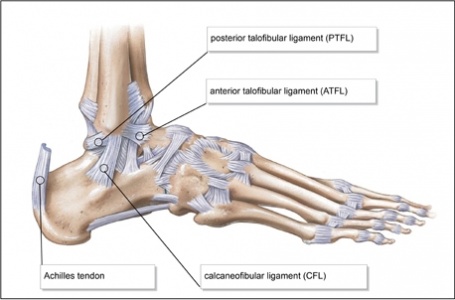
Lateral Ligamentele Gleznei
Mușchii:
următorii mușchi sunt implicați în mișcare articulația gleznei:
- Vițelul de grup, alcătuit din gastrocnemian și solear;
- Peroneus longus și peroneus brevis;
- Tibial anterior.
inervație:
livrările motorii și senzoriale ale complexului gleznei provin din plexurile lombare și sacrale., Alimentarea cu motor a mușchilor provine de la nervii peroneali tibiali, adânci și peroneali superficiali. Alimentarea senzorială provine de la acești 3 nervi amestecați și 2 nervi senzoriali: nervii surali și saphenoși.
factori de Risc:
indicele de masă Corporală, lent excentric inversiune putere, rapid concentrice flexie plantara rezistență, pasive inversiune poziție comună sens, iar timpul de reacție de peroneus brevis au fost asociate cu un risc semnificativ crescut de laterale entorsa glezna.,scopul examenului fizic este de a determina:
- cantitatea de instabilitate prezentă prin evaluarea gradului de entorsă;
- pierderea intervalului de mișcare (ROM);
- pierderea forței musculare;
- nivelul Proprioceptiei reduse.
observație
examinarea fizică începe cu observarea generală a piciorului și a gleznei. Se observă orice semne de leziune, inflamație, modificări de culoare ale pielii sau artrfie/hiporertfie a mușchilor., După aceea, observarea piciorului și a gleznei continuă în două poziții diferite care nu poartă greutate (n-WB) și poziții de greutate b-aring (WB). Faceți o notă a modelului de mers, gradul de limp (dacă există), expresia fathe cial pe greutate b-aring și orice alte semne care pot oferi mai multe informații despre prejudiciu.
istoric
luarea unui istoric precis este un pas important în determinarea naturii prejudiciului. O leziune plantarflexion/inversiune ar indica deteriorarea ligamentului lateral, în timp ce o leziune dorsiflexion/eversiune ar indica deteriorarea ligamentului medial., Istoricul anterior al vătămării din aceeași parte va oferi indicii cu privire la faptul dacă glezna a fost instabilă sau că o vătămare anterioară nu a fost reabilitată corespunzător. Istoricul leziunilor pe cealaltă parte poate indica o predispoziție biomecanică față de leziunile gleznei., entorsele ligamentului pot fi de următoarele grade:
- gradul 1-rupere ușoară, dureroasă, minimă a fibrelor ligamentului;
- gradul 2 – rupere moderată, dureroasă, semnificativă a fibrelor ligamentului;
- gradul 3 – ruptură severă, uneori nu dureroasă, completă a fibrelor.
gama de mișcare (ROM)
ROM-ul gleznei trebuie evaluat activ și pasiv. Mișcările care trebuie evaluate sunt:
- Plantarflexion și dorsiflexion;
- Inversiune și eversiune.,
Palparea
Un aspect important al examinării inițiale este de a determina exact site-ul lateral de ligamente, dacă e în REGULĂ, CFL sau PTFL (de obicei deteriorat în ordinea asta). Palparea aspectului lateral al gleznei pe parcursul diferitelor aspecte ale complexului ligamentului va oferi informații detaliate despre locația exactă a lacrimii. Începeți să palpați ușor, deoarece acest lucru poate fi acut dureros pentru pacient.,
teste Speciale
- Anterior trage
- Astragalului înclinați
- Proprioceptive
- Un anterioară sorti se face pentru a testa integritatea ENTORSĂ și CFL. Cu glezna în plantarflexion, călcâiul este prins cu tibia stabilizată și trasă anterior.talar tilt se face pentru a evalua integritatea ATFL și CFL lateral și ligamentul deltoid medial., Din nou, călcâiul este prins, tibia este stabilizată, iar talusul și calcaneul sunt deplasate lateral și medial.propriocepția poate fi evaluată în orice număr de moduri din ce în ce mai dificile, începând cu o simplă poziție cu un singur picior. Pacientul o poate face mai întâi pe partea normală, pentru a permite terapeutului să-și facă o idee despre ceea ce este normal și apoi să încerce pe partea rănită.acest test poate fi progresat solicitând pacientului să ajungă în afara bazei suportului (BOS), rotindu-și gâtul sau închizând ochii., Mutarea pe o placă wobble sau orice altă suprafață instabilă va permite terapeutului să evalueze capacitatea pacienților de a răspunde la o suprafață în schimbare. mișcările funcționale, cum ar fi lunges și hopping, ar trebui incluse în evaluare.,
diagnostic Diferențial
Un diagnostic diferențial trebuie să fie efectuate pentru a exclude posibilitatea de următoarele, mai puțin frecvente leziuni:
- fractură a Gleznei (medial/lateral de maleola, distale de tibie/fibular)
- Deteriorarea medial ligamentul
- glezna Dislocat
- Alte leziuni ale țesutului moale (peronier tendoane, mușchi tulpina)
Ottawa Glezna Reguli furniza orientări utile în determinarea prezenței unei fracturi., Bachmann și colab., în revizuirea sistematică, au aflat că dovezile susțin Regulile gleznei Ottawa ca instrument precis pentru excluderea fracturilor gleznei și a piciorului Mijlociu. Instrumentul are o sensibilitate de aproape 100% și o specificitate modestă, iar utilizarea acestuia ar trebui să reducă numărul de radiografii inutile cu 30-40%. dacă un pacient nu poate suporta greutatea imediat după leziune, este indicată o radiografie din cauza riscului unei fracturi semnificative clinic a gleznei., Nerespectarea regulilor Ottawa pentru evaluarea fracturii gleznei poate fi semnificativă în orice procedură judiciară în cazul în care acestea apar. Chiar dacă leziuni la ligamentul lateral sunt de mult mai frecvente, să fie conștienți de faptul că pot exista alte leziuni asociate cu prejudiciul ligamentului lateral. Lipsa unui prejudiciu asociat poate împiedica revenirea la nivelul de activitate funcțională pre-vătămare și poate duce la așa-numita „gleznă cu probleme”., tratamentul și reabilitarea conform Green et, al, calitatea generală a liniilor directoare existente ale ligamentului Lateral al gleznei este slabă, majoritatea fiind depășite. De asemenea, mai multe inconsecvențe în interpretarea dovezilor dintre grupul de dezvoltare CPG și absența unei metodologii coerente a CPG reprezintă o barieră în calea implementării.
Reduce durerea și umflarea
- managementul inițial (adică, în primele 48-72 de ore) de o leziune acută a ligamentului lateral este de a reduce durerea și umflarea urmând regimul de orez; odihnă, gheață, compresie și altitudine.
- dacă rulmentul de greutate (WB) este prea dureros, pacientului i se pot administra cârje de cot și nu poartă greutate (NWB) timp de 24 de ore. Cu toate acestea, este important ca cel puțin parțial rulment de greutate (PWB) este inițiat relativ curând, împreună cu un model normal de mers toc-toe, deoarece acest lucru va ajuta la reducerea durerii și umflarea.,
- masajul delicat al țesuturilor moi poate fi efectuat pentru a ajuta la îndepărtarea edemelor și a întinderilor blânde, atât timp cât aceasta nu necesită durere.de îndată ce durerea permite, pacientul ar trebui să înceapă exercițiile de mișcare activă fără durere (ROM).,


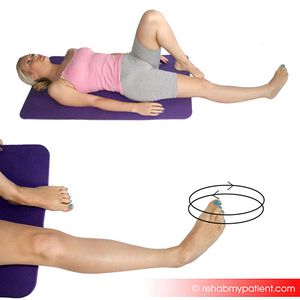
de a Restabili puterea
Eversie este deosebit de important.,
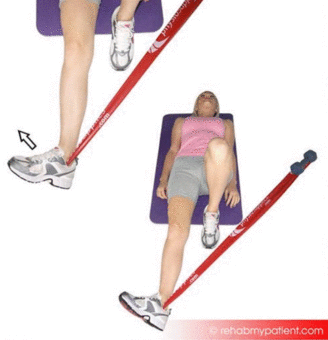

Restore proprioception
Proprioception training should begin as soon as pain allows during the rehabilitation programme.,c2″>


Reveni la activitatea funcțională
Pacienții ar trebui să fie evaluat pentru capacitatea de a efectua următoarele activități durerea gratuit:
- Răsucire
- Sărituri
- Salt de pe un picior
- Funcționare
- Cifra de 8 de funcționare
Înainte de a se întoarce la activitatea funcțională a pacientului ar trebui să aibă o gamă completă de durere taxa de circulație în glezna, puterea normală normală și propriocepție., Dacă reveniți la sport, sportivul ar trebui încurajat să poarte o brățară de gleznă sau să bandajeze glezna pentru încă 6 luni pentru a oferi sprijin extern. Tipurile de înregistrări includ o blocare a călcâiului și o cifră de 6.
Resurse
- sexul problema: epidemiologia leziuni glezna la sportivii care participa la baschet.Osea TM, Carey CC, Harrer MFClin Orthop St Res. 2000 Mar; (372):45-9.,
- Fallat L, Grimm D J, Saracco J A. sindromul gleznei Luxate: prevalența și analiza a 639 de leziuni acute. J Glezna Piciorului Surg. 1998;37:280-285
- Gerber J P, Williams a G N, Scoville C R, Arciero R O, Taylor D C. Persistentă handicap asociat cu entorse glezna: un studiu prospectiv examinarea unei atletic populației. Picior Glezna Int. 1998;19:653–660.
- instabilitatea piciorului după leziuni ale ligamentului lateral al gleznei.Freeman MAJ Bone Joint Surg Br. 1965 Nov; 47 (4): 669-77.
- 5.0 5.1 5.2 5.3 Hertel, J. (2002)., Anatomia funcțională, patomecanica și fiziopatologia instabilității laterale a gleznei. Jurnalul de antrenament atletic, 37 (4), 364.
- articulațiile și mișcările piciorului: terminologie și concepte.Huson AActa Morphol Neerl Scand. 1987; 25(3):117-30.
- Viladot a, Lorenzo J C, Salazar J, Rodriguez A. articulația subtalară: embriologie și morfologie. Glezna Piciorului. 1984; 5:54-66
- articulația subtalară: embriologie și morfologie.Viladot A, Lorenzo JC, Salazar J, Rodríguez pe glezna. 1984 Septembrie-Octombrie; 5 (2): 54-66.
- Kobayashi T, Tanaka M, Shida M., Factorii de risc intrinseci ai entorsei laterale a gleznei: o revizuire sistematică și Meta-analiză. Sănătate Sportivă. 2016 Mar-Apr; 8 (2): 190-3.
- Hengeveld E, Banks K. manipularea periferică a lui Maitland. Vol 2. Edinburgh: Churchill Livingstone, 2014.
- Bachmann lm, Kolb E, Koller MT, Steurer J, ter Riet G. precizia regulilor gleznei Ottawa pentru a exclude fracturile gleznei și piciorului Mijlociu: revizuire sistematică. BMJ. 2003;326(7386):417.
- Verde T, Willson G, Martin D, Fallon K., Care este calitatea ghidurilor de practică clinică pentru tratamentul entorselor acute ale ligamentului gleznei laterale la adulți? O revizuire sistematică. Tulburări musculo-scheletice BMC. 2019 decembrie 1;20(1): 394.