a síndrome de Cotard é um raro neuropsiquiátricos condição, que se manifesta como niilista ilusões que vão desde a negação da existência de partes do corpo, a negação da auto-existência.1 embora descrito inicialmente em 1880, muito pouco é entendido sobre esta desordem, e sua inclusão no DSM-5 como uma lista específica foi evitada., O estado atual da síndrome de Cotard é sua conceitualização como uma manifestação de um distúrbio subjacente. Embora Cotard é frequentemente descrito como uma síndrome psiquiátrica, estudos publicados têm mostrado uma forte correlação entre uma doença neurológica pré-existente e a condição.,1
Uma variedade de condições neurológicas associadas têm sido descritos, incluindo enxaquecas,2 hemorragia subdural,3 atrofia cerebral,4 cerebral artério-venosa de malformação,5 esclerose múltipla,6 infarto cerebral,7 superior trombose do seio sagital,8 lobo parietal tumor,9 de epilepsia do lobo temporal,5 doença de Parkinson,de 10 de encefalopatia,1 e lesão cerebral.11 compreender a síndrome de Cotard e a sua ligação a outras condições neurológicas é essencial para identificar modalidades de tratamento adequadas.,
O objetivo deste estudo foi identificar os pacientes com síndrome de Cotard vistos em nossa instituição nas últimas duas décadas e identificar os pacientes em que a doença de Cotard foi considerada secundária a outra doença psiquiátrica ou neurologica ou insulto. Ao fazê-lo, esperávamos descrever a associação entre as condições de Cotard e outras que afetam o cérebro, a fim de melhor definir possíveis mecanismos fisiopatológicos subjacentes à síndrome.,
Métodos
os Pacientes foram identificados através de pesquisa da Clínica Mayo computadorizada clínica de banco de dados (1996-2016) para todas as pessoas por quem qualquer um dos seguintes termos havia sido mencionado no prontuário médico, com variações: Cotard(‘s) e síndrome da ilusão(s) de negação, niilista, um delírio(s), síndrome do cadáver ambulante, um delírio(s) de falta de órgãos, a negação de sua existência, a idéia(s) da condenação.a pesquisa identificou 18 doentes. Os registros médicos de todos os 18 pacientes foram revistos em detalhe para determinar se havia evidência de delírios de Cotard., Critérios de inclusão para a síndrome de Cotard incluíam descrições da negação da existência ou crença na destruição de órgãos internos, negação de estar vivo, ou negação da existência da alma, com delírios niilísticos sendo necessários para a inclusão. Dos 18, três pacientes foram excluídos depois de uma revisão dos registros médicos não revelou nenhuma evidência de Cotard é. Estes três pacientes foram capturados no original, 18 por causa dos comentários no prontuário, como “nega Cotard delírios.”Dois pacientes adicionais foram excluídos, uma vez que tinham menos de 18 anos de idade., Um paciente foi removido porque ele mostrou sinais de somatoparafrenia (negação de membros) em vez de Cotard, embora ele foi inicialmente diagnosticado com delírios de Cotard. Assim, um total de 12 pacientes adultos foram identificados como tendo sido diagnosticados com síndrome de Cotard e foram incluídos neste estudo com base nos critérios de inclusão. Dados demográficos, clínicos, neuroimagens e de tratamento foram então abstraídos para esses 12 pacientes.o estudo foi aprovado pelo Conselho de revisão Institucional da Clínica Mayo., Todos os pacientes deste estudo deram consentimento informado por escrito para que seus dados fossem utilizados para fins de pesquisa.os resultados de
dos 12 doentes identificados como tendo evidência de delírios de Cotard, oito (67%) eram do sexo masculino e quatro (33%) do sexo feminino. A idade mediana na apresentação foi de 52 anos (intervalo: 30-85 anos). Quatro dos 12 pacientes exibiram outros comportamentos incomuns, e oito dos 12 foram descritos como tendo outros delírios ou psicoses (Tabela 1).
| Outros Delírios ou Psicoses | Outros Comportamentos Incomuns | Tratamentos de Fechar e de Resposta | ||||
|---|---|---|---|---|---|---|
| 1 | 44 M | Descrito sentimento, como se ele não estivesse mais vivo e que ele não pense que qualquer um poderia matá-lo, porque ele não estava vivo de qualquer maneira., | Agravamento de seus sintomas de humor, alucinações, pensamento delirante, e de auto-injúria comportamentos ao longo das últimas semanas; PMH de transtorno bipolar, transtorno de personalidade borderline, a toxicodependência múltipla (álcool e opiáceos), em plena remissão sustentada, e dores de cabeça cluster. | alucinações visuais de ratos correndo através da placa de base, aranhas na parede, e rostos das pessoas derretendo. | none described | Dialectical-behavioral therapy plus buspirone (30 mg T. I. D.,) além de lítio (900 mg b.eu.d.) além de lamotrigina (200 mg b.eu.d.) além de quetiapina (500 mg de p.d.) além de clonazepam (1,5 mg de p.d. para 5 dias) resultou em resolução completa dos sintomas. |
| 2 | 85 F | Tornou-se cada vez mais preocupados com pensamentos mórbidos sobre sua própria vida e foi convencido de que ela não estava vivo e de sua vida “foi uma mentira.,” | Início subagudo de sintomas depressivos, incluindo o sono fragmentado; diminuição da energia; diminuição do interesse em comer; humor deprimido; e desamparo positivo, desesperança e inutilidade. | sentiu que as pessoas estavam tentando confiscar dinheiro dela e roubar sua identidade. | Nenhum descrito | Oito tratamentos da ECT além de quetiapina (titulada a partir de 25 mg a 100 mg de p.d.) além de lorazepam (0,5 mg PRN), além de citalopram (20 mg p.d.,) resultou na resolução dos sintomas no prazo de 21 dias após a apresentação. |
| 3 | 74 M | Relatou que ele tinha sido esfaqueado e morto em sua casa de repouso. Referiu-se à sua cama como o seu “caixão”.” | estado mental alterado com preocupação por psicose e/ou delírio. | Noted hearing the voice of” almighty God ” telling him that people are dying on the hospital unit., | nenhuma descrita | risperidona (1, 5 mg Q. D.) Durante 10 dias resultou na resolução completa dos sintomas. |
| também convencido de que a esposa era uma impostora e um alienígena (síndrome de Capgras). | ||||||
| alegou que ele estava sendo alimentado comida de gato para o jantar e que uma vez que eles colocaram “pins nos hambúrgueres,” porque alguém “sabotou-os.,” | ||||||
| 4 | 66 M | Acreditavam que ele morreu no hospital e tinha ressuscitado no domingo de Páscoa; manteve-se fixa a ilusão, sobre a sua “morte” por vários dias até serem tratadas. | induzida por Esteróides psicose | Nenhum descrito | Nenhum descrito | Remoção de tratamento com corticosteróides resultou em resolução completa dos sintomas após 20 dias., |
| 5 | 65 M | Acreditavam que ele morreu na mesa de operação durante a cirurgia. Sua prova era que a luz da tela de televisão “continua desaparecendo” e que este era o pós-vida e ele estava sendo testado., | Encefalopatia e convulsões no pós-operatório após a sedação na UTI e sem dormir por, pelo menos, 48 horas | Alucinante que outras pessoas estavam na sala | “Swatting” em membros da equipe | Lacosamide (150 mg) por 4 dias resultou na resolução dos sintomas., |
| 6 | 35 | Acreditava que o seu cérebro estava apodrecendo e que havia minhocas em sua cabeça que ela podia sentir. | psicose induzida pela desidratação no cenário da pielonefrite, esquizofrenia paranóica crónica, parasitose delirante, e uma história de dependência de opiáceos e benzodiazepam., | alucinações Auditivas | Nenhum descrito | ressuscitação com Fluidos e hidratação resultou em alívio dos sintomas e o retorno à linha de base em 2 semanas. |
| 7 | 39 F | Insistiu que ela tinha morrido de uma overdose dada pelo pessoal do hospital; notou que ela quer dormir “em meu caixão., | convulsões, hiponatremia leve; HM de esquizofrenia paranóica, transtorno esquizoafetivo, transtorno bipolar I, e traços de personalidade do cluster B. | Paranóia | de olho Intenso contato | Lorazepam (2 mg q.d.) além de ácido valpróico (1000 mg q.d.) além de risperidona (8 mg q.d.) além de meio de terapia resultou na resolução dos sintomas após 1 mês., |
| 8 | 50 M | Acreditavam que seu braço havia sido cortada e seus dedos estavam sendo triturados e que ele estava morrendo. | transtorno psicótico Resistente à medicação não especificado de outra forma, com história de abuso de polissubstâncias e traços de personalidade narcisista. | acreditava que a televisão estava falando com ele e isso foi quando ” as vozes são as mais claras.,” | nenhuma descrita | um tratamento de ECT melhorou drasticamente os sintomas. |
| 9 | 30 M | Acreditavam que ele havia morrido e agora estava em um entre-mundo, entre os vivos e os mortos. | disfunção do lobo Frontal e disfunção cognitiva (confirmada por testes neuropsiquimétricos) e abuso de polisubstância (maconha e álcool)., | comportamento paranóico; por exemplo, ele vestia meias e perguntava: “quem as pôs em mim?” | Nenhum descrito | Escitalopram (20 mg b.eu.d.) além de risperidona (doses variadas, indo de alta de 4 mg q.h.s.) além de lurasidone (80 mg p.d.) durante 1 mês, resultou em melhora dos sintomas. |
| 10 | 39 F | Apesar da confirmação de que ela não estava morta, ela perseverated sobre a idéia de que ela não estava vivo., | trombose sagital sinusal; HMF de depressão. | Nenhum descrito | prender a Respiração feitiços (“os Mortos não respirar”), repetitivo, protrusão de língua-movimentos de retração por 1-2 horas, e mutism (possivelmente causado por sugestões disse a ela que os mortos não falam). | Lorazepam (2 mg cumulativo) mais clonazepam (1, 5 mg Q. D.) por 22 dias resultou na resolução dos sintomas., |
| 11 | 67 M | achei que havia erros em seus olhos, em seu estômago, e em sua parte inferior. Queria ir ao médico para removê-los, pois ele achava que os insetos estavam “matando-o.” | psicose induzida pela Amantadina no estabelecimento do diagnóstico supra-nuclear da paralisia; HPM da depressão. | none described | Standing in front of the mirror to brush his teething and not doing anything for an hour., | a remoção da amantadina resultou numa ligeira melhoria dos sintomas, embora os dados de acompanhamento sejam limitados. |
| 12 | 30 M | Acreditavam que seus órgãos internos do corpo foram sendo comido por um vírus e que ele ia morrer cedo por causa de ti. | sem diagnósticos psicológicos ou neurológicos associados, mas queixas de disfunção autônoma e contracções musculares de etiologia indeterminada., | Nenhum descrito | Nenhum descrito | Nenhum tratamentos foram perseguidos, e no follow-up de dados estão disponíveis. |
aAbbreviations: b.eu.d. duas vezes por dia; ECT, a eletroconvulsoterapia; F, feminino; M, masculino; PMH, história médica; t.eu.d. três vezes ao dia; q.d. todos os dias; q.h.s., na hora de dormir.
Tabela 1., Dados Demográficos e clínicos do doente
oito dos 12 doentes descritos sentindo que tinham morrido, e quatro doentes alegaram que estavam a morrer. Três dos oito pacientes descritos foram mortos por profissionais de saúde. Três dos quatro pacientes que afirmaram estar morrendo descreveu a destruição de seus órgãos internos e partes do corpo por “vermes”, “vírus”, ou “bugs”, com um desses pacientes previamente diagnosticados com delirante parasitose (paciente 6).,
oito pacientes tinham uma história psiquiátrica documentada, com dois (17%) carregando um diagnóstico de esquizofrenia, três (25%) tendo sido diagnosticados com depressão, e quatro (33%) tendo uma história de abuso de polissubstâncias (Tabela 1). Um doente (doente 3) apresentou síndrome de Capgras co-ocorrendo; outro doente (doente 10) apresentou sinais de catatonia.cinco indivíduos (42%) apresentaram sintomas neurológicos no momento do diagnóstico de Cotard., Os diagnósticos neurológicos incluíram convulsões, enxaquecas, trombose do seio sagital, encefalopatia e convulsões, paralisia supranuclear e disfunção do lobo frontal (Tabela 1). As condições não neuropsiquiátricas que correspondiam aos delírios de algodão incluíram psicose induzida por esteróides, desidratação e psicose induzida por amantadina (Tabela 1).estavam disponíveis dados de electroencefalograma (EEG) para quatro dos 12 doentes. Os quatro doentes com EEGs apresentaram algum grau de abrandamento não específico (Tabela 2).
| Paciente | Tipo de Imagem | os Achados de Neuroimagem | EEG Disponível | EEG Resultados |
|---|---|---|---|---|
| 1 | ressonância magnética da cabeça | Alguns focos dispersos de aumento T2 sinal na substância branca do lobo frontal direito., | Não | N |
| 2 | ressonância magnética da cabeça | Moderada difusa leukoaraiosis e do parênquima perda de volume, mais acentuada em ambos os lobos frontais., | Não | N |
| 3 | ressonância magnética e de tomografia computadorizada da cabeça | Crônica direito MCA território do miocárdio com frontal do lobo temporal encephalomalacia e gliose e Wallerian degeneração do tronco cerebral. Pequenas quantidades de produtos derivados de sangue associados na região do enfarte crónico. Leucoaraiose ligeira. Perda de volume parenquimal cerebral moderada proeminente. Encefalomalácia subinsular direita hipoattenuation periventricular e calcificação distrófica., | SIM | EEG mostra uma ligeira diminuição difusa e não específica de fundo (disritmia de grau 1). Não esteve presente qualquer actividade epileptogénica potencial durante a gravação. |
| 4 | ressonância magnética da cabeça | Negativo | Sim | EEG mostra moderada difusa inespecíficos desaceleração do fundo e o excesso de beta. Não esteve presente qualquer actividade epileptogénica potencialmente durante as gravações do despertar ou do sono., Disritmia de grau 1 generalizada. A gravação durante a vigília contém actividade alfa de 9 Hz sobre as regiões posteriores da cabeça. Observa-se alguma ligeira diminuição generalizada e aumento na beta. Não ocorreu actividade anormal durante a estimulação fótica. |
| 5 | ressonância magnética da cabeça | Crônica direito corona radiata, enfarte lacunar com associados hemosiderin. Leucoaraiose leve. Perda generalizada de volume cerebral e cerebelar com uma dilatação proporcional do sistema ventricular., | SIM | EEG mostra alguma ligeira desaceleração difusa não específica do fundo. Embora o doente tenha sido intermitentemente sonolento durante todo o registo, a ligeira diminuição também esteve presente durante tempos de alerta relativo. Não esteve presente qualquer actividade epileptogénica potencialmente durante as gravações do despertar ou do sono., |
| 6 | ressonância magnética da cabeça | 2-3 pequenos focos de T2 sinal dentro da substância branca subcortical de ambos os hemisférios cerebrais, provavelmente isquêmico ou degenerativas.,n=”1″ colspan=”1″>N | Não | N |
| 9 | TC da cabeça | Negativo | Não | N |
| 10 | ressonância magnética da cabeça | Progressão da anterior bilateral hemisfério cerebral infartos envolvendo ambos os lobos frontais anteriormente, ambos os lobos occipitais, e o posterior direito frontal-anterior parietais., Trombose completa do seio sagital superior. A ressonância magnética também demonstra a irregularidade de ambos os seios transversais, esquerda maior que direita, que pode representar a extensão do trombo para os seios transversais e talvez sigmóides. Novo aumento cortical em um padrão gyriforme presente nos lobos frontal e occipital bilateralmente e em ambos os lobos parietais. | SIM | o EEG portátil mostra um grau moderado de desaceleração não específica sobre as regiões de cabeça bitemporal., Estes achados são consistentes com uma perturbação focal da função cerebral ou lesão focal envolvendo estas regiões. |
| 11 | ressonância magnética da cabeça | Isquêmica de pequenos vasos da doença em ambos os hemisférios cerebrais, sem focais restritas difusão, nem intracraniana paramagnético susceptibilidade efeito. Perda generalizada de volume cerebral e cerebelar., | Não | N |
| 12 | ressonância magnética da cabeça | Normal suave lateral do ventrículo assimetria. | Não | N |
aAbbreviations: tomografia computadorizada, tomografia computadorizada; EEG, eletroencefalograma; MCA, meio artéria cerebral.
TABELA 2., Os dados de Neuroimaging e electroencefalograma Findingsa
Neuroimaging estavam disponíveis para 11 dos 12 doentes (Tabela 2). Sete dos 11 (64%) doentes com neuroimagem mostraram evidência de lesões do hemisfério bilateral ou do lado direito. Quatro doentes (36%) apresentaram alterações nos seus lobos frontais, incluindo leucoaraiose bilateral e perda de volume, hiperintensidades de matéria branca do lado direito no T2, encefalomalácia do lado direito e enfarte do lado direito. Quatro (36%) demonstraram perda generalizada de volume na imagem., Três (27%) indivíduos apresentaram grandes lesões vasculares, incluindo um enfarte do miocárdio médio crónico (MCA), um enfarte da corona direita crónica e um enfarte do miocárdio com trombose sagital superior, com consequentes enfarte do lobo frontal e occipital bilateral (Figura 1).
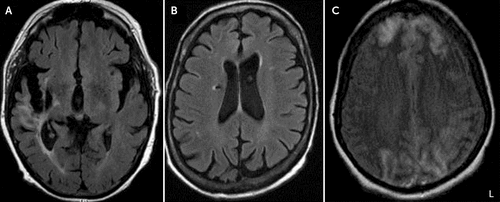
a FIGURA 1., Axial Varreduras do Cérebro, Destacando Áreas de Grandes Lesões Vasculares em Três Pacientes Com Cotard Delusionsa
uma imagem mostra grandes lesões vasculares em três pacientes com delírio de Cotard, incluindo uma crônica clique com o botão direito do meio artéria cerebral território do miocárdio com frontal do lobo temporal encephalomalacia e gliose no paciente 3 (A), uma crônica direito corona radiata, enfarte lacunar com associados hemosiderin no paciente 5 (B), e bilaterais hemisfério cerebral infartos envolvendo ambos os lobos frontais anteriormente e ambos os lobos occipitais no paciente 10 (C). L = lado esquerdo da imagem.,
11 Em 12 doentes receberam tratamento, e todos os 11 tiveram uma melhoria e / ou resolução de delírios de Cotard (Tabela 1). Os tratamentos utilizados em pacientes incluídos eletroconvulsoterapia (ECT), psicoterapia, terapia comportamental, ansiolíticos (buspirona), antidepressivos (citalopram), antipsicóticos (risperidona, quetiapina, lurasidone, e o lítio) anticonvulsivantes (ácido valpróico, lacosamide, e lamotrigina), sedativos (clonazepam e o lorazepam), terapia de reidratação, e remoção de ofender drogas., A resposta ao Tec foi variável em termos de número de tratamentos (intervalo: 1-8) e adição de farmacoterapia (Tabela 1). Na maioria dos doentes, o tratamento farmacológico envolveu várias classes de fármacos (por exemplo, lorazepam mais ácido valpróico mais risperidona) (Ver Tabela 1).neste estudo foram notificados delírios de Cotard em doentes com um espectro relativamente vasto de distúrbios neurológicos, psiquiátricos e médicos. Curiosamente, havia uma predileção de gênero para os homens., A Idade Média dos indivíduos afetados era de 52 anos, o que contrasta com a ideia anteriormente proposta de que a síndrome de Cotard é principalmente uma condição dos idosos.12 publicações anteriores sobre o tema de Cotard mostraram uma associação com dores de cabeça,2 convulsões,5 trombose do seio sagital,8 atrofia cerebral,4 encefalopatia,1 enfarte,7 catatonia,13,14 e síndrome de Capgras,7,11 que confirmamos., Além disso, identificamos outras potenciais associações de diagnóstico não relatadas anteriormente, incluindo desidratação, psicose esteróide, paralisia supranuclear e/ou psicose de amantadina. No entanto, é importante notar que no paciente apresentando delírios de Cotard no cenário de psicose induzida pela desidratação, havia previamente documentados diagnósticos de esquizofrenia paranóica e parasitose delirante, e um histórico de dependência de opiáceos e benzodiazepam., No entanto, os delírios do paciente responderam à ressuscitação de fluidos, fortalecendo a ideia de seu possível envolvimento na fisiopatologia.a amantadina demonstrou induzir psicose e mania na literatura, mas não foi previamente notificada em doentes com delírios de Cotard.O mesmo se aplica à hiponatremia17 relacionada com a desidratação e à utilização de corticosteróides.18 a maioria (64%) dos doentes apresentou alterações bilaterais ou do lado direito., Este é um achado importante que acrescenta à crescente literatura sobre síndromes delirantes de identificação errônea (DMSs), sob o qual alguns postulam que a síndrome de Cotard cai.Além disso, estudos têm demonstrado tendências de atrofia cerebral bilateral aumentada e atrofia do lobo frontal mediana, em particular em pacientes diagnosticados com a doença de Cotard.20 também descobrimos que a região mais afetada foi o lobo frontal (36% bilateralmente ou do lado direito), embora outras áreas também estivessem envolvidas. Foi encontrada atrofia cerebral Bilateral em quatro dos 11 doentes (36%)., As lesões vasculares pareciam ser a mudança mais comum observada, especialmente no lado direito, o que se alinha com os achados de vários relatórios.3, 7,8
dano frontal Direito foi relatado em pessoas com erros de identificação delirantes.A síndrome de Cotard se insere na categoria de delírios de hipofamilaridade em termos de DMSs.19 foi sugerida uma hipótese de “dois hit” para DMSs, na qual o primeiro hit produz percepção anormal e o segundo hit leva à persistência da percepção anormal apesar de ser apresentada evidência em contrário.,19 a fisiopatologia de algumas destas síndromes identificadas envolve desconexões nos circuitos neurais envolvidos na percepção de si mesmo, com explicações potenciais citando que DMSs, em particular delírios de hipofamiliaridade, resultam de uma incapacidade de ligar percepções de estímulos externos ou ambientais com memórias autobiográficas geradas internamente.,19,23 Estudos citam que uma profunda direito frontal lesão poderia interromper o anatômicas ligação entre o temporal e o límbico regiões: danos no lobo frontal; esta interrupção pode resultar em um distúrbio na familiaridade de si, pessoas, lugares, objetos, e assim por diante, e a ocorrência de lesão do lobo frontal pode levar a um problema com a resolução do conflito cognitivo.22 lesões especificamente do hemisfério não-dominante também foram envolvidas na síndrome de Cotard,24 indicando que os resultados de mudanças no hemisfério não-dominante podem de fato ser significativos., Além disso, foi demonstrado que o DMSs co-ocorre simultaneamente na literatura publicada anteriormente.19 Também vimos isso em nosso paciente que apresentou delírios de Capgras e Cotard, ambos classificados como síndromes de hipofamilaridade.19
em termos de modalidades de tratamento, tanto a ECT como a farmacoterapia demonstraram ser eficazes na luta contra a síndrome de Cotard na literatura.,3, 21, 25 um estudo anterior demonstrou aumento da ligação ao receptor de dopamina em um paciente que apresentou o de Cotard,26 que reforçou a associação entre a esquizofrenia e a síndrome de Cotard através da hipótese da dopamina. Assim, a eficácia dos antagonistas dopaminérgicos tais como a risperidona e a quetiapina e inibidores selectivos da recaptação da serotonina (ISRS), tais como o citalopram (que também demonstrou diminuir a dopamina no cérebro), nesta situação, pode ser facilmente explicada.,Numa veia semelhante, a amantadina é um agonista do receptor da dopamina, o que pode potencialmente explicar a psicose e os delírios resultantes no doente 11.a abordagem geral para o tratamento envolvia o tratamento da doença médica ou neuropsiquiátrica subjacente em todos os casos. Nosso estudo também aponta para o potencial benefício da psicoterapia comportamental no tratamento da síndrome de Cotard quando usado em conjunto com a farmacoterapia., As numerosas modalidades de tratamento demonstradas serem eficazes no alívio dos sintomas da síndrome de Cotard neste estudo são promissoras na medida em que confirmam que a ilusão é muitas vezes facilmente combatível com tratamentos prontamente disponíveis.as limitações deste estudo incluem uma coorte relativamente pequena, embora esta seja uma ilusão rara, e informação de acompanhamento incompleta para alguns doentes. Além disso, em termos de neuroimagem, três dos 12 pacientes não foram submetidos a RM, o que, infelizmente, é uma limitação inevitável em um estudo retrospectivo como este., Portanto, estudos de imagem multicêntricos, prospectivos, clinico-anatômicos e funcionais são necessários para determinar a perturbação anatômica ou da rede que explica esta ilusão incomum, mas interessante.
os autores relatam não haver relações financeiras com interesses comerciais.,
1 Ramirez-Bermudez J, Aguilar-Venegas LC, Crail-Melendez D, et al.: Síndrome de Cotard em pacientes neurológicos e psiquiátricos. J Neuropsychiatry Clin Neurosci 2010; 22: 409-416Link, Google Scholar
2 Bhatia MS, Agrawal P, Malik SC: cotard’s syndrome in migraine (a case report). Indian J Med Sci 1993; 47: 152-153Medline, Google Scholar
3 Perez DL, Fuchs BH, Epstein J: A case of Cotard syndrome in a woman with a right subdural hemorrágage., J Neuropsiquiatry Clin Neurosci 2014; 26: E29—E30Link, Google Scholar
4 Chatterjee SS, Mitra s: “I do not exist” – síndrome de Cotard na atrofia do córtex insular. Biol Psychiatry 2015; 77: E52-e53Crossref, Medline, Google Scholar
5 Drake ME Jr: cotard’s syndrome and temporal lobe epilepsia. Psychiatr J Univ Ott 1988; 13: 36-39Medline, Google Scholar
6 Gardner-Thorpe C, Pearn J: The Cotard syndrome. Relatório de dois doentes: com uma revisão do espectro alargado de “délire des négations”.,”Eur J Neurol 2004; 11: 563-566Crossref, Medline, Google Scholar
7 Sottile F, Bonanno L, Finzi G, et al.: Síndrome de Cotard e Capgras após acidente vascular cerebral isquémico. J Stroke Cerebrovasc Dis 2015; 24: e103-e104Crossref, Medline, Google Scholar
8 Hu WT, Diesing TS, Meissner I: síndrome de Cotard em um paciente com trombose sagital superior. Biol Psychiatry 2006; 56: 263SGoogle Scholar
9 Bhatia MS: síndrome de Cotard no tumor do lobo parietal., Indian Pediatr 1993; 30:1019–1021Medline, Google Scholar
10 Factor SA, Molho ES: Threatening auditory hallucinations and Cotard syndrome in Parkinson disease. Clin Neuropharmacol 2004; 27:205–207Crossref, Medline, Google Scholar
11 Butler PV: Diurnal variation in Cotard’s syndrome (copresent with Capgras delusion) following traumatic brain injury. Aust N Z J Psychiatry 2000; 34:684–687Crossref, Medline, Google Scholar
12 Berrios GE, Luque R: Cotard’s delusion or syndrome? a conceptual history., Global Psychiatry 1995; 36: 218-223Crossref, Medline, Google Scholar
13 Basu a, Singh P, Gupta R, et al.: Síndrome de Cotard com catatonia: combinação única. Indian J Psychol Med 2013; 35: 314-316Crossref, Medline, Google Scholar
14 Weiss C, Santander J, Torres R: Catatonia, síndrome maligna dos neurolépticos, e síndrome de Cotard em uma mulher de 22 anos de idade: um relatório de caso. Case Report Psychiatry 2013; 2013: 452646Crossref, Medline, Google Scholar
15 Smith EJ: psicose induzida por Amantadina em um paciente jovem e saudável., Am J Psychiatry 2008; 165:1613Crossref, Medline, Google Scholar
16 Borison RL: Amantadine-induced psychosis in a geriatric patient with renal disease. Am J Psychiatry 1979; 136:111–112Crossref, Medline, Google Scholar
17 Singh RK, Chaudhury S: Hyponatremia-induced psychosis in an industrial setting. Ind Psychiatry J 2009; 18:137–138Crossref, Medline, Google Scholar
18 Siddiqui Z, Ramaswamy S, Petty F: Quetiapine therapy for corticosteroid-induced mania., Can J Psychiatry 2005; 50:77–78Crossref, Medline, Google Scholar
19 Darby R, Prasad S: Lesion-related delusional misidentification syndromes: a comprehensive review of reported cases. J Neuropsychiatry Clin Neurosci 2016; 28:217–222Link, Google Scholar
20 Joseph AB, O’Leary DH: Brain atrophy and interhemispheric fissure enlargement in Cotard’s syndrome. J Clin Psychiatry 1986; 47:518–520Medline, Google Scholar
21 Debruyne HPM, Peremans K, Audenaert K: Cotard’s syndrome., Mind Brain 2011; 2: 67-72Google Scholar
22 Feinberg TE, Keenan JP: The Lost Self: Pathologies of the Brain and Identity. Oxford, United Kingdom, Oxford University Press, 2005Crossref, Google Scholar
23 Darby RR, Caplan D: “Cat-gras” delusion: a unique misidentification syndrome and a novel explanation. Neurocase 2016; 22: 251-256Crossref, Medline, Google Scholar
24 McKay R, Cipolotti L: Attributional style in a case of Cotard delusion., Conscious Cogn 2007; 16:349–359Crossref, Medline, Google Scholar
25 Grover S, Shah R, Ghosh A: Electroconvulsive therapy for lycanthropy and Cotard syndrome: a case report. J ECT 2010; 26:280–281Crossref, Medline, Google Scholar
26 De Risio S, De Rossi G, Sarchiapone M, et al.: A case of Cotard syndrome: (123)I-IBZM SPECT imaging of striatal D(2) receptor binding. Psychiatry Res 2004; 130:109–112Crossref, Medline, Google Scholar
27 Kaneko F, Kawahara Y, Kishikawa Y, et al.,: O tratamento a longo prazo com citalopram altera as respostas ao stress dos sistemas corticais dopamina e noradrenalina: o papel dos receptores corticais 5-HT1A. Int J Neuropsychopharmacol 2016; 19: pyw026Crossref, Medline, Google Scholar