Cotard syndrom er en sjelden nevropsykiatriske tilstand som manifesterer seg som nihilistisk vrangforestillinger alt fra fornektelse av eksistensen av kroppsdeler til negasjonen av selv-eksistens.1 Om beskrevet først i 1880, svært lite er forstått om denne lidelsen, og det er inkludering i DSM-5 som en bestemt oppføring vært unngått., Gjeldende status for Cotard s syndrom sin konseptualisering som en manifestasjon av en underliggende lidelse. Mens Cotard er ofte beskrevet som å være på en psykiatrisk syndrom, publiserte studier har vist en sterk korrelasjon mellom en forhåndsdefinert nevrologisk sykdom og tilstand.,1
En rekke assosierte nevrologiske tilstander har blitt beskrevet, inkludert migrene,2 subdural blødning,3 cerebral atrofi,4 cerebral arterio-venøs malformasjon,5 multippel sklerose,6 cerebral infarction,7 overlegen sagittal sinus trombose,8 parietal lobe svulst,9 tinninglappen epilepsi,5 Parkinson ‘ s sykdom,10 encefalopati,1 og hjerneskade.11 Forstå Cotard syndrom og dens tilkobling til andre nevrologiske tilstander er avgjørende for å identifisere aktuelle behandlingsmetoder.,
målet med denne studien dermed var å identifisere pasienter med Cotard syndrom sett på vår institusjon i løpet av de siste to tiårene, og identifisere de pasientene som Cotard var kjente for å være sekundært til annen psykiatrisk eller nevrologisk sykdom eller fornærmelse. På den måten håpet vi å beskrive sammenhengen mellom Cotard er og andre forhold som påvirker hjernen for å bedre definere mulig pathophysiologic mekanismer underliggende syndrom.,
Metoder
Pasientene ble identifisert ved å søke på Mayo-Klinikken, datastyrt klinisk database (1996-2016) for alle personer for hvem som helst av de følgende vilkårene hadde vært nevnt i de medisinske journaler, med varianter: Cotard (s) syndrom, vrangforestilling(s) av negasjon, nihilistisk vrangforestilling(s), walking liket syndrom, vrangforestilling(s) av manglende organer, nektelse av eksistens, ideen(e) av fordømmelse.
søk identifisert 18 pasienter. Det medisinske registreringer av alle 18 pasienter ble gjennomgått i detalj for å finne ut om det var bevis for Cotard vrangforestillinger., Inklusjonskriterier for Cotard syndrom inkludert beskrivelser av negasjonen av eksistensen eller tro i ødeleggelsen av indre organer, nektelse av å være i live, eller fornektelse av eksistensen av ens sjel, med nihilistisk vrangforestillinger er nødvendige for inkludering. Av de 18, tre pasienter ble ekskludert etter en gjennomgang av den medisinske journaler viste ingen bevis for Cotard er. Disse tre pasienter ble tatt til fange i den opprinnelige 18 på grunn av kommentarer i medisinske journaler, for eksempel «benekter Cotard vrangforestillinger.»Ytterligere to pasienter ble ekskludert, som de var under 18 år., En pasient ble fjernet fordi han viste tegn til somatoparaphrenia (lem avslag) snarere enn Cotard-tallet, selv om han ble først diagnostisert med Cotard vrangforestillinger. Derav, av totalt 12 voksne pasienter ble identifisert som å ha blitt diagnostisert med Cotard syndrom og ble inkludert i denne studien er basert på inklusjonskriterier. Demografiske, klinisk, bildediagnostiske, og behandling av data ble deretter hentet for disse 12 pasienter.
studien ble godkjent av Mayo-Klinikken, Institutional Review Board., Alle pasientene i denne studien ga skriftlig informert samtykke for sine data skal kunne brukes til forskningsformål.
Resultater
Av 12 pasienter identifisert som å ha bevis for Cotard vrangforestillinger, åtte (67%) var menn og fire (33%) var kvinner. Median alder ved presentasjonen var 52 år (range: 30-85 år). Fire av de 12 pasientene utstilt andre uvanlige oppførsel, og åtte av de 12 som ble beskrevet som å ha andre vrangforestillinger eller psykoser (Tabell 1).
| Andre Vrangforestillinger eller Psykoser | Andre Uvanlige Oppførsel | Behandlinger Prøvd og Svar | ||||
|---|---|---|---|---|---|---|
| 1 | 44 M | Beskrevet følte det som om han ikke lenger var i live og at han ikke tror at hvem som helst kunne drepe ham fordi han ikke var i live uansett., | Forverring av hans humør symptomer, hallusinasjoner, vrangforestillinger tenkning, og selvskadende atferd i løpet av de siste ukene; PMH av bipolar lidelse, borderline personlighetsforstyrrelse, polysubstance avhengighet (alkohol og opiater) i full varig remisjon, og cluster hodepine. | Visuelle hallusinasjoner, av rotter som løp over baseboard, edderkopper på veggen, og folks ansikter å smelte. | Ingen som er beskrevet | Dialektisk atferdsterapi pluss buspirone (30 mg t.jeg har.d.,) plus lithium (900 mg b.jeg har.d.) pluss lamotrigin (200 mg b.jeg har.d.) pluss quetiapin (500 mg sp.d.) pluss klonazepam (1,5 mg sp.d. for 5 dager) resulterte i fullstendig oppløsning av symptomer. |
| 2 | 85 F | Ble stadig mer opptatt med morbide tanker om sitt eget liv og var overbevist om at hun ikke var i live og hennes liv «var en løgn.,» | Subakutt debut av depressive symptomer, inkludert fragmentert søvn, redusert energi, redusert interesse i å spise; nedstemthet; og positiv hjelpeløshet, håpløshet og verdiløshet. | Følte at folk prøver å konfiskere penger fra henne og til å stjele identiteten hennes. | Ingen som er beskrevet | Åtte behandlinger av ECT pluss quetiapin (titrated fra 25 mg til 100 mg sp.d.) pluss lorazepam (0,5 mg PRN) pluss citalopram (20 mg sp.d.,) resulterte i oppløsning av symptomer innen 21 dager etter presentasjonen. |
| 3 | 74 M | han fortalte at han hadde blitt knivstukket og drept i sitt sykehjem. Referert til sengen som hans «kiste.» | Endret mental status med bekymring for psykose og/eller delirium. | Bemerket å høre stemmen til «den allmektige Gud» som forteller ham at folk dør på sykehuset enhet., | Ingen som er beskrevet | Risperidone (1,5 mg sp.d.) for 10 dager resulterte i fullstendig oppløsning av symptomer. |
| Også overbevist om at kona var et falskt og en fremmed (Capgras syndrom). | ||||||
| Hevdet at han ble matet katten mat til middag, og at når de setter «pinner i hamburgere,» fordi noen «sabotert dem.,» | ||||||
| 4 | 66 M | Trodde han døde på sykehuset og hadde steget igjen på Påsken; fortsatt å ha en fast vrangforestilling over hans «død» for flere dager inntil behandlet. | Steroid-indusert psykose | Ingen som er beskrevet | Ingen som er beskrevet | Fjerning av behandling med kortikosteroider resulterte i fullstendig oppløsning av symptomer etter 20 dager., |
| 5 | 65 M | Trodde han døde på operasjonsbordet under operasjonen. Hans bevis vært at tv-skjermen lys «holder fading», og at dette var livet etter døden, og han ble testet., | Encefalopati og beslag i den postoperative innstillingen etter sedering i ICU og uten søvn i minst 48 timer | Hallusinerer at andre folk var i rommet | «å bekjempe motstanderne» på ansatte | Lacosamide (150 mg) for 4 dager resulterte i oppløsning av symptomer., |
| 6 | 35 F | Mente at hjernen hennes var råtne og at det var ormer i hjernen hennes at hun kunne føle. | Dehydrering-indusert psykose i innstillingen av pyelonefritt, kronisk paranoid schizofreni, vrangforestillinger parasitosis, og en historie av opium og benzodiazepam avhengighet., | Auditive hallusinasjoner | Ingen som er beskrevet | Væske-og lungeredning og hydrering resulterte i lindring av symptomer og gå tilbake til baseline på 2 uker. |
| 7 | 39 F | Insisterte på at hun hadde dødd av en overdose gitt ved sykehuset; bemerket at hun ønsker å sove «i min kiste.,» | Beslag, mild hyponatremi; PMH av paranoid schizofreni, schizoaffektiv lidelse, bipolar jeg uorden, og cluster B personlighetstrekk. | Paranoia | Intens øyekontakt | Lorazepam (2 mg sp.d.) pluss valproinsyre (1000 mg sp.d.) pluss risperidone (8 mg sp.d.) pluss miljøterapi resulterte i oppløsning av symptomer etter 1 måned., |
| 8 | 50 M | Trodde at hans arm hadde blitt kuttet av og fingrene hans var å være bakken opp, og at han var døende. | Medication-resistente psykotisk lidelse ikke annet er spesifisert, med en historie av polysubstance misbruk og narsissistiske personlighetstrekk. | Mente at det var tv som snakker til ham, og dette var da «det stemmer er det klareste.,» | Ingen som er beskrevet | En behandling med ECT drastisk forbedret symptomer. |
| 9 | 30 M | Trodde at han var død, og nå var i et i-mellom verden, mellom de levende og de døde. | frontallappen dysfunksjon og kognitiv svikt (bekreftet av neuropsychometric testing) og polysubstance misbruk (marihuana og alkohol)., | Paranoid oppførsel, for eksempel, ville han sette på sokker og spør, «Som setter disse på meg?» | Ingen som er beskrevet | Escitalopram (20 mg b.jeg har.d.) pluss risperidone (varierende doser gå så høyt som 4 mg sp.h.s.) pluss lurasidone (80 mg sp.d.) for 1 måned resulterte i bedring av symptomer. |
| 10 | 39 F | til Tross for forsikring om at hun ikke var død, hun perseverated over ideen om at hun ikke var i live., | Sagittal sinus trombose; PMH av depresjon. | Ingen som er beskrevet | Puste-holding staver («Døde mennesker ikke puste»), gjentatte tunge protrusion-retraksjon bevegelser i 1-2 timer, og mutism (muligens forårsaket av forslag fortalte henne at døde mennesker ikke ville si). | Lorazepam (2 mg kumulativ) pluss klonazepam (1,5 mg sp.d.) for 22 dager resulterte i symptom-oppløsning., |
| 11 | 67 M | Trodde at det var feil i hans øyne, i magen, og i hans bunnen. Ønsket å gå til legen for å få disse fjernet, som han trodde at feilene var «å drepe ham.» | Amantadine-indusert psykose i innstillingen supranuclear parese diagnose; PMH av depresjon. | Ingen som er beskrevet | Står foran speilet og pusser tennene og ikke gjør noe for en time., | Fjerning av amantadine resultert i svak bedring av symptomer, selv om oppfølging data er begrenset. |
| 12 | 30 M | Trodde at hans indre organer ble spist av et virus, og at han kommer til å dø snart, på grunn av det. | Ingen tilknyttet psykologisk eller nevrologiske diagnoser, men klager av autonom dysfunksjon og muskelrykninger av ubestemte etiologi., | Ingen som er beskrevet | Ingen som er beskrevet | Ingen behandlinger ble forfulgt, og ingen oppfølging data er tilgjengelig. |
aAbbreviations: b.jeg har.d., to ganger daglig; ECT, elektrokonvulsiv terapi; F, kvinne, M, hanne; PMH, tidligere medisinsk historie; t.jeg har.d., tre ganger daglig; q.d., hver dag; q.h.s., ved sengetid.
TABELL 1., Pasienten Demografiske og Kliniske Dataa
for Åtte av de 12 pasientene beskrevet følelsen av at de var døde, og fire pasienter hevdet at de var døende. Tre av de åtte pasientene som er beskrevet blir drept av helsepersonell. Tre av fire pasienter som ble hevdet å være døende beskrevet ødeleggelse av deres indre organer og deler av kroppen ved enten «ormer» «virus» eller «bugs» med en av disse pasienter som tidligere diagnostisert med delusional parasitosis (pasient 6).,
Åtte pasienter hadde en dokumentert psykiatrisk historie, med to (17%) balanseført diagnosen schizofreni, tre (25%) som har blitt diagnostisert med depresjon, og fire (33%) har en historie med polysubstance misbruk (Tabell 1). En patient (pasient 3) presentert med co-forekommende Capgras syndrom; en annen pasient (pasienten 10) viste tegn til catatonia.
Fem personer (42%) presentert med nevrologiske symptomer på den tiden av sitt Cotard diagnose., Nevrologiske diagnoser inkludert beslag, cluster hodepine, sagittal sinus trombose, encefalopati og beslag, supranuclear parese, og frontallappen dysfunksjon (Tabell 1). Ikke-nevropsykiatriske tilstander copresenting med Cotard vrangforestillinger inkludert steroid-indusert psykose, dehydrering, og amantadine-indusert psykose (Tabell 1).
Elektroencefalogram (EEG) data var tilgjengelig for fire av de 12 pasientene. Alle fire pasienter med Eeg viste en viss grad av uspesifikke bremse (Tabell 2).
| Pasienten | Imaging Type | Bildediagnostiske Funn | EEG Tilgjengelig | EEG Funn |
|---|---|---|---|---|
| 1 | MR head | Få spredt foci av økt T2 signal i hvit substans av høyre frontal lobe., | Nei | N/A |
| 2 | MR head | Moderat diffuse leukoaraiosis og parenkymatøs volum tap, mer uttalt i både frontallappene., | Nei | N/A |
| 3 | MR-og CT-head | Kronisk høyre MCA territorium infarction med frontal-tinninglappen encephalomalacia og gliosis og Wallerian degenerasjon av hjernestammen. Små mengder assosiert blodprodukter i regionen kronisk infarkt. Mild spredt leukoaraiosis. Moderat fremtredende cerebral parenkymatøs volum tap. Høyre subinsular encephalomalacia periventricular hypoattenuation og dystrophic forkalkning., | Ja | EEG viser mild diffuse uspesifikke bakgrunn bremse (klasse 1 dysrhythmia). Ingen potensielt epileptogenic aktivitet var til stede under innspillingen. |
| 4 | MR head | Negative | Ja | EEG viser noen milde diffuse uspesifikke demping av bakgrunn og overdreven beta. Ingen potensielt epileptogenic aktivitet var til stede under våken eller sover innspillinger., Dysrhythmia karakteren 1 generalisert. Innspilling under våkenhet inneholder 9 Hz alfa aktivitet i de bakre hodet regioner. Noen milde generalisert langsom og økning i beta er sett. Ingen unormal aktivitet skjedde under photic stimulering. |
| 5 | MR head | Kronisk høyre corona radiata lacunar infarkt med tilhørende hemosiderin. Mild leukoaraiosis. Mild generalisert cerebral og lillehjernen volumtap med tilsvarende dilatasjon av ventrikulære system., | Ja | EEG viser noen milde diffuse uspesifikke bremse av bakgrunnen. Selv om pasienten var midlertidig døsig hele opptaket, mild demping var også til stede under tider av relativ årvåkenhet. Ingen potensielt epileptogenic aktivitet var til stede under våken eller sover innspillinger., |
| 6 | MR head | 2-3 små foci av T2-signal i den subkortikale hvit materie av begge hemisfærer, sannsynligvis iskemisk eller degenerative.,n=»1″ colspan=»1″>N/A | Nei | N/A |
| 9 | CT head | Negative | Nei | N/A |
| 10 | MR head | Progresjon av forrige bilateral cerebral halvkule infarcts involverer både frontallappene anteriorly, både occipital lobes, og høyre bakre frontal-fremre parietal lobes., Komplett trombose i superior sagittal sinus. MR viser også forstyrrelse av både tverrgående bihulene, venstre større enn høyre, som kan representere en forlengelse av trombe i tverrgående og kanskje sigmoid bihulene. Nye kortikale ekstrautstyr i en gyriform mønster til stede i frontal og occipital lobes bilateralt og i begge parietal lobes. | Ja | Den bærbare EEG viser en moderat grad av uspesifikke bremse over bitemporal hodet regioner., Disse funnene er i samsvar med en særlig forstyrrelse av cerebral funksjon eller fokale lesjon som involverer disse regionene. |
| 11 | MR head | Iskemisk liten-kar sykdom i begge hemisfærer, uten fokale begrenset spredning, eller intrakraniell paramagnetiske mottakelighet effekt. Generalisert cerebral og lillehjernen volum tap., | Nei | N/A |
| 12 | MR head | Normal mild lateral ventrikulære asymmetri. | Nei | N/A |
aAbbreviations: CT, computertomografi; EEG, elektroencefalogram; MCA, midt cerebral arterie.
TABELL 2., Bildediagnostiske og Elektroencefalogram Findingsa
Bildediagnostiske data var tilgjengelig for 11 av 12 pasienter (Tabell 2). Syv av de 11 (64%) pasienter med bildediagnostiske viste bevis av bilaterale eller høyre-sidig halvkule lesjoner. Fire pasienter (36%) viste endringer i frontallappene, inkludert bilaterale leukoaraiosis og volum tap, høyre-sidig hvit matter hyperintensities på T2, høyre-sidig encephalomalacia, og høyre-sidig infarcts. Fire (36%) viste generalisert volum tap på bildebehandling., Tre (27%) personer som hadde store vaskulære lesjoner, som inkluderer en rett kronisk midten cerebral arterie (MCA) infarkt, en kronisk høyre corona radiata infarkt, og ett med overlegen sagittal sinus trombose med resulterende bilaterale frontal og occipital lobe infarcts (Figur 1).
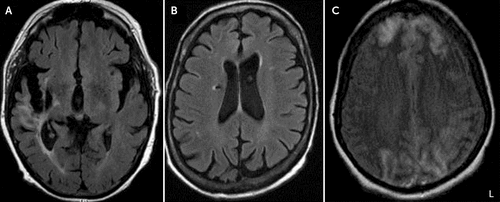
FIGUR 1., Axial hjerneskanninger å Fremheve Områder med Store Vaskulære Lesjoner i Tre Pasienter Med Cotard Delusionsa
et bildet viser at det er store vaskulære lesjoner i tre pasienter med Cotard vrangforestilling, inkludert en kronisk høyre midten cerebral arterie territorium infarction med frontal-tinninglappen encephalomalacia og gliosis i pasient 3 (A), en kronisk høyre corona radiata lacunar infarkt med tilhørende hemosiderin i pasient 5 (B), og bilateral cerebral halvkule infarcts involverer både frontallappene anteriorly og både occipital lobes i pasient-10 (C). L=Venstre side av bildet.,
Elleve av 12 pasienter fikk behandling, og alle 11 har opplevd en forbedring, og/eller oppløsning av Cotard vrangforestillinger (Tabell 1). Behandlinger som er benyttet i den pasienter inkludert elektrokonvulsiv terapi (ECT), psykoterapi, atferdsterapi, anxiolytics (buspar), antidepressiva (citalopram), antipsykotika (risperidon, quetiapin, lurasidone, og litium) antiepileptika (valproinsyre, lacosamide, og lamotrigin), sedativa (clonazepam og lorazepam), rehydrering terapi, og fjerning av krenkende narkotika., Svar på ECT var variabel i form av antall behandlinger (rekkevidde: 1-8) og tillegg av behandling med legemidler (Tabell 1). I et flertall av pasientene, farmakologiske behandling involvert flere klasser av legemidler (for eksempel lorazepam pluss valproinsyre pluss risperidone) (se Tabell 1).
Diskusjon
Cotard vrangforestillinger ble rapportert hos pasienter over et relativt bredt spekter av nevrologiske, psykiatriske og medisinske lidelser i denne studien. Interessant nok, var det et kjønn forkjærlighet for menn., Median alder av berørte individer ble 52, som står i kontrast til de tidligere foreslåtte ideen om at Cotard syndrom er først og fremst en tilstand av eldre.12
Tidligere publikasjoner på temaet Cotard har vist en sammenheng med hodepine,2 beslag,5 sagittal sinus trombose,8 cerebral atrofi,4 encefalopati,1 infarction,7 catatonia,13,14 og Capgras syndrom,7,11 som vi har fått bekreftet., I tillegg har vi identifisert andre potensielle diagnostiske foreninger som ikke tidligere er rapportert, inkludert dehydrering, steroid psykose, og supranuclear parese og/eller amantadine psykose. Det er imidlertid viktig å merke seg at i pasient presenterer med Cotard vrangforestillinger i innstillingen av dehydrering-indusert psykose, det hadde tidligere blitt dokumentert tilfeller av paranoid schizofreni og er psykotisk parasitosis, og en historie av opium og benzodiazepam avhengighet., Likevel, pasientens vrangforestillinger reagerte på væske-og lungeredning, styrke ideen om sin mulige involvering i pathophysiology.
Amantadine har blitt vist å indusere psykose og mani i litteraturen, men det har ikke tidligere blitt rapportert i de presenterer med Cotard vrangforestillinger.15,16 Det samme gjelder for dehydrering-relaterte hyponatremia17 og kortikosteroid bruk.18
Et flertall (64%) av pasientene presentert med høyre-sidig, eller av en bilateral endringer., Dette er et viktig funn som legger til den voksende litteraturen om delusional feilidentifisering syndromer (DMSs), under som noen posit at Cotard syndrom faller.19 i Tillegg har studier vist tendenser til økt bilateral cerebral atrofi og median frontallappen atrofi spesielt hos pasienter diagnostisert med Cotard er.20 Vi har også funnet det mest aktuelle området var frontallappen (36% bilateralt eller høyre-sidig), selv om andre områder var involvert, så vel. Bilateral cerebral atrofi ble funnet i fire av 11 pasienter (36%)., Vaskulære lesjoner syntes å være den mest vanlige endringen sett, spesielt på høyre side; dette er i overensstemmelse med funn av flere rapporter.3,7,8
Høyre frontal skade har blitt rapportert i de med delusional feilidentifisering.19,21,22 Cotard syndrom som faller inn under kategorien hypofamiliarity vrangforestillinger av selvtillit i form av DMSs.19 En «two-hit» – hypotesen har blitt foreslått for DMSs, der den først traff produserer unormalt persepsjon og den andre hit fører til vedvarende unormale oppfatning tross presentert bevis for det motsatte.,19 pathophysiology av noen av disse identifisert syndromer medfører avbrudd i nevrale kretser som er involvert i oppfatningen av seg selv, med potensielle forklaringer siterer at DMSs, spesielt hypofamiliarity vrangforestillinger, resultatet fra en manglende evne til å knytte oppfatninger av eksterne eller miljømessige stimuli med internt genererte selvbiografiske minner.,19,23 Studier cite som en dyp høyre frontal lesjonen kan forstyrre den anatomiske forbindelse mellom timelige og limbiske områder og skadet frontallappen, og dette frakobling kan føre til forstyrrelser i fortrolighet av seg selv, mennesker, steder, gjenstander, og så videre, og forekomsten av frontallappen skade kan føre til problem med å løse den kognitive konflikten.22 Lesjoner spesielt av nondominant halvkule har også vært innblandet i Cotard syndrom,24 indikerer at funn av nondominant halvkule endringer kan faktisk være betydelig., Videre, DMSs har vist seg å samtidig co-forekommer i tidligere publiserte litteraturen.19 Vi så også dette i vår pasient som presenteres med både Capgras og Cotard vrangforestillinger, som begge er klassifisert som hypofamiliarity syndromer.19
I form av behandlingsmetoder, både ECT og behandling med legemidler har vist seg å være effektiv i combatting Cotard s syndrom i litteraturen.,3,21,25 En tidligere studie viste økt dopamin reseptor binding i en pasient presenterer med Cotard s,26 som styrket sammenhengen mellom schizofreni og Cotard syndrom via dopamin hypotesen. Dermed er effekten av dopamin antagonister som risperidon og quetiapin og selektive serotonin reopptakshemmere (Ssri) som citalopram (som også har vist seg å redusere dopamin i hjernen) i denne tilstanden kan være lett forklart.,27 På samme måte, amantadine er en dopamin reseptor agonist, som potensielt kan forklare den resulterende psykoser og vrangforestillinger i pasient 11.
Den generelle tilnærmingen for behandling med behandling av den underliggende medisinsk eller nevropsykiatriske lidelser i alle tilfeller. Vår studie peker også på den potensielle nytten av atferdsmessige og psykoterapi i behandling av Cotard syndrom når den brukes i forbindelse med behandling med legemidler., De mange behandlingsmetoder vist seg å være effektive i å lindre symptomene på Cotard s syndrom i denne studien er lovende i at de bekrefter at den vrangforestilling er ofte lett combatable med lett tilgjengelige behandlinger.
Begrensninger i denne studien inkluderer en relativt liten støtte, selv om dette er en sjelden vrangforestilling, og ufullstendig oppfølging opplysninger for enkelte pasienter. Også, i form av bildediagnostiske, tre av de 12 pasientene ikke gjennomgå MR, som dessverre er en absolutt begrensning i en retrospektiv studie som dette., Derfor, multisenter, prospektiv, clinico-anatomiske og funksjonelle imaging studier er nødvendig for å avgjøre den anatomiske eller nettverk avbrudd som står for denne uvanlig, men interessant vrangforestilling.
forfatterne rapporterer ingen økonomiske relasjoner med kommersielle interesser.,
1 Ramirez-Bermudez J, Aguilar-Venegas LC, Crail-Melendez D, et al.: Cotard syndrom i nevrologiske og psykiatriske pasienter. J Neuropsychiatry Clin Neurosci 2010; 22:409–416Link, Google Scholar
2 Bhatia MS, Agrawal P, Malik SC: Cotard s syndrom i migrene (en kasuistikk). Indian J Med Sci 1993; 47:152–153Medline, Google Scholar
3 Perez DL, Fuchs BH, Epstein J: Et tilfelle av Cotard syndrom i en kvinne med en rett subdural blødning., J Neuropsychiatry Clin Neurosci 2014; 26:E29–E30Link, Google Scholar
4 Chatterjee SS, Mitra S: «jeg eksisterer ikke»—Cotard syndrom i insular cortex atrofi. Biol Psychiatry 2015; 77:e52–e53Crossref, Medline, Google Scholar
5 Drake MEG Jr: Cotard syndrom og tinninglapp epilepsi. Psychiatr J Univ Ott 1988; 13:36–39Medline, Google Scholar
6 Gardner-Thorpe C, Pearn J: Det Cotard syndrom. Rapport fra to pasienter: med en gjennomgang av utvidet spekteret av «délire des négations.,»Eur J Neurol 2004; 11:563–566Crossref, Medline, Google Scholar
7 Sottile F, Bonanno L, Finzi G, et al.: Cotard og Capgras syndrom etter hjerneinfarkt. J Slag Cerebrovasc Dis 2015; 24:e103–e104Crossref, Medline, Google Scholar
8 Hu WT, Diesing TS, Meissner jeg: Cotard s syndrom i en pasient med overlegen sagittal sinus trombose. Biol Psychiatry 2006; 56:263SGoogle Lærd
9 Bhatia MS: Cotard s syndrom i parietal lobe svulst., Indian Pediatr 1993; 30:1019–1021Medline, Google Scholar
10 Factor SA, Molho ES: Threatening auditory hallucinations and Cotard syndrome in Parkinson disease. Clin Neuropharmacol 2004; 27:205–207Crossref, Medline, Google Scholar
11 Butler PV: Diurnal variation in Cotard’s syndrome (copresent with Capgras delusion) following traumatic brain injury. Aust N Z J Psychiatry 2000; 34:684–687Crossref, Medline, Google Scholar
12 Berrios GE, Luque R: Cotard’s delusion or syndrome? a conceptual history., Compr Psykiatri 1995; 36:218–223Crossref, Medline, Google Scholar
13 Basu En, Singh P, Gupta R, et al.: Cotard syndrom med catatonia: unik kombinasjon. Indian J Psychol Med 2013; 35:314–316Crossref, Medline, Google Scholar
14 Weiss C, Santander J, Torres R: Catatonia, nevroleptisk malignt syndrom, og Cotard syndrom i en 22 år gammel kvinne: en case-rapport. Kasuistikk Psykiatri 2013; 2013:452646Crossref, Medline, Google Scholar
15 Smith EJ: Amantadine-indusert psykose i en ung frisk pasient., Am J Psychiatry 2008; 165:1613Crossref, Medline, Google Scholar
16 Borison RL: Amantadine-induced psychosis in a geriatric patient with renal disease. Am J Psychiatry 1979; 136:111–112Crossref, Medline, Google Scholar
17 Singh RK, Chaudhury S: Hyponatremia-induced psychosis in an industrial setting. Ind Psychiatry J 2009; 18:137–138Crossref, Medline, Google Scholar
18 Siddiqui Z, Ramaswamy S, Petty F: Quetiapine therapy for corticosteroid-induced mania., Can J Psychiatry 2005; 50:77–78Crossref, Medline, Google Scholar
19 Darby R, Prasad S: Lesion-related delusional misidentification syndromes: a comprehensive review of reported cases. J Neuropsychiatry Clin Neurosci 2016; 28:217–222Link, Google Scholar
20 Joseph AB, O’Leary DH: Brain atrophy and interhemispheric fissure enlargement in Cotard’s syndrome. J Clin Psychiatry 1986; 47:518–520Medline, Google Scholar
21 Debruyne HPM, Peremans K, Audenaert K: Cotard’s syndrome., Tankene Hjernen 2011; 2:67–72Google Lærd
22 Feinberg TE, Keenan JP: The Lost Selv: Patologi i Hjernen og Identitet. Oxford, Storbritannia, Oxford University Press, 2005Crossref, Google Scholar
23 Darby RR, Caplan D: «Katten-gras» illusjon: en unik feilidentifisering syndrom og en roman forklaring. Neurocase 2016; 22:251–256Crossref, Medline, Google Scholar
24 McKay R, Cipolotti L: Attributional style i en sak av Cotard vrangforestilling., Conscious Cogn 2007; 16:349–359Crossref, Medline, Google Scholar
25 Grover S, Shah R, Ghosh A: Electroconvulsive therapy for lycanthropy and Cotard syndrome: a case report. J ECT 2010; 26:280–281Crossref, Medline, Google Scholar
26 De Risio S, De Rossi G, Sarchiapone M, et al.: A case of Cotard syndrome: (123)I-IBZM SPECT imaging of striatal D(2) receptor binding. Psychiatry Res 2004; 130:109–112Crossref, Medline, Google Scholar
27 Kaneko F, Kawahara Y, Kishikawa Y, et al.,: Langsiktig citalopram behandling endrer stress responses av kortikal dopamin og noradrenalin systems: the role of kortikale 5-HT1A reseptorer. Int J Neuropsychopharmacol 2016; 19:pyw026Crossref, Medline, Google Scholar