Die Diagnose von MSK nimmt zu
Urologen und Nephrologen, die auf die Behandlung von Nierensteinen spezialisiert sind, scheinen Patienten mit medullären Sponge Niere (MSK) weit häufiger zu begegnen, als man angesichts der Tatsache vorhersagen würde, dass diese Krankheit weniger als 0,5-1% der Allgemeinbevölkerung betrifft.
Eine mögliche Erklärung ist die hohe Häufigkeit von Steinen bei solchen Patienten, fast 70%. Steine machen auf sich aufmerksam., Trotzdem scheinen Überweisungen für MSK mit immer höheren Raten zu erfolgen, die nicht im Verhältnis zur Prävalenz der Krankheit stehen.
Eine weitere Erklärung ist, dass wir aufgrund dramatischer Verbesserungen bei CT-Scannern und endoskopischen Geräten, die wir zur Steinentfernung verwenden, mehr sehen können.
Dünne Scheiben-CT-Scans der neuesten Generation können winzige Steine mit einer Größe von nur einem Millimeter isolieren. Inzwischen visualisieren moderne flexible Endoskope nicht nur jede Spalte des Nierensammelsystems, sondern können dies auch in hoher Auflösung tun., Folglich können wir bisher unerkannte Variationen im Auftreten von steinbildenden Nieren identifizieren, von besonderem Interesse hier Nephrokalzinose auf CT und tubuläre Verstopfung auf Endoskopie.
Aber diagnostische Fähigkeiten können schneller voranschreiten als unsere Fähigkeit, die Bedeutung dessen, was wir sehen, zu verstehen. Infolgedessen kann man Patienten als MSK falsch einstufen, wenn die richtige Diagnose ein weiterer häufigerer Befund wie Nephrokalzinose oder Tubulusstopfen ist.,
Zum Beispiel bemerkt ein urologischer Chirurg, der eine Ureteroskopie mit einem modernen hochauflösenden digitalen Instrument durchführt, „Hunderte winziger Steine“, „abnormale Papillararchitektur“ oder „Steine unter dem Urothel“ und beschriftet den Patienten mit MSK. Oder ein Patient mit urologischen Symptomen wie Nierenkolik, wiederkehrenden Harnwegsinfektionen oder Mikrohämaturie hat einen CT-Scan, der „Nephrokalzinose“ zeigt, und ist als MSK gekennzeichnet.,
In beiden Fällen ist die wahre Wahrscheinlichkeit, tatsächlich MSK zu haben, in einer kürzlich durchgeführten kleinen Studie nur 4/15 (25%), aber die Ärzte sind sich der Unterschiede zwischen MSK, Nephrokalzinose und Tubulusstopfen im Allgemeinen nicht bewusst, da dies neue Wissensbereiche sind, die nicht weit verbreitet sind.
Dieser Artikel ist eine Möglichkeit, die Diagnose von MSK, einer einzigartigen und komplexen Störung der Nierenentwicklung, für Ärzte und ihre Patienten klarer zu machen.
Was Ist MSK?,
Unser kollektives Verständnis über die Entwicklung und Pathophysiologie von MSK ist eher spärlich, obwohl G. Lenarduzzi es erstmals 1939 beschrieb.
Die Ursache von MSK
Die genauen Mechanismen, die MSK erzeugen, sind unbekannt. Es wird angenommen, dass es ein Ergebnis einer abnormalen Nierenentwicklung in der Gebärmutter ist. Genauer gesagt, Wissenschaftler glauben, dass die Ureterknospe – die die Harnleiter hervorrufen wird-abnormal mit dem metanephrischen Blastemagewebe im Embryo interagiert, das einen Großteil der Nierensubstanz produziert.
Es scheint eine genetische Komponente der Krankheit., Jüngste Beweise sind, dass etwa die Hälfte der Patienten, bei denen MSK diagnostiziert wurde, mindestens einen Verwandten mit einem ähnlichen Leiden haben wird. Diese Art von familiärer Clusterbildung kann auf eine autosomal dominante Genexpression oder die Wirkung mehrerer Gene hindeuten, die diesen Eindruck vermitteln. Die Überprüfung des obigen Links ist eine ausgezeichnete aktuelle Behandlung der Frage der Entwicklung und Genetik, die wir sehr empfehlen.
Die Anatomie von MSK
MSK ist, wie der Name schon sagt, durch schwammartige, kavitäre Regionen innerhalb einer oder beider Nieren gekennzeichnet (Abbildung 1).,
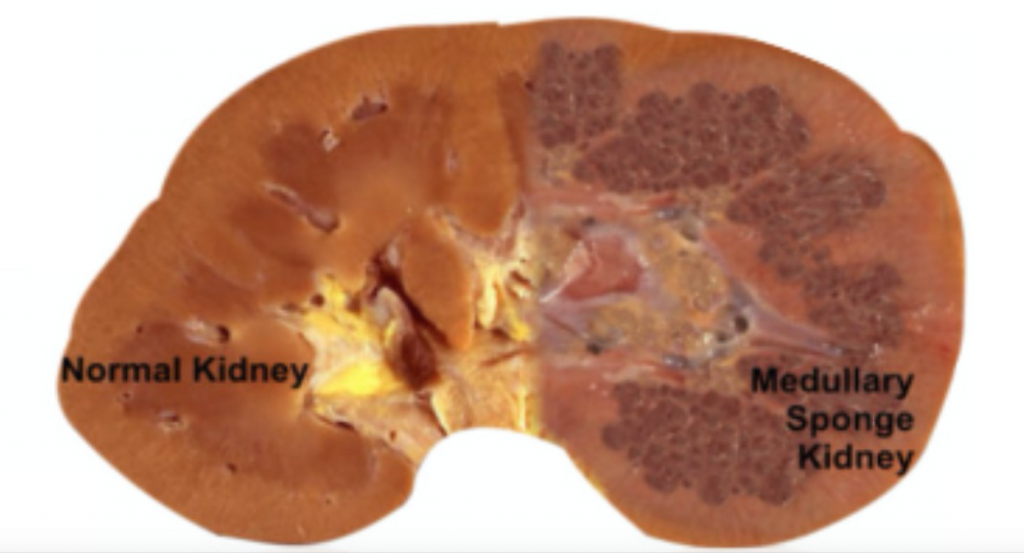
Abbildung 1 – Eine normal erscheinende Niere (links) im Vergleich zur MSK-Niere (rechts).
Genauer gesagt treten die Dilatationen in den inneren medullären (präkalyzealen) Sammelgängen auf. Diese Sammelgänge sind der Endbereich der Nephrone, die einzelnen Funktionseinheiten der Niere.,Die inneren medullären Sammelgänge (IMCD) haben die Aufgabe, Urin zu progressiv größeren Kanälen (Kanälen von Bellini) zu liefern, die den endgültigen Urin aus der Nierenpapille in die kleinen Kelche (Abbildung 2) liefern, die sich mit dem Nierenbecken und von dort in den Harnleiter mit der Blase verbinden.
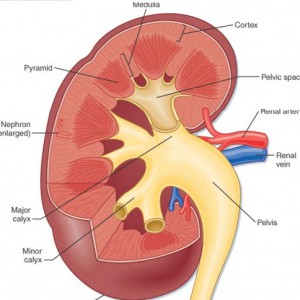
Eine Möglichkeit, an die IMCD zu denken, ist eine Ansammlung von Bächen, die einen Fluss (Kanal von Bellini) zusammenführen und bilden führt zu einem Delta (kleiner Kelch) und dann zu einem See (großer Kelch) und schließlich zu einem Ozean (Nierenbecken) (Abbildung 2).,
Abbildung 2-Anatomische Darstellung des Nieren-und Sammelsystems
Die IMCDs sind in Abbildung 2 nicht visualisiert, aber wenn Sie auf Abbildung 3 direkt unter mehreren menschlichen Nephronen scannen, die von einer MSK-Niere mikroausgeworfen wurden, zeigen Sie, was wirklich mit ihnen nicht stimmt.
In MSK sind einige IMCD deutlich erweitert und haben Ausdünstungen (Zysten): blinde Säcke, die am IMCD – Lumen beginnen, aber nirgendwo hingehen-wie ein Flur, den jemand an einem Ende abgemauert hat. Es ist an den Enden dieser Flure findet man die Steine, frei schwebend und wahrscheinlich Ärger., Andere IMCD sind nicht erweitert und haben keine zystischen Ausflüsse.
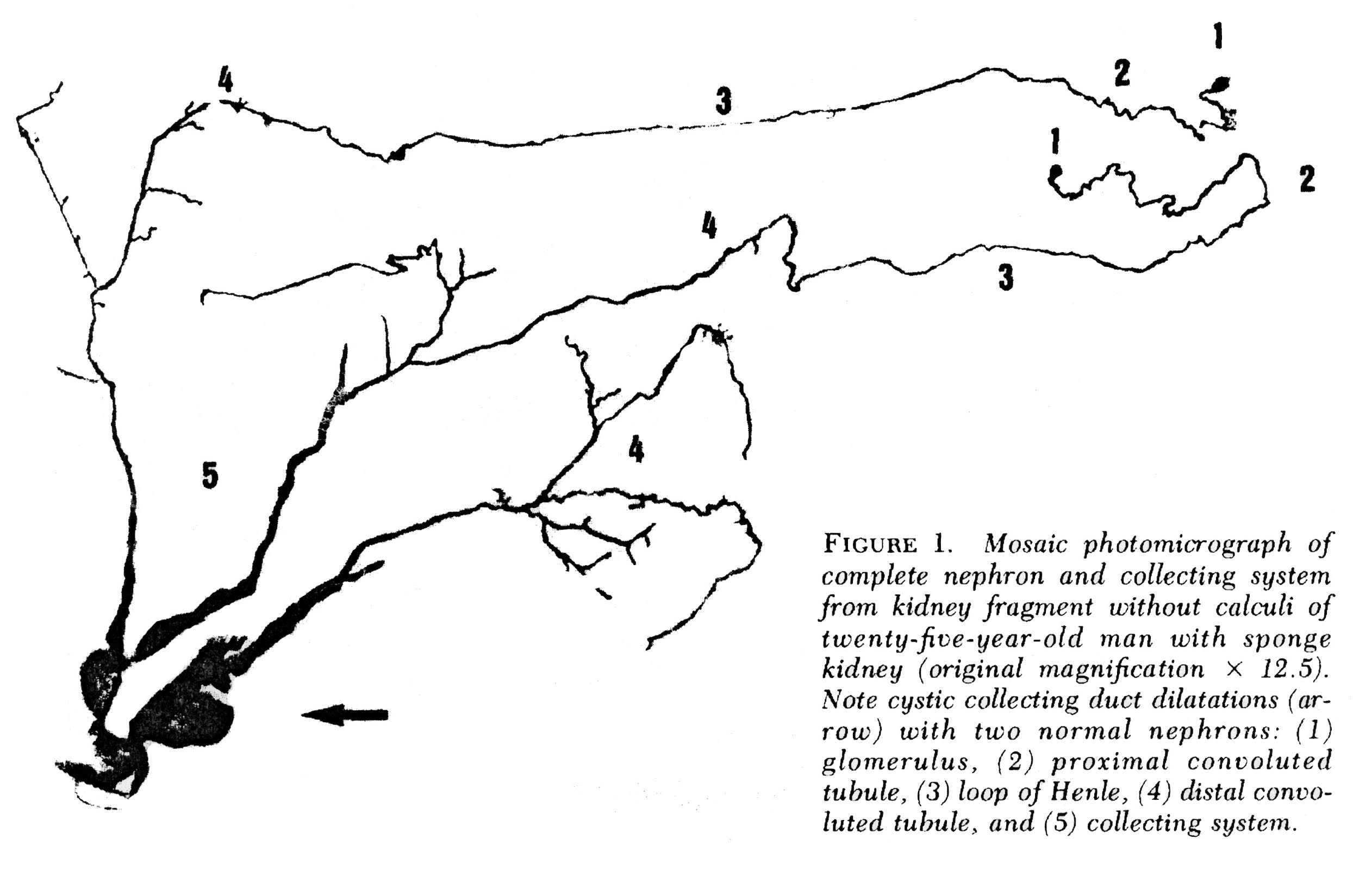 Abbildung 3 – Mikrodissektion kompletter Nephrone aus MSK. Unregelmäßige Erweiterung der IMCD ist vorhanden. Zystische Ausdünstungen sind in unterschiedlicher Größe vorhanden. Die blinden Enden sind offensichtlich. In diesen Zysten finden sich winzige Steine.
Abbildung 3 – Mikrodissektion kompletter Nephrone aus MSK. Unregelmäßige Erweiterung der IMCD ist vorhanden. Zystische Ausdünstungen sind in unterschiedlicher Größe vorhanden. Die blinden Enden sind offensichtlich. In diesen Zysten finden sich winzige Steine.
Abgesehen von der IMCD-Dilatation und den Zysten weisen die Nieren von MSK zwei weitere Anomalien auf, die sie als spezifische Krankheit kennzeichnen., Diejenigen IMCD, die weder erweitert noch zystisch sind, haben eine mehrschichtige Epithelauskleidung, während eine normale unverdünnte IMCD-Auskleidung eine Zellschicht dick ist. Die interstitiellen Zellen des Nierenpapillums – die Zellen zwischen den Tubuli und Gefäßen-sind zahlreicher als in normalen Nieren und haben ein unreifes Aussehen, ähnlich wie es in fetalen Nieren zu sehen ist.
Warum sich Steine in MSK bilden
An anderer Stelle an dieser Stelle haben wir darauf hingewiesen, dass die Übersättigung eine Kraft ist, eine Energiequelle, die auf die Bildung fester Phasen wie Steinkristalle gerichtet ist., Die kinetischen Hemmstoffe im Urin, zu denen Citrat gehört, verhindern die Kristallisation, können sie jedoch niemals verhindern: Eine übersättigte Lösung kollabiert schließlich in zwei Phasen, Kristalle und eine Restlösung genau am Löslichkeitspunkt, ohne zusätzliche freie Energie.
Der stagnierende Fluss infolge des erweiterten MSK IMCD und insbesondere die statischen Zustände in der Flüssigkeit, die mit den Zysten gefüllt ist, sind der wahrscheinliche Grund, warum sich diese unzähligen winzigen Steine bilden, die die „Schwämme“ mit Massen von Kristallen verpacken., Wie MSK-Patienten größere Steine produzieren, die groß genug sind, um den Harnleiter zu blockieren, ist unbekannt. Es ist nicht wahr, dass MSK-Patienten bemerkenswert hohe Übersättigungen des Urins oder andere physiologische Anomalien wie Hyperkalziurie und Hypokitraturie aufweisen. Möglicherweise verlassen die winzigen Steine irgendwie ihre Zysten und gelangen in den Urin, wo sie als Keimzentren wirken.
Andere Assoziationen
Andere häufige Assoziationen mit MSK umfassen Harnwegsinfektionen, mikroskopische und grobe Hämaturie und eingeschränkte Nierenfunktion., Vielleicht prädisponiert der stagnierende Fluss bei erweiterten IMCD und insbesondere bei Zysten für eine Infektion. Da die Papillen jedoch auf andere Weise abnormal sind, scheint es wahrscheinlich, dass diese intrinsischen Anomalien selbst klinisch wichtig sein müssen und mehr Arbeit an dem Problem geleistet werden muss.
Diagnose von MSK stellen
Wenn wir natürlich davon sprechen, was in den MSK-Nieren falsch ist und wie es die Menschen betrifft, stützen wir uns auf das Wissen, dass ein bestimmter Patient MSK hat., Wenn Sie eine Niere von einem solchen Patienten haben und die erweiterte IMCD, die Zysten, das dreischichtige IMCD-Epithel und abnormale interstitielle Zellen zeigen können, ist die Diagnose sicher. Aber was können wir tun, wenn wir es mit einem Patienten zu tun haben?
Radiologische Studien
Intravenöse Urographie
Historisch gesehen wurde die Diagnose von MSK bei intravenöser Urographie (IVU) gestellt. Röntgenkontrast wird verabreicht und Röntgenstrahlen der Nieren, des Harnleiters und der Blase werden periodisch aufgenommen, da der Kontrast absorbiert und später von den Nieren über die Harnwege ausgeschieden wird.,
Das verzögerte Phasenbild ist für die Diagnose unerlässlich. Dies ist, wenn Kontrastmaterial die Massen von erweiterten IMCD und Zysten füllt, die den Schwamm bilden.
Die mit Kontrastmittel gefüllten Massen dilatativer IMCD erzeugen ein charakteristisches „Papillarröten“, das wie Flammen an den äußeren Rändern der Papillen erscheint. Wenn es besonders groß ist, kann es einen Blumenstrauß neben dem Sammelsystem nachahmen.

Abbildung 4 – IVU-Bild von Medulläre Schwamm Niere. Der Pfeil bezeichnet das papilläre Erröten in der Masse des erweiterten IMCD-Raums.,
CT-Scans und andere bildgebende Verfahren
In den letzten 10-15 Jahren haben Nichtkontrast-CT-Scans IVU als bildgebende Methode der Wahl für Steinbildner ersetzt. Während diese Scans bei der Erkennung kleiner Steine empfindlicher sind, schränkt der fehlende Kontrast die Fähigkeit zur genauen Diagnose von MSK ein und hat Bedenken hinsichtlich des Potenzials einer Unterdiagnose dieser Krankheit aufgeworfen.,
CT hat die Fähigkeit, diese Diagnose zu stellen, wenn Kontrastmittel verabreicht und CT-Urographie durchgeführt wird; obwohl dies nicht als erste Wahl für die Steinbildgebung verwendet wird und im Allgemeinen bestimmten Indikationen wie Hämaturie und Besorgnis über Harnwegsverletzungen vorbehalten ist.
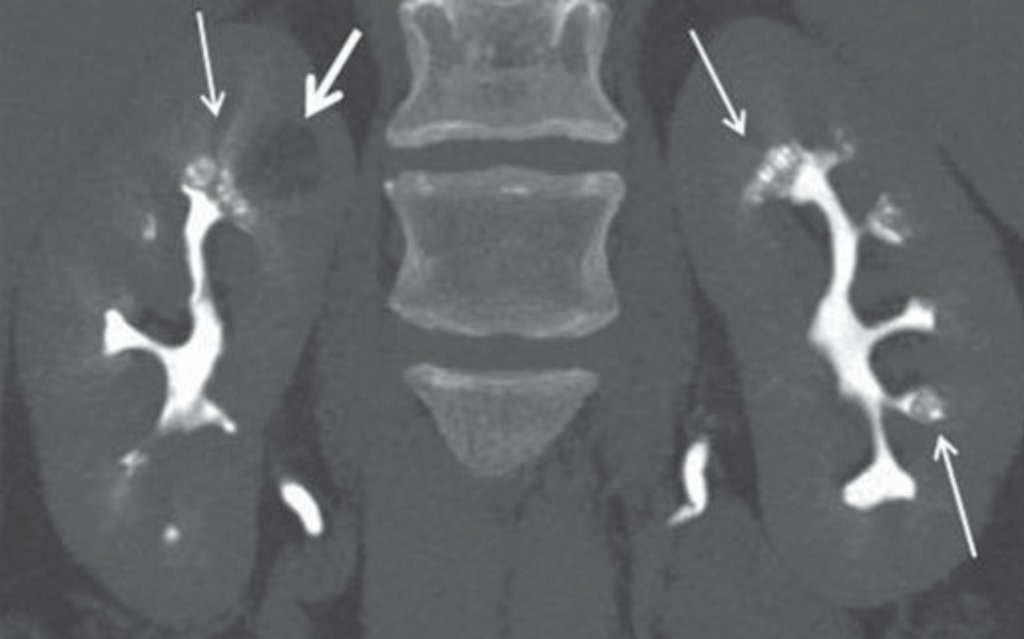
Abbildung 5 – Demonstration von papillärem Erröten (kleine Pfeile) auf CT-Urographie für Patienten mit medullärer Schwammniere.
Die Verwendung anderer Bildgebungsmodalitäten wurde ebenfalls untersucht, obwohl sie sich in ihren diagnostischen Fähigkeiten als suboptimal erwiesen haben., Ultraschall hat eine schlechte Empfindlichkeit, um eine Erweiterung der Gallenwege zu erkennen, und die MRT kann die detaillierte Nierenanatomie abgrenzen, kann jedoch keine Steine oder Verkalkungen erkennen.
High Definition Endoskopie
Hochmoderne High Definition Endoskope haben es den Forschern ermöglicht, Beobachtungen zum Zeitpunkt der Nierenendoskopie zu machen, die das Auftreten der Nierenpapillen und des Sammelsystems mit bestimmten Arten von Krankheiten und metabolischen Störungen korrelieren, die mit der Steinbildung verbunden sind., Da die Endoskopie jetzt als übliche und oft bevorzugte Methode zur Behandlung von Steinen durchgeführt wird, wird diese Art der detaillierten Nierenbildgebung im Zuge der regelmäßigen Patientenversorgung immer mehr verfügbar sein und es Ärzten ermöglichen, die genauen Arten von Erkrankungen in den Nieren von Steinbildnern zu diagnostizieren.
Insbesondere die medulläre Schwammniere hat im Gegensatz zu jeder anderen Art von Steinkrankheit ein völlig einzigartiges Aussehen, was die Endoskopie zu einem besonders anspruchsvollen diagnostischen Verfahren macht., Detaillierte anatomische Beschreibungen von zwölf solchen Patienten mit jeweils Nachweis von MSK bei Biopsie wurden kürzlich von Evan et al.
Die papillären Fehlbildungen, die durch Endoskopie gesehen werden
Bei Steinbildnern erscheinen die Papillen oft abnormal, ein Konzept, das einen eigenen Beitrag verdient und das wir hier nur kurz zusammenfassen können.
>
Die renale 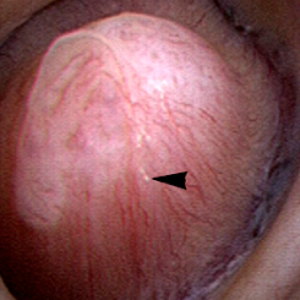 Papille ist die anatomische Untereinheit der Niere, in der die IMCD zu den terminalen Bellini-Kanälen verschmelzen, die sich in den kleinen Kelch entleeren., Normalerweise sollte es das Aussehen eines glatten ummauerten Hügels oder Berges haben, ohne viel Verkalkung (Plaque) entlang seiner Oberfläche. Der Link ist zu einem ausführlichen Beitrag über Plaque von Dr. Andrew Evan.
Papille ist die anatomische Untereinheit der Niere, in der die IMCD zu den terminalen Bellini-Kanälen verschmelzen, die sich in den kleinen Kelch entleeren., Normalerweise sollte es das Aussehen eines glatten ummauerten Hügels oder Berges haben, ohne viel Verkalkung (Plaque) entlang seiner Oberfläche. Der Link ist zu einem ausführlichen Beitrag über Plaque von Dr. Andrew Evan.
Abbildung 6-Gesund erscheinende Nierenpapille mit einer minimalen Menge an Randall-Plaque (Pfeilspitze).
Duktales Verstopfen
Eine weitere häufige Anomalie, die bei vielen Papillen zum Zeitpunkt der Endoskopie festgestellt wurde, sind verstopfte Kanäle., Die physiologischen Mechanismen für diesen Prozess sind derzeit unklar; 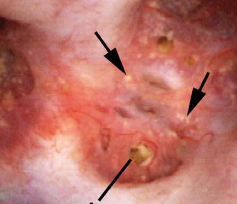 Wir glauben jedoch, dass es eine Reflexion der Verletzung ist, die eine potenziell katastrophale Kette von Ereignissen für Steinbildner beginnt.
Wir glauben jedoch, dass es eine Reflexion der Verletzung ist, die eine potenziell katastrophale Kette von Ereignissen für Steinbildner beginnt.
Abbildung 7-Abnormale Papille bei einem Patienten mit schwerer duktaler Verstopfung. Gelbe Mineralablagerungen (Pfeile) können aus erweiterten Kanälen von Bellini hervorstehen.
Unsere gegenwärtigen Annahmen sind, dass, sobald Kristalle innerhalb eines Kanals zu bilden beginnen, sie die Auskleidungszellen schädigen und der Kanal seine Fähigkeit verliert, sauren Urin zu bilden., Dies wiederum erhöht den lokalen pH-Wert und führt zum Wachstum von mehr Calciumphosphat-Mineralablagerungen, die durch einen hohen pH-Wert begünstigt werden.
Unklar ist, was diesen Prozess beginnt. Da diese Kanäle Flüssigkeit enthalten, die in ihrer Zusammensetzung dem endgültigen Urin sehr nahe kommt, vermuten wir, dass es sich um eine hohe Übersättigung in Bezug auf Calciumphosphat handelt. Dies tritt bei Patienten mit hohen Kalziumausscheidungen im Urin (Hyperkalziurie) und höheren pH – Werten im Urin auf-über 6,2., Solche Patienten bilden oft Steine mit hohem Calciumphosphatgehalt, und das Verstopfen ist stark mit der Bildung solcher Steine verbunden.
Die Mineralvorkommen wachsen später und wir glauben, dass sie sogar als Nidus für die Steinbildung dienen können. Die entsprechenden Papillen können deutlich abnormal aussehen und die erweiterten Gänge sind leicht zu erkennen. Reste dilatierter Kanäle, die zurückbleiben, nachdem das Mineral ausgespuckt oder chirurgisch entfernt wurde (Abbildung 8), zeigen eine Dilatation ohne den Mineralstopfen.
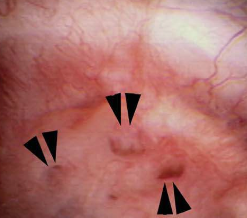 Abbildung 8 – Hinweise auf abnormal erweiterte Kanäle (Pfeilspitzen) an der Oberfläche einer Papille.,
Abbildung 8 – Hinweise auf abnormal erweiterte Kanäle (Pfeilspitzen) an der Oberfläche einer Papille.,
MSK
Die Befunde in MSK sind in gewisser Weise mit duktalen Verstopfungen vergleichbar; Anstatt jedoch die Papillen mit einem oder mehreren abnormal erweiterten Kanälen zu haben, ist die Gesamtheit des Papillums deutlich abnormal.
Daher sehen MSK-und Plugging-Papillen bemerkenswert anders aus.
Die MSK-Papillen sind übermäßig rund, vergrößert und billowy (Abbildung 9).
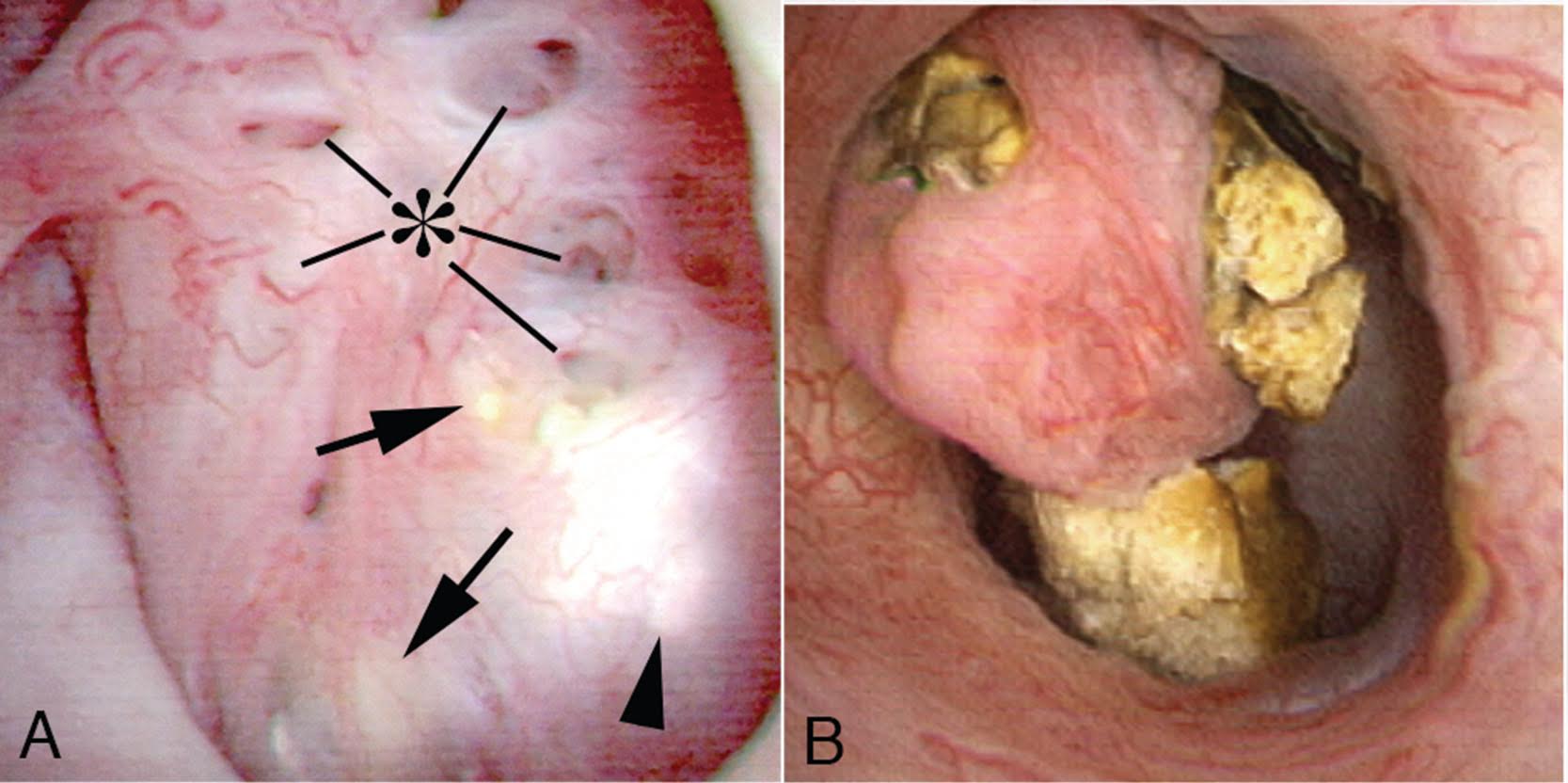 Abbildung 9 – Ein Papillum bei einem Patienten mit medullärer Schwammniere. Die Papillen sind abgerundet und vergrößert mit einem billowy Aussehen. Die papillären Spitzen sind abgestumpft., Es ist keine andere Art von Papillarerkrankung bekannt, die dieses Erscheinungsbild aufweist, das daher pathognomonisch für MSK ist. Panel a zeigt erweiterte Bellini-Kanalöffnungen an asterisk; Die Pfeile zeigen gelbe Plaque-Verstopfung von IMCD vollständig getrennt von den Steinen, die erweiterte IMCD füllen, die Pfeilspitzen zeigen Spuren von weißer Plaque. Panel b zeigt das billowy Papillum mit einer abgestumpften Spitze, die von Kelchsteinen umgeben ist.
Abbildung 9 – Ein Papillum bei einem Patienten mit medullärer Schwammniere. Die Papillen sind abgerundet und vergrößert mit einem billowy Aussehen. Die papillären Spitzen sind abgestumpft., Es ist keine andere Art von Papillarerkrankung bekannt, die dieses Erscheinungsbild aufweist, das daher pathognomonisch für MSK ist. Panel a zeigt erweiterte Bellini-Kanalöffnungen an asterisk; Die Pfeile zeigen gelbe Plaque-Verstopfung von IMCD vollständig getrennt von den Steinen, die erweiterte IMCD füllen, die Pfeilspitzen zeigen Spuren von weißer Plaque. Panel b zeigt das billowy Papillum mit einer abgestumpften Spitze, die von Kelchsteinen umgeben ist.
In der Mehrzahl dieser Fälle werden diese Veränderungen diffus in jeder Niere beobachtet, obwohl segmentale Schwammbefunde bei einer Minderheit von Patienten vorliegen.,
Die Unterschiede im Aussehen werden in dem Beitrag von Dr. Evan und dem folgenden Video gut demonstriert. Mit Ductal Plugging ist die Bulk-Architektur der Papille intakt, obwohl viele Ductal Plugs zu sehen sind. Beachten Sie die Art und Weise, wie die Duktalstopfen am Lumen haften.
In MSK hingegen hat die papilläre Architektur ein einzigartiges, billowy Aussehen mit massiv erweiterten Kanälen und frei beweglichen Steinen in ihnen. Das folgende video ist von einem Patienten mit MSK., Ein Kanal von Bellini ist massiv erweitert und zahlreiche winzige Steine, die frei schweben, passieren während der Visualisierung, wenn die Öffnung mit einem Laser vergrößert wird. Sie können Steine sehen, die aufgrund der Bewegung der Bewässerungsflüssigkeit im Kanal hüpfen.
Offensichtlich ist kein Papillum „normal“ und man kann sich die Tendenz vorstellen, einen verstopften Patienten als MSK-Patienten falsch zu diagnostizieren, es sei denn, die beiden Muster sind eindeutig im Kopf.
Die duktalen Ablagerungen selbst sind ein wichtiger Hinweis., Bei allen Verstopfungskrankheiten, aber Cystinurie, werden duktale Mineralstopfen in den Kanälen fixiert, da die Kristalle an den Auskleidungszellen haften und diese oft zerstören. Da die Auskleidungszellen zerstört werden, fixieren sich Kristalle an den Basalmembranen, der Kollagenhülle, auf der die Auskleidungszellen einst wuchsen. Eine Entzündung folgt auf eine solche Verletzung mit Narbenbildung und Verlust der Tubulus-Segmente. Ablagerungen schwimmen daher niemals frei von einem erweiterten Kanal, außer bei Cystinurie und MSK. Cystinurie wird normalerweise direkt aus der Steinanalyse und dem Urin-Cystin-Screening diagnostiziert.,
Vielleicht, weil sich die winzigen Steine in MSK nicht am Epithel von IMCD anhaften, gibt es keine Hinweise auf Zellverletzungen oder Entzündungen, im deutlichen Gegensatz zu allen Verstopfungskrankheiten. Selbst bei Cystinurie kommt es nicht zu Verletzungen, nicht durch die frei schwimmenden distalen Cystin-Pfropfen, sondern durch Calciumphosphat-Pfropfen, die sich im IMCD bilden.
Steine können trotz fehlender Harnleiterobstruktion sowie Entzündungen und Zellverletzungen Schmerzen in MSK verursachen. Möglicherweise könnte eine Ausdehnung der erweiterten Kanäle durch Massen winziger Steine ein Faktor sein., Folglich wurde Laser-Entroofing als eine mögliche Behandlungsoption in beiden Krankheitszuständen postuliert: diejenigen mit Plugging und MSK.
Das Video macht es möglicherweise nicht jedem leicht, die Steine und Hohlräume von MSK zu visualisieren. Die 4 Standbilder unten zeigen viel das gleiche für Klarheit.
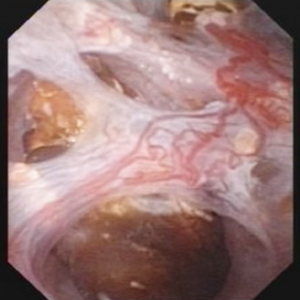
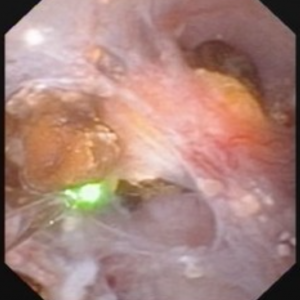
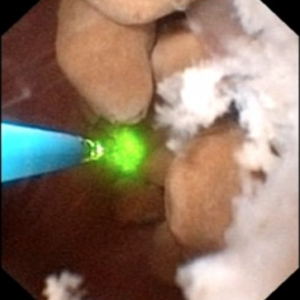
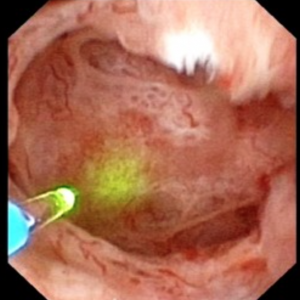
Abbildung 10 (a-d) – Beispiel für laser-unroofing Schwamm Hohlraum voller frei schwebende Steine., Die massiv erweiterten MSK Bellini-Kanäle sind in Panel a zu sehen; Die weißen Flecken um 9 Uhr sind winzige Steine in erweiterten IMCD oder Zysten. Panel b zeigt eine Holmium-Laserfaser, die zum Öffnen von erweiterten IMCD oder Zysten verwendet wird. Panel c zeigt Massen von winzigen Steinen frei in erweiterten IMCD oder Zysten, die herausschwimmen, wie die Oberfläche mit dem Laser eingeschnitten wird. In Panel d ist der Restschwammhohlraum jetzt frei von Steinen zu sehen.
Nephrokalzinose und MSK
Streng genommen bezieht sich Nephrokalzinose auf das Vorhandensein von Kalziumablagerungen im Nierengewebe., Dazu gehören natürlich auch duktale Verstopfungen und die Massen winziger Mikrosteine in Hohlräumen, die durch zahlreiche erweiterte IMCD in MSK erzeugt werden. Das Wort „Nephrokalzinose“ wird jedoch auch als radiologische Diagnose verwendet, die weit weniger spezifisch ist.
Einschränkungen der Radiologie
Wenn Radiologen von Nephrokalzinose sprechen, können sie eine große Anzahl von Verkalkungen innerhalb des Sammelsystems oder des Nierengewebes bedeuten, da sie nicht zuverlässig zwischen Gewebekalkungen und Steinen unterscheiden können., Wenn Urologen von Nephrokalzinose sprechen, die während der hochauflösenden Endoskopie beobachtet wird, können sie angeben, ob sie sich auf Gewebekalkungen, Steine oder beides bezieht, und behalten sich den Begriff für diese Komponente vor, die sich aus Gewebekalkungen ergibt.
MSK ist einer von mehreren Krankheitszuständen, die häufig mit einer ausgedehnten Nephrokalzinose verbunden sind, die von Radiologen beobachtet wird. Andere häufige Erkrankungen sind Steine, die durch renale tubuläre Azidose und primären Hyperparathyreoidismus verursacht werden., Calciumphosphat-Steinbildner ohne systemische Erkrankung können auch ausreichende Kombinationen von Duktalstopfen und Steinen erzeugen, bei denen Nephrokalzinose radiologisch diagnostiziert wird.
In einer kürzlich durchgeführten Studie mit 67 idiopathischen calciumsteinbildenden Patienten, die sich einer perkutanen Nephrolithotomie unterziehen, lagen die Raten der Nephrokalzinose je nach Art des assoziierten Steins zwischen 18 und 71%.
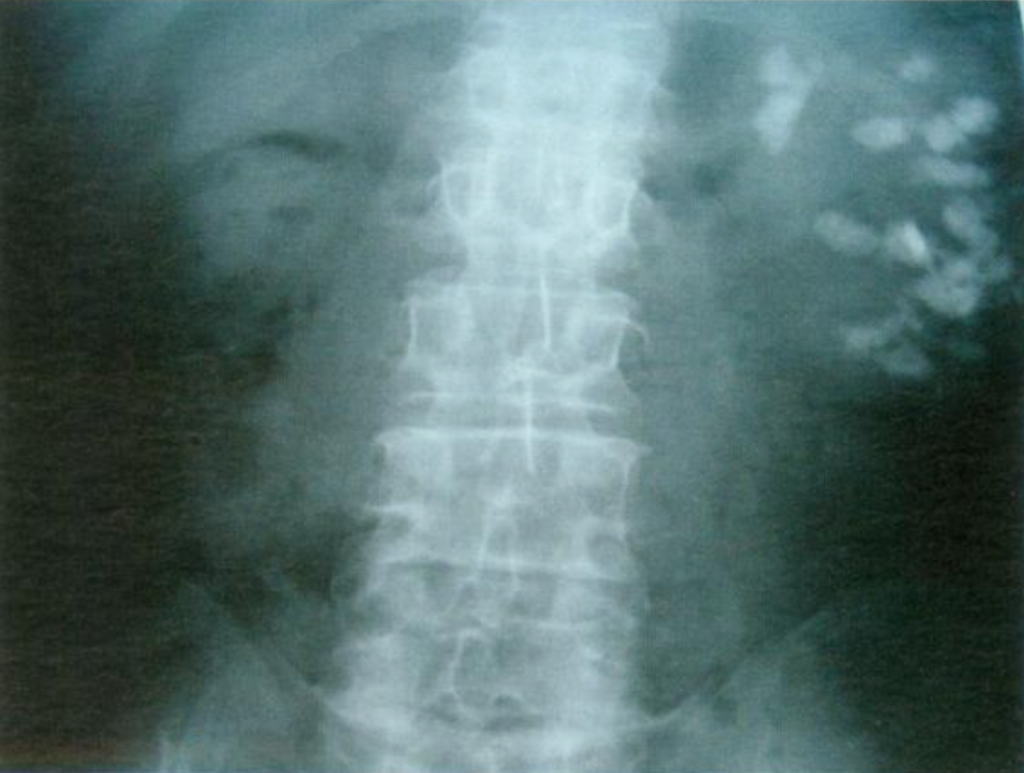
Abbildung 11– Röntgenbeispiel eines Patienten mit MSK, der die linke Niere befällt. Umfangreiche Nephrokalzinose ist zu sehen.,
Da Röntgenaufnahmen Gewebekalkungen nicht zuverlässig von an Gewebe angrenzenden Steinen unterscheiden können, muss das Wort „Nephrokalzinose“ neu definiert werden.
Insbesondere hat sich die Situation in Bezug auf die Diagnose von MSK verschlechtert, da sich die radiologischen Techniken geändert haben. Wenn IVU die erste Linie Imaging-Modalität für Steine war, Kontrast verbesserte urographische Phase Imaging gab zusätzliche Hinweise auf MSK-die papillare erröten in einem früheren Abschnitt dargestellt.,
Heutzutage, da eine einzige Nicht-Kontrast-CT-Serie alles ist, was typischerweise durchgeführt wird, kann der papilläre Blush-Effekt nicht gesehen werden, und die Diagnose von MSK muss sich mehr auf das Vorhandensein und Muster der Nephrokalzinose selbst verlassen, die für MSK nicht sehr spezifisch ist. Dies bedeutet, dass die Diagnose von MSK durch Radiologie unzuverlässig geworden ist.
Die Kraft der Endoskopie
Differenzierung der Nephrokalzinose von Steinen
Bei endoskopischen Eingriffen können Steine und Gewebekalkungen direkt identifiziert und getrennt werden., In den folgenden Bildern wurden beispielsweise einige der Verkalkungen als Steine identifiziert. Andere waren Gewebekalkumablagerungen wie Verstopfen oder ausgedehnte Plaque.
Dies hat zu der Vorstellung geführt, dass Nieren nur dann als Nephrokalzinose gekennzeichnet werden sollten, wenn sie visuell in der Endoskopie bestätigt wurden.
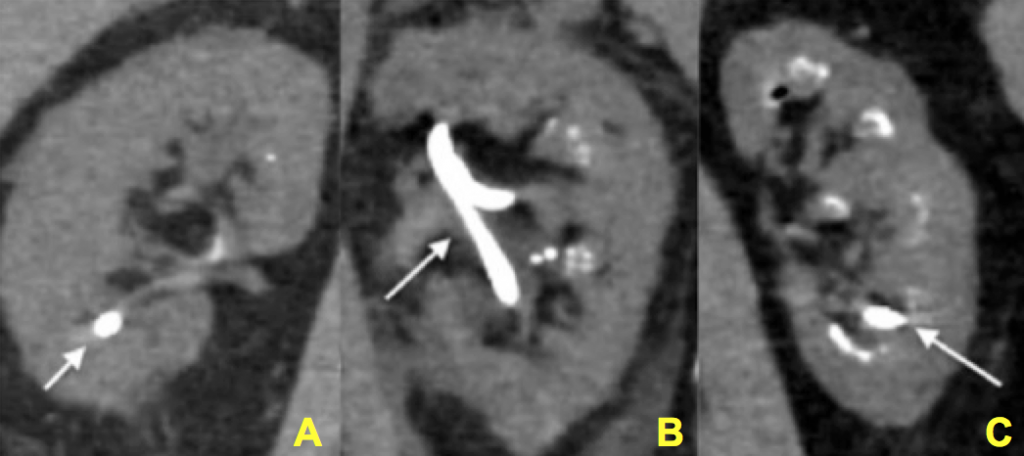
Abbildung 12 (A-C) – Hinweise auf zunehmende Nephrokalzinose-Grade, die zum Zeitpunkt der perkutanen Nephrolithotomie visuell bestätigt wurden. In jedem Bild ist eine Nephrostomie-Röhre (keine Verkalkung) durch einen Pfeil dargestellt., Der Rest der Bilder hat zunehmende Verkalkungen (hellweiß) innerhalb der Niere. Wenn man die Nephrostomie-Röhre ignoriert, kann man deutlich einen minimalen, aber sehr gegenwärtigen Grad an Zubehörhelligkeit (Verkalkung) in Panel A, eine moderate Menge in Panel B und eine schwere Menge in Panel C schätzen.
Diagnose von MSK
Natürlich werden alle Probleme der Nephrokalzinose bei MSK verschärft. Steine und Gewebemerkmale werden in CT-Scans leicht miteinander verwechselt, und “ MSK “ wird als Etikett an Patienten angebracht, die es nicht haben., Die Endoskopie wird die bemerkenswert abnormalen papillären Formen und erweiterten Schwämme leicht identifizieren, so dass MSK-Patienten richtig diagnostiziert werden.
Tipps zur Diagnose von MSK
1) Die Bestätigung mit flexibler Nierenendoskopie kann bei Patienten, bei denen der Verdacht auf MSK besteht, eine endgültige Diagnose stellen und sowohl diagnostisch als auch potenziell therapeutisch in Bezug auf die Steinentfernung sein.
2) Betrachten Sie die Urographie mit IVU oder CTU, um den MSK-Verdacht in Fällen zu bestätigen, in denen eine Nierenendoskopie klinisch nicht indiziert ist.,
3) MSK sollte nicht mit duktalem Verstopfen verwechselt werden, da es sich um unterschiedliche klinische Entitäten handelt.
4) Nephrokalzinose ist häufiger als bisher geschätzt und weist nicht unbedingt auf eine systemische Erkrankung oder die spezifische Entwicklungsstörung von MSK hin.
Ein letztes Wort zur Behandlung
MSK ist eine echte Krankheit und verdient mehr Aufmerksamkeit und Forschungsbemühungen, um ihre Ätiologie zu klären und Behandlungsstrategien zu optimieren., Da die Diagnose durch CT-Scan unzuverlässig ist, wird der Zustand leicht überdiagnostiziert, ein Problem, das zu vielen Arten von Verwirrung, klinischen und Forschung führt.
Alternative Diagnosen zu MSK, wie z. B. schweres duktales Verstopfen, sind nicht gutartig und erfordern eine eigene Behandlung, um ein Fortschreiten zu verhindern. Sehr oft haben Patienten mit Verstopfung mehrere und schwere Anomalien der Urinchemie, die mit Diät und Medikamenten behandelt werden können. Die richtige Einstufung der Patienten ist daher besonders wichtig, da verschiedene Krankheitszustände möglicherweise einzigartige Behandlungsstrategien erfordern.,
Für den Fall, dass eine genaue MSK-Diagnose gestellt wird, sollte die Tendenz vermieden werden, die Behandlung aufzugeben und sich den inhärenten Herausforderungen der Krankheit zu stellen. In der Tat sind dies die Patienten, bei denen metabolische Bewertungen und Versuche zur Steinprävention am kritischsten sind.
Nur weil viele dieser Patienten tendenziell eine ausgedehnte Nephrokalzinose bei der Bildgebung haben, bedeutet dies nicht, dass sie auch im Sammelsystem keine symptomatischen Steine bilden können., In der Tat ist für solche Patienten die klinische Anamnese besonders wichtig, da die Visualisierung neuer Steine im Rahmen einer ausgedehnten Nephrokalzinose ziemlich schwierig sein kann.
Oft, wenn ein hoher Verdachtsindex aufgrund klinischer Faktoren vorliegt, ist die Ureteroskopie der optimale Ansatz, da dies sowohl diagnostisch als auch therapeutisch sein kann.
Davon abgesehen sollten realistische chirurgische Ziele festgelegt werden. Das Entfernen aller Steine von solchen Nieren ist selten durchführbar, obwohl das Entfernen der Taschen, die dem Sammelsystem am nächsten sind oder auf der CT-Bildgebung basieren, einen guten Anfang bietet.,
MSK ist eine komplexe und schlecht verstandene Krankheit, die sich von Patient zu Patient einzigartig manifestieren kann. In dieser Hinsicht ist das, was für eine Person funktioniert, möglicherweise nicht für eine andere geeignet, und Behandlungsstrategien sollten daher von Patient zu Patient organisiert werden.