
Diagnosticul de MSK este în Creștere
Urologi și nefrologi specializat în tratamentul de pietre la rinichi par sa se confrunte cu pacienții cu medular burete de rinichi (MSK) mult mai des decât ar prezice dat fiind faptul că această boală afectează mai puțin de 0,5-1% din populația generală.o explicație potențială este frecvența ridicată a pietrelor la astfel de pacienți, aproape 70%. Pietrele atrag atenția asupra lor înșiși., Chiar și așa, trimiterile pentru MSK par să apară la rate din ce în ce mai mari, proporțional cu prevalența bolii.o altă explicație este că putem vedea mai mult din cauza îmbunătățirilor dramatice ale scanerelor CT și ale echipamentelor endoscopice pe care le folosim pentru îndepărtarea pietrelor.
scanările CT de ultimă generație, cu felie subțire, pot izola pietre minuscule la fel de mici ca un milimetru. Între timp, endoscoapele flexibile moderne nu numai că vizualizează fiecare crăpătură a sistemului de colectare renală, dar sunt capabile să facă acest lucru în înaltă definiție., În consecință, putem identifica variații nerecunoscute anterior în apariția rinichilor care formează pietre, de interes deosebit aici nefrocalcinoza pe CT și conectarea tubulară la endoscopie.dar capacitățile de diagnosticare pot progresa mai repede decât capacitatea noastră de a înțelege semnificația a ceea ce vedem. Ca urmare, se poate misclassify pacienți ca având MSK când diagnosticul corect este altul mai frecvente găsirea precum nefrocalcinoză sau tubulare conectarea.,de exemplu, un chirurg urologic care efectuează ureteroscopie cu un instrument digital modern de înaltă rezoluție observă „sute de pietre mici”, „arhitectură papilară anormală” sau „pietre situate sub uroteliu” și continuă să eticheteze pacientul cu MSK. Sau, un pacient cu simptome urologice, cum ar fi colica renală, infecții recurente ale tractului urinar sau microematurie, are o scanare CT care prezintă „nefrocalcinoză” și este etichetat ca având MSK.,în ambele cazuri, probabilitatea reală de a avea efectiv MSK este, printr-un studiu recent mic, doar 4/15 (25%), dar medicii nu sunt, în general, conștienți de diferențele dintre MSK, nefrocalcinoză și conectarea tubilor, deoarece acestea sunt noi domenii de cunoaștere care nu au fost proliferate pe scară largă.acest articol este o modalitate prin care sperăm să facem diagnosticul de MSK, o tulburare unică și complexă a dezvoltării renale, mai clară pentru medici și pacienții lor.
ce este MSK?,înțelegerea noastră colectivă cu privire la dezvoltarea și fiziopatologia MSK este destul de rară, chiar dacă G. Lenarduzzi a descris-o pentru prima dată în 1939.
cauza MSK
mecanismele exacte care produc MSK sunt necunoscute. Se crede că este un rezultat al dezvoltării renale anormale in utero. Mai exact, oamenii de știință cred că ureteric bud – care va da naștere la uretere – interacționează în mod anormal cu metanephric blastema țesut din embrionul care va produce mai mult de rinichi substanță.se pare că există o componentă genetică a bolii., Dovezi recente sunt că aproximativ jumătate dintre pacienții diagnosticați cu MSK vor avea cel puțin o rudă cu un anumit grad de afecțiune similară. Acest tip de grupare familială poate sugera o expresie autozomală dominantă a genelor sau acțiunile mai multor gene care dau această impresie. Revizuirea link-ului de mai sus este un excelent tratament recent al problemei dezvoltării și geneticii pe care îl recomandăm cu mare încredere.
Anatomia MSK
MSK, așa cum îi spune și numele, se caracterizează prin regiuni cavitare asemănătoare buretelui în unul sau ambii rinichi (Figura 1).,
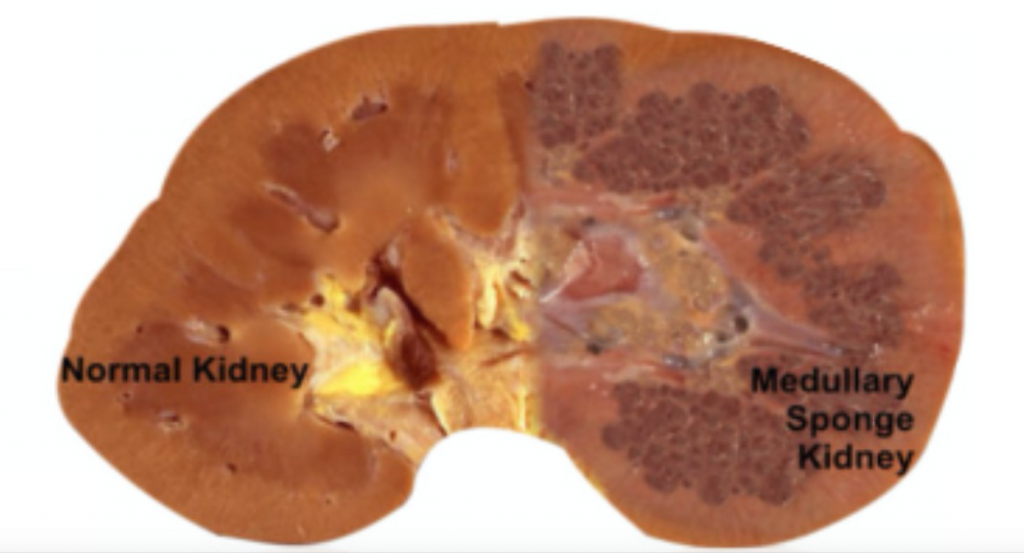
Figura 1 – normal apare la rinichi (stânga), comparativ cu MSK rinichi (dreapta).mai exact, dilatațiile apar în canalele de colectare medulare interioare (precaliceale). Aceste canale de colectare sunt Regiunea terminală a nefronilor, unitățile funcționale individuale ale rinichiului.,Interior medular conducte de colectare (IMCD) au sarcina de a oferi urină ce în ce mai mari conducte (conducte de Bellini) care livrează în urină finală din papila renală în calyces minore (Figura 2) care se conectează în pelvisul renal și de acolo în ureter la vezica urinara.
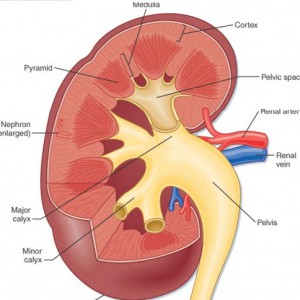
Un mod de a gândi în IMCD este ca o colecție de fluxuri fuzionează și formează un râu (conductă de Bellini) ceea ce duce la o delta (caliciu minor) și apoi un lac (majore caliciu) și în cele din urmă un ocean (pelvis renal) (Figura 2).,
Figura 2 – Anatomice reprezentare de rinichi și sistem de colectare
IMCDs nu sunt vizualizate în Figura 2 dar dacă scanați în jos pentru a Figura 3 de mai jos mai multe umane nefroni care au fost microdissected de la o MSK rinichi arăta ceea ce este în neregulă cu ei.în MSK, unele IMCD sunt dilatate semnificativ și au ieșiri (chisturi): saculete oarbe care încep de la lumenul IMCD, dar nu merg nicăieri – ca un hol cineva zidit la un capăt. La capetele acestor holuri se găsesc pietrele, plutitoare libere și, probabil, probleme., Alte IMCD nu sunt dilatate și nu au ieșiri chistice.
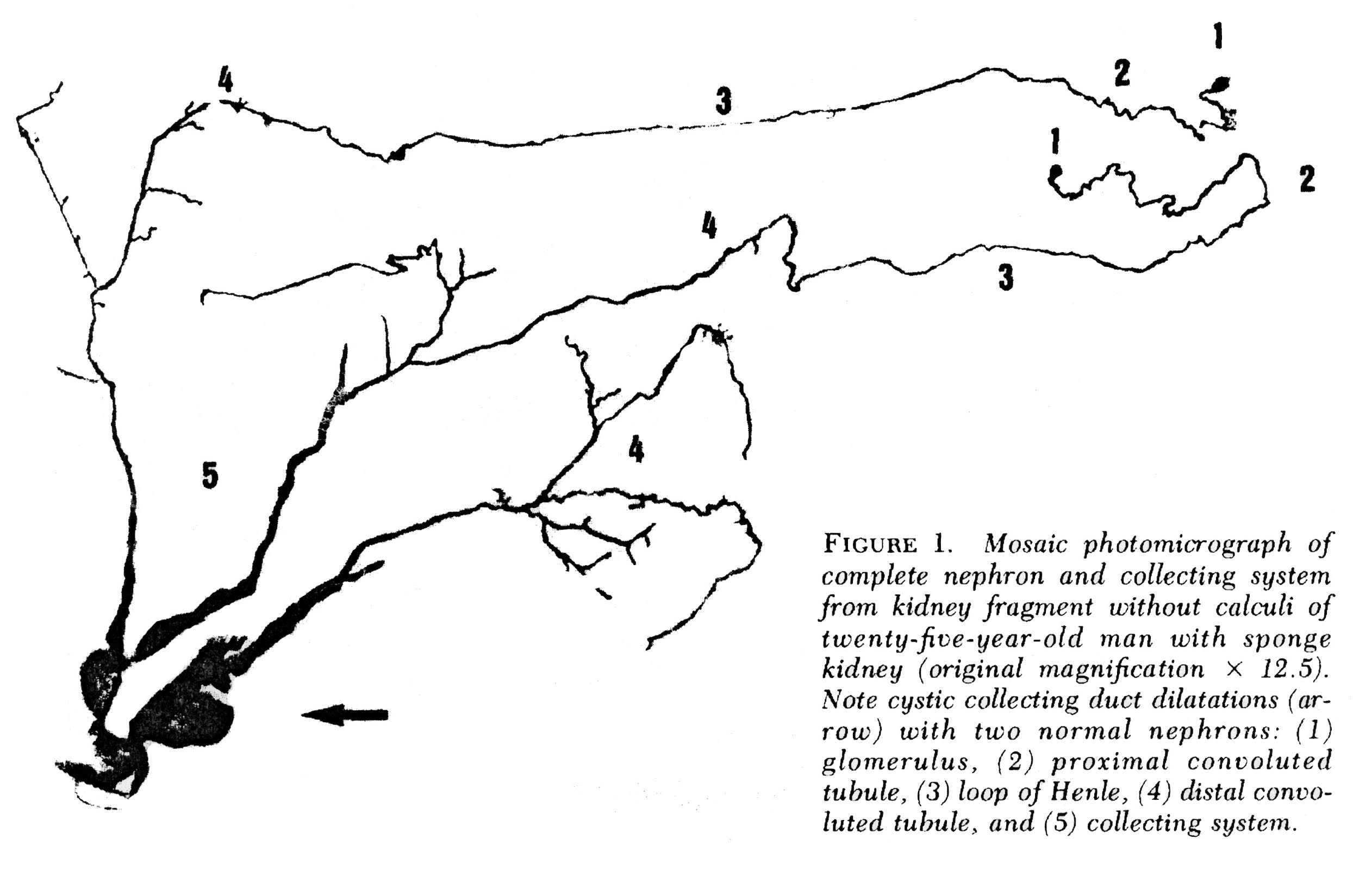 Figura 3-Microdisecția nefronilor compleți din MSK. Este prezentă dilatarea neregulată a IMCD. Sunt prezente ieșiri chistice, de dimensiuni diferite. Capetele oarbe sunt evidente. În aceste chisturi se găsesc pietre mici.în afară de dilatarea IMCD și chisturile, rinichii MSK au alte două anomalii care o marchează ca o boală specifică., Acele IMCD care nu sunt dilatate, nici chistice au o căptușeală epitelială multistrat, în timp ce o căptușeală imcd normală nediluată are un strat de celulă gros. Celulele interstițiale ale papilomului renal – celulele dintre tubuli și vase – sunt mai numeroase decât în rinichii normali și au un aspect imatur asemănător cu cel observat în rinichii fetali.
Figura 3-Microdisecția nefronilor compleți din MSK. Este prezentă dilatarea neregulată a IMCD. Sunt prezente ieșiri chistice, de dimensiuni diferite. Capetele oarbe sunt evidente. În aceste chisturi se găsesc pietre mici.în afară de dilatarea IMCD și chisturile, rinichii MSK au alte două anomalii care o marchează ca o boală specifică., Acele IMCD care nu sunt dilatate, nici chistice au o căptușeală epitelială multistrat, în timp ce o căptușeală imcd normală nediluată are un strat de celulă gros. Celulele interstițiale ale papilomului renal – celulele dintre tubuli și vase – sunt mai numeroase decât în rinichii normali și au un aspect imatur asemănător cu cel observat în rinichii fetali.
de ce pietrele se formează în MSK
în altă parte pe acest site am subliniat că suprasaturarea este o forță, o sursă de energie îndreptată spre formarea fazelor solide, cum ar fi cristalele de piatră., Retardanții cinetici din urină, care includ citratul, împiedică cristalizarea, dar nu o pot împiedica niciodată: o soluție suprasaturată se va prăbuși în cele din urmă în două faze, cristale și o soluție reziduală Exact la punctul de solubilitate, lipsită de energie suplimentară liberă.fluxul stagnant ca rezultat al MSK imcd dilatat și, în special, condițiile statice din chisturile orbe umplute cu lichid, sunt motivul probabil pentru care se formează nenumărate pietre mici care sfârșesc prin a împacheta „bureții” cu mase de cristale., Nu se cunoaște modul în care pacienții cu MSK produc pietre mai mari, suficient de mari pentru a bloca ureterul. Nu este adevărat că pacienții cu MSK au suprasaturații urinare remarcabil de mari sau alte anomalii fiziologice, cum ar fi hipercalciuria și hipocitraturia. Posibil ca pietrele minuscule să-și părăsească cumva chisturile și să intre în urină unde acționează ca centre de nucleație. alte asociații comune cu MSK includ infecția tractului urinar, hematuria microscopică și brută și afectarea funcției renale., Poate că fluxul stagnant în imcd dilatat și în special în chisturi, predispune la infecție. Dar, deoarece papilele sunt anormale în alte moduri, se pare că aceste anomalii intrinseci trebuie să fie importante din punct de vedere clinic și trebuie să se facă mai multă muncă asupra problemei. desigur, atunci când vorbim despre ceea ce este greșit în rinichii MSK și cum afectează oamenii, ne bazăm totul pe cunoașterea faptului că un anumit pacient are MSK., Dacă aveți un rinichi de la un astfel de pacient și puteți prezenta imcd dilatat, chisturile, epiteliul imcd cu trei straturi și celulele interstițiale anormale, diagnosticul este sigur. Dar ce putem face atunci când avem de-a face cu un pacient?
studii radiologice
urografie intravenoasă
istoric, diagnosticul de MSK a fost făcut pe urografie intravenoasă (IVU). Se administrează contrast radiografic și se iau periodic raze x ale rinichilor, ureterului și vezicii urinare, deoarece contrastul este absorbit și ulterior excretat de rinichi prin tractul urinar.,
Imaginea de fază întârziată este esențială pentru diagnostic. Acest lucru este atunci când materialul de contrast umple masele de imcd dilatate și chisturi care alcătuiesc buretele.masele de imcd dilatate umplute cu material de contrast produc o caracteristică „fard papilar” care apare ca flăcări pe marginile exterioare ale papilelor. Când este deosebit de mare, poate imita un buchet de flori periferic sistemului de colectare.

Figura 4 – imaginea IVU a rinichiului burete medular. Săgeata desemnează fardul papilar în masa spațiului imcd dilatat.,
CT și Alte Imagistica
în ultimii 10-15 ani, noncontrast CT au înlocuit IVU ca metodă imagistică de ales pentru piatra formatori. În timp ce aceste scanări sunt mai sensibile în detectarea pietrelor mici, lipsa contrastului limitează capacitatea de a diagnostica cu precizie MSK și a ridicat îngrijorări cu privire la potențialul de sub-diagnosticare a acestei boli.,
CT are capacitatea de a face acest diagnostic atunci când se administrează contrast și se efectuează urografia CT; deși acest lucru nu este folosit ca o alegere de primă linie pentru imagistica de piatră și este, în general, rezervat pentru indicații specifice, cum ar fi hematuria și îngrijorarea pentru leziunile tractului urinar.figura 5 – demonstrarea fardului papilar (săgeți mici) pe urografia CT pentru pacientul cu rinichi burete medular.utilizarea altor modalități imagistice a fost investigată, de asemenea, deși s-au dovedit suboptimale în capacitățile lor de diagnosticare., Ecografia are o sensibilitate slabă pentru a detecta dilatarea canalelor de colectare, iar RMN are potențialul de a delimita anatomia renală detaliată, dar nu poate detecta pietre sau calcifiere.endoscoapele de înaltă definiție de ultimă generație au permis investigatorilor să facă observații în momentul endoscopiei renale corelând apariția papilelor renale și a sistemului de colectare cu tipuri specifice de boli și tulburări metabolice asociate cu formarea de pietre., Deoarece endoscopia este acum efectuată ca o modalitate comună și adesea preferată de a gestiona pietrele, acest tip de imagistică detaliată a rinichilor va fi disponibilă din ce în ce mai mult în cursul îngrijirii regulate a pacientului și va permite medicilor să diagnosticheze tipurile exacte de tulburări în rinichii formatorilor de piatră. rinichi burete medular, în special, are un aspect cu totul unic, spre deosebire de orice alt tip de boala legate de piatra, ceea ce face endoscopie o procedură de diagnostic deosebit de exigente., Descrieri anatomice detaliate de la doisprezece astfel de pacienți, fiecare cu dovezi de MSK pe biopsie au fost descrise recent de Evan et al.
malformațiile papilare observate prin endoscopie
la formatorii de piatră papilele apar adesea anormale, un concept care merită propriul post și pe care îl putem rezuma doar pe scurt aici.
Placa
renală 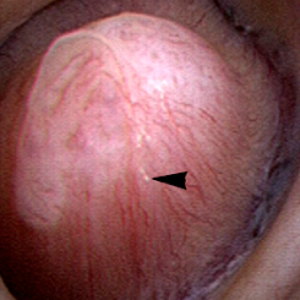 papila este anatomic subunitate de rinichi unde IMCD merge împreună în terminal Bellini conductele care gol în caliciu minor., În mod normal, ar trebui să aibă aspectul unei movile sau a unui munte cu pereți netezi, fără prea multă calcifiere (placă) de-a lungul suprafeței sale. Link – ul este la un post detaliat despre placa de Dr.Andrew Evan.figura 6-papilă renală care apare sănătoasă, cu o cantitate minimă de placă Randall (vârf de săgeată).o altă anomalie comună identificată în multe papile la momentul endoscopiei sunt conductele conectate., Mecanismele fiziologice pentru acest proces sunt în prezent neclare;
papila este anatomic subunitate de rinichi unde IMCD merge împreună în terminal Bellini conductele care gol în caliciu minor., În mod normal, ar trebui să aibă aspectul unei movile sau a unui munte cu pereți netezi, fără prea multă calcifiere (placă) de-a lungul suprafeței sale. Link – ul este la un post detaliat despre placa de Dr.Andrew Evan.figura 6-papilă renală care apare sănătoasă, cu o cantitate minimă de placă Randall (vârf de săgeată).o altă anomalie comună identificată în multe papile la momentul endoscopiei sunt conductele conectate., Mecanismele fiziologice pentru acest proces sunt în prezent neclare; 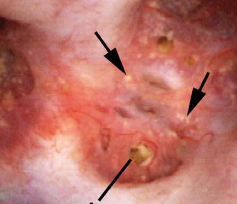 cu toate acestea, noi credem că este o reflectare a prejudiciului care începe un potențial dezastruoase lanț de evenimente pentru piatra formatori.figura 7-papilă anormală la un pacient cu blocaj ductal sever. Depozitele minerale galbene (săgeți) pot fi văzute proeminente din canalele dilatate ale Bellini.ipotezele noastre actuale sunt că, odată ce cristalele încep să se formeze într-o conductă, ele afectează celulele căptușelii și conducta își pierde capacitatea de a face urină acidă., Aceasta, la rândul său, ridică nivelul pH-ului local și duce la creșterea mai multor depozite minerale de fosfat de calciu, care sunt favorizate de pH-ul ridicat.
cu toate acestea, noi credem că este o reflectare a prejudiciului care începe un potențial dezastruoase lanț de evenimente pentru piatra formatori.figura 7-papilă anormală la un pacient cu blocaj ductal sever. Depozitele minerale galbene (săgeți) pot fi văzute proeminente din canalele dilatate ale Bellini.ipotezele noastre actuale sunt că, odată ce cristalele încep să se formeze într-o conductă, ele afectează celulele căptușelii și conducta își pierde capacitatea de a face urină acidă., Aceasta, la rândul său, ridică nivelul pH-ului local și duce la creșterea mai multor depozite minerale de fosfat de calciu, care sunt favorizate de pH-ul ridicat.
neclar este ceea ce începe acest proces. Deoarece aceste conducte conțin lichid care este foarte aproape de compoziția urinei finale, bănuim că este o suprasaturație ridicată în ceea ce privește fosfatul de calciu. Acest lucru se întâmplă la acei pacienți cu excreții mari de calciu în urină (hipercalciurie) și niveluri mai mari ale pH – ului urinar-peste 6,2., Astfel de pacienți formează adesea pietre bogate în compoziția fosfatului de calciu, iar conectarea este puternic asociată cu formarea unor astfel de pietre.depozitele de minerale cresc ulterior și credem că pot acționa chiar ca un nidus pentru formarea pietrei. Papilele corespunzătoare pot părea semnificativ anormale, iar canalele dilatate sunt ușor evidente. Conductele dilatate rămase după ce mineralul este scuipat sau îndepărtat chirurgical (figura 8) prezintă Dilatare fără dopul mineral.
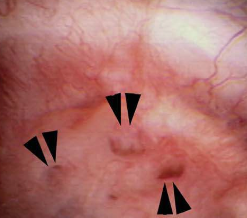 figura 8-dovezi ale canalelor dilatate anormal (vârfuri de săgeată) la suprafața unei papile.,constatările din MSK sunt comparabile în unele moduri cu conectarea ductală; cu toate acestea, mai degrabă decât papilele care au unul sau mai multe conducte dilatate anormal, întregul papillum este semnificativ anormal.prin urmare, MSK și papilele de tip plugging arată remarcabil de diferit.papilele MSK sunt excesiv de rotunde, mărite și înclinate (Figura 9).
figura 8-dovezi ale canalelor dilatate anormal (vârfuri de săgeată) la suprafața unei papile.,constatările din MSK sunt comparabile în unele moduri cu conectarea ductală; cu toate acestea, mai degrabă decât papilele care au unul sau mai multe conducte dilatate anormal, întregul papillum este semnificativ anormal.prin urmare, MSK și papilele de tip plugging arată remarcabil de diferit.papilele MSK sunt excesiv de rotunde, mărite și înclinate (Figura 9).
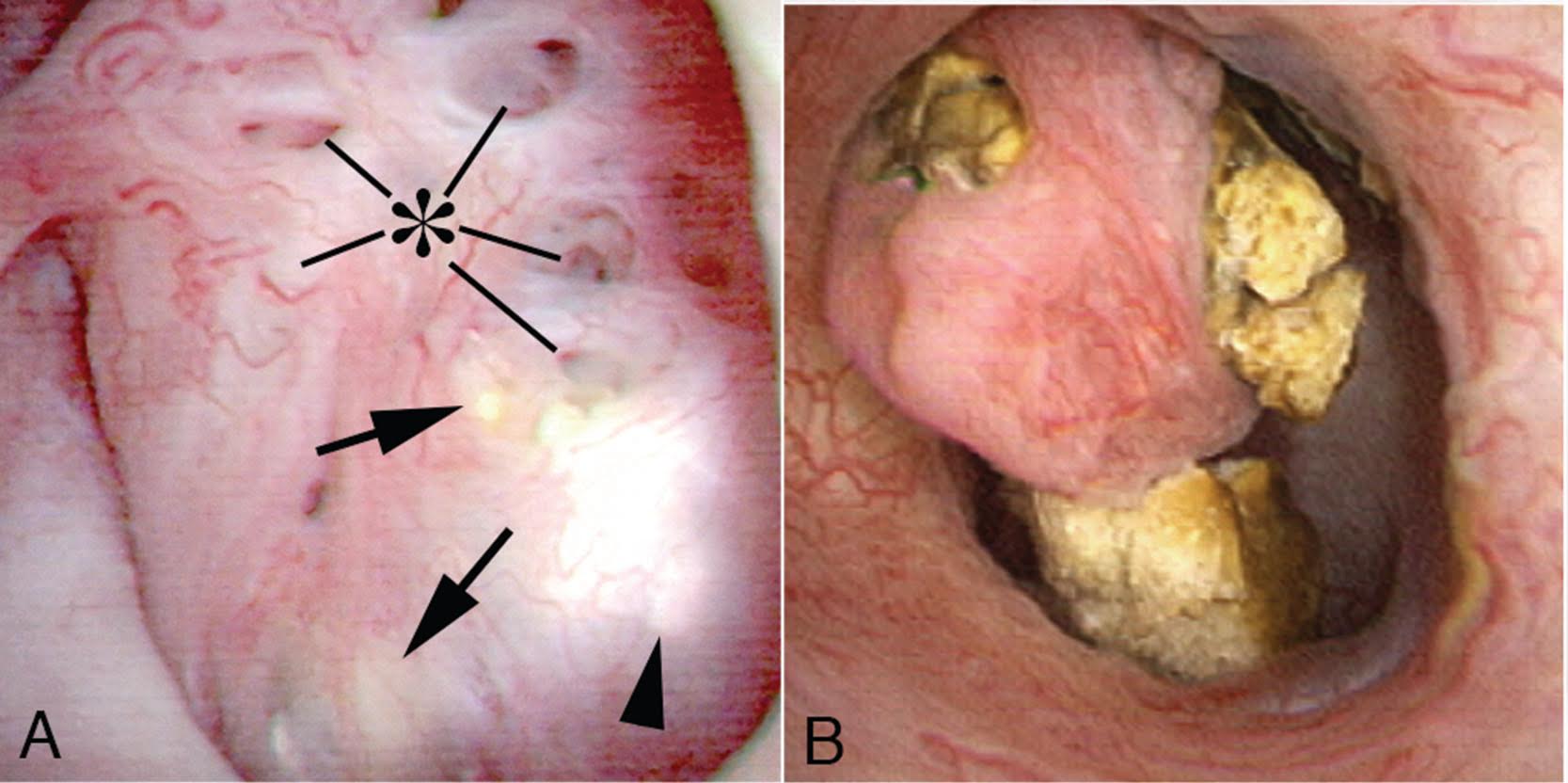 Figura 9-un papillum la un pacient cu rinichi burete medular. Papilele sunt rotunjite și mărite cu un aspect plin. Vârfurile papilare sunt blocate., Nu se cunoaște niciun alt tip de boală papilară care să prezinte această apariție care este, prin urmare, patognomonică a MSK. Panoul A prezintă deschideri dilatate Bellini duct la asterisc; săgețile arată placa galbenă – conectarea IMCD complet separată de pietrele care umple imcd dilatat, săgețile arată urme de placă albă. Panoul b arată papillum billowy cu un vârf tocit înconjurat de pietre calyceal.în majoritatea acestor cazuri, aceste modificări sunt observate difuz pe parcursul fiecărui rinichi, deși constatările burete segmentale sunt prezente într-o minoritate de pacienți.,diferențele de aspect sunt bine demonstrate în postarea lui Dr. Evan și în următorul videoclip. Cu ductal conectarea arhitectura în vrac a papilei este intactă, deși multe dopuri ductale sunt văzute. Rețineți modul în care dopurile ductale sunt aderente la lumen.în MSK, pe de altă parte, arhitectura papilară are un aspect unic, billowy, cu canale dilatate masiv și pietre libere mobile în interiorul lor. Următorul videoclip este de la un pacient cu MSK., O conductă de Bellini este masiv dilatat și numeroase pietre mici, care sunt libere plutitoare trece din ea în timpul vizualizării ca deschiderea este mărită cu un laser. Puteți vedea pietre viguros în conducta din cauza mișcării de fluid de irigare.în mod clar, nici papillum nu este „normal” și se poate imagina tendința de a diagnostica greșit un pacient care se conectează ca pacient cu MSK, cu excepția cazului în care cele două modele sunt clar în mintea cuiva.depozitele ductale în sine sunt un indiciu important., În toate bolile de conectare, dar cistinuria dopurile minerale ductale sunt fixate în conducte, deoarece cristalele aderă la celulele căptușelii și le distrug adesea. Pe măsură ce celulele căptușelii sunt distruse, cristalele se fixează pe membranele subsolului, învelișul de colagen pe care celulele căptușelii au crescut odată. Inflamația urmează o astfel de leziune cu cicatrizare și pierderea segmentelor tubulare. Prin urmare, depozitele nu plutesc niciodată fără o conductă dilatată, cu excepția cistinuriei și a MSK. Cistinuria este de obicei diagnosticată direct din analiza pietrelor și screeningul cistinei urinare.,poate pentru că pietrele mici din MSK nu se atașează la epiteliul IMCD nu există dovezi de leziuni celulare sau inflamații, în contrast marcat cu toate bolile de conectare. Chiar și în cistinurie se produce o leziune, nu din dopurile de cistină distală plutitoare libere, ci din dopurile de fosfat de calciu care se formează în IMCD.pietrele pot provoca dureri în MSK, în ciuda lipsei obstrucției ureterale și a inflamației și a leziunilor celulare. Eventual distensie a conductelor dilatate de mase de pietre mici ar putea fi un factor., În consecință, laser unroofing a fost postulat ca o potențială opțiune de tratament în ambele stări de boală: cei cu conectarea și MSK.este posibil ca videoclipul să nu ușureze vizualizarea pietrelor și cavităților MSK. Imaginile statice 4 de mai jos arată același lucru pentru claritate.
Figura 9-un papillum la un pacient cu rinichi burete medular. Papilele sunt rotunjite și mărite cu un aspect plin. Vârfurile papilare sunt blocate., Nu se cunoaște niciun alt tip de boală papilară care să prezinte această apariție care este, prin urmare, patognomonică a MSK. Panoul A prezintă deschideri dilatate Bellini duct la asterisc; săgețile arată placa galbenă – conectarea IMCD complet separată de pietrele care umple imcd dilatat, săgețile arată urme de placă albă. Panoul b arată papillum billowy cu un vârf tocit înconjurat de pietre calyceal.în majoritatea acestor cazuri, aceste modificări sunt observate difuz pe parcursul fiecărui rinichi, deși constatările burete segmentale sunt prezente într-o minoritate de pacienți.,diferențele de aspect sunt bine demonstrate în postarea lui Dr. Evan și în următorul videoclip. Cu ductal conectarea arhitectura în vrac a papilei este intactă, deși multe dopuri ductale sunt văzute. Rețineți modul în care dopurile ductale sunt aderente la lumen.în MSK, pe de altă parte, arhitectura papilară are un aspect unic, billowy, cu canale dilatate masiv și pietre libere mobile în interiorul lor. Următorul videoclip este de la un pacient cu MSK., O conductă de Bellini este masiv dilatat și numeroase pietre mici, care sunt libere plutitoare trece din ea în timpul vizualizării ca deschiderea este mărită cu un laser. Puteți vedea pietre viguros în conducta din cauza mișcării de fluid de irigare.în mod clar, nici papillum nu este „normal” și se poate imagina tendința de a diagnostica greșit un pacient care se conectează ca pacient cu MSK, cu excepția cazului în care cele două modele sunt clar în mintea cuiva.depozitele ductale în sine sunt un indiciu important., În toate bolile de conectare, dar cistinuria dopurile minerale ductale sunt fixate în conducte, deoarece cristalele aderă la celulele căptușelii și le distrug adesea. Pe măsură ce celulele căptușelii sunt distruse, cristalele se fixează pe membranele subsolului, învelișul de colagen pe care celulele căptușelii au crescut odată. Inflamația urmează o astfel de leziune cu cicatrizare și pierderea segmentelor tubulare. Prin urmare, depozitele nu plutesc niciodată fără o conductă dilatată, cu excepția cistinuriei și a MSK. Cistinuria este de obicei diagnosticată direct din analiza pietrelor și screeningul cistinei urinare.,poate pentru că pietrele mici din MSK nu se atașează la epiteliul IMCD nu există dovezi de leziuni celulare sau inflamații, în contrast marcat cu toate bolile de conectare. Chiar și în cistinurie se produce o leziune, nu din dopurile de cistină distală plutitoare libere, ci din dopurile de fosfat de calciu care se formează în IMCD.pietrele pot provoca dureri în MSK, în ciuda lipsei obstrucției ureterale și a inflamației și a leziunilor celulare. Eventual distensie a conductelor dilatate de mase de pietre mici ar putea fi un factor., În consecință, laser unroofing a fost postulat ca o potențială opțiune de tratament în ambele stări de boală: cei cu conectarea și MSK.este posibil ca videoclipul să nu ușureze vizualizarea pietrelor și cavităților MSK. Imaginile statice 4 de mai jos arată același lucru pentru claritate.
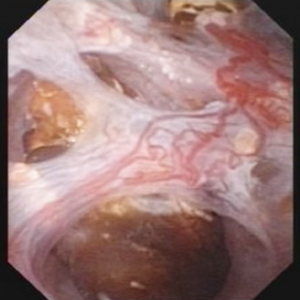
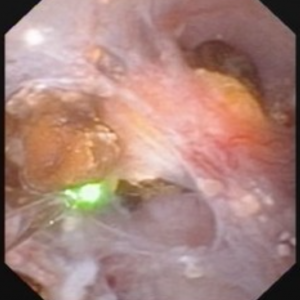
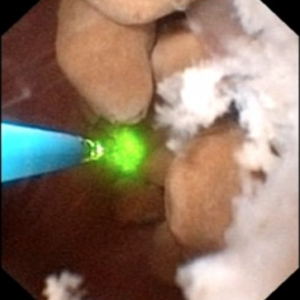
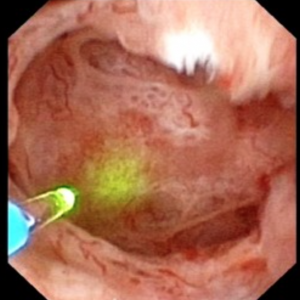
Figura 10 (a-d) – Exemplu de laser unroofing de burete cavitate plină de liber plutitoare pietre., Canalele MSK bellini dilatate masiv sunt văzute în Panoul a; petele albe la ora 9 sunt pietre mici în imcd dilatat sau chisturi. Panoul b prezintă o fibră laser holmium utilizată pentru a deschide imcd dilatat sau chisturi. Panoul c prezintă mase de pietre mici libere în imcd dilatate sau chisturi care plutesc ca suprafața este incizată cu laser. În panoul d, cavitatea de burete rămasă poate fi văzută acum fără pietre.în mod strict vorbind, nefrocalcinoza se referă la prezența depozitelor de calciu în țesutul renal., Desigur, aceasta include conectarea ductală și masele de micro – pietre mici din interiorul cavităților produse de numeroase imcd dilatate în MSK. Cu toate acestea, cuvântul „nefrocalcinoză” este folosit și ca diagnostic radiologic, care este mult mai puțin specific.când radiologii vorbesc despre nefrocalcinoză, ele pot însemna un număr mare de calcificări în sistemul de colectare sau în țesutul renal, deoarece nu pot diferenția în mod fiabil între calcificările țesuturilor și pietre., Când urologii vorbesc despre nefrocalcinoză observată în timpul endoscopiei de înaltă rezoluție, ei pot specifica dacă se referă la calcificări ale țesuturilor, pietre sau ambele și vor rezerva termenul pentru acea componentă care rezultă din calcificările țesuturilor.MSK este una dintre mai multe stări de boală care este frecvent asociată cu nefrocalcinoză extinsă observată de radiologi. Alte afecțiuni comune sunt pietrele cauzate de acidoza tubulară renală și hiperparatiroidismul primar., Formatorii de piatră de fosfat de calciu fără nici o boală sistemică pot produce, de asemenea, combinații suficiente de înfundare ductală și pietre care nefrocalcinoză este diagnosticată radiologic.într-un studiu recent pe 67 de pacienți idiopatici care formează piatră de calciu supuși nefrolitotomiei percutanate, ratele de nefrocalcinoză au variat între 18-71% în funcție de tipul de piatră asociată.
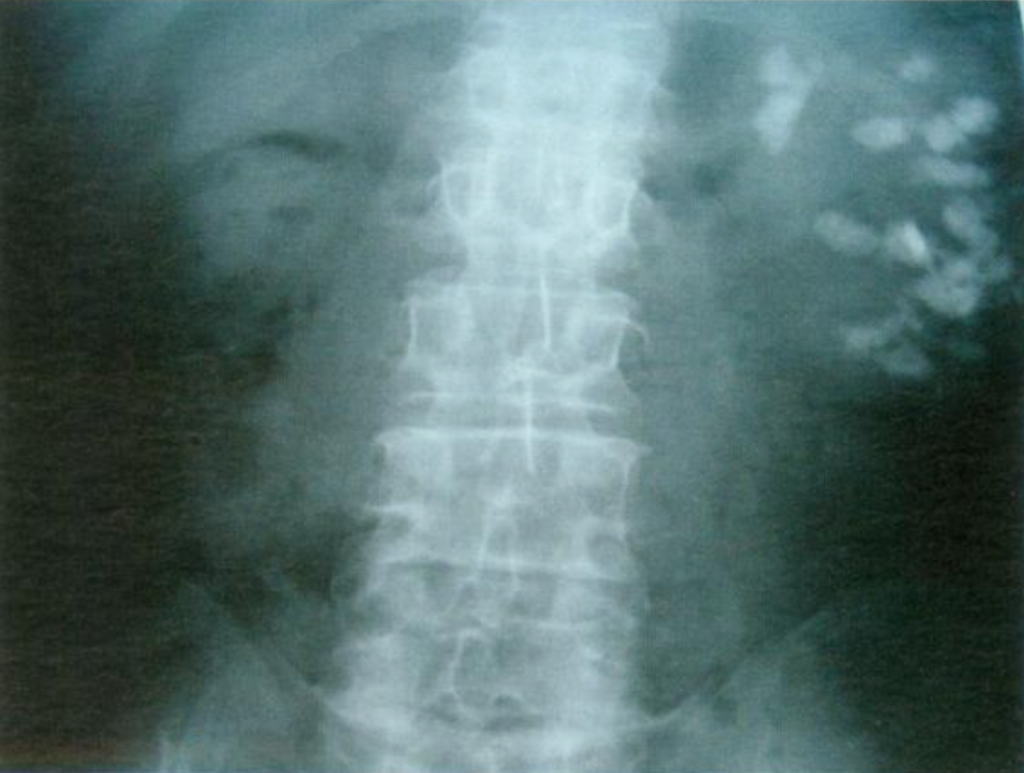
Figura 11-exemplu cu raze X de pacient cu MSK care afectează rinichiul stâng. Se observă nefrocalcinoză extinsă.,deoarece radiografiile nu pot distinge în mod fiabil calcificările țesuturilor de pietrele adiacente țesuturilor, trebuie redefinit chiar cuvântul „nefrocalcinoză”. în special, situația în ceea ce privește diagnosticul de MSK sa înrăutățit, deoarece tehnicile radiologice au modificări. Când IVU a fost prima modalitate de imagistică de linie pentru pietre, imagistica de fază urografică îmbunătățită a contrastului a dat indicii suplimentare pentru MSK – fardul papilar ilustrat într-o secțiune anterioară.,în zilele noastre, deoarece o singură serie CT non-contrast este tot ceea ce se realizează în mod obișnuit, efectul de blush papilar nu poate fi văzut, iar diagnosticul de MSK trebuie să se bazeze mai mult pe prezența și modelul nefrocalcinozei în sine, ceea ce nu este foarte specific pentru MSK. Aceasta înseamnă că diagnosticul de MSK prin radiologie a devenit nesigur.puterea endoscopiei
diferențierea Nefrocalcinozei de pietre
în timpul procedurilor endoscopice, pietrele și calcificările țesuturilor pot fi identificate direct și separate., De exemplu, în imaginile de mai jos, unele dintre calcificări au fost identificate ca pietre. Altele au fost depozite de calciu tisulare, cum ar fi conectarea sau placa extensivă.acest lucru a condus la ideea că rinichii ar trebui să fie etichetați ca având nefrocalcinoză doar odată confirmată vizual pe endoscopie.
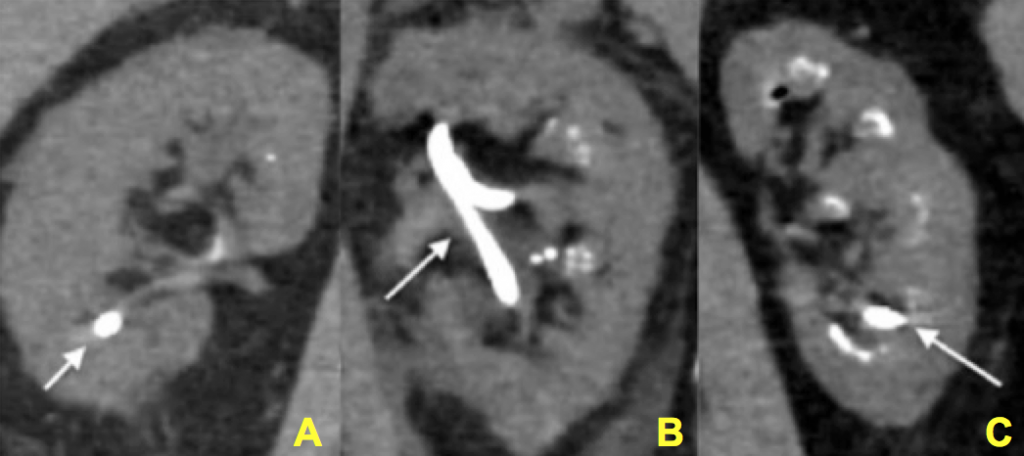
Figura 12 (A-C) – Dovada de creșterea grade de nefrocalcinoză confirmat vizual la data de nefrolitotomia percutanată. În fiecare imagine, un tub de nefrostomie (nu calcificare) este reprezentat de o săgeată., Restul imaginilor au grade crescânde de calcificare (alb strălucitor) în rinichi. Ignorând tubul nefrostomiei, se poate aprecia în mod clar un grad minim, dar foarte prezent de luminozitate accesoriu (calcifiere) în Panoul A, o cantitate moderată în panoul B și o cantitate severă în panoul C. diagnosticul MSK
desigur, toate problemele de nefrocalcinoză sunt agravate atunci când vine vorba de MSK. Pietrele și mineralele tisulare sunt ușor confundate între ele în scanările CT, iar ” MSK ” se aplică ca etichetă pacienților care nu o au., Endoscopia va identifica cu ușurință formele papilare remarcabil de anormale și bureții dilatați, astfel încât pacienții cu MSK sunt diagnosticați corespunzător.
Sfaturi pentru diagnosticarea MSK
1) Confirmarea cu flexibil renale, endoscopie se poate face un diagnostic definitiv la pacienții suspectați de a avea MSK și poate fi de diagnosticare precum și potențial terapeutic în termeni de piatră de îndepărtare.2) Luați în considerare imagistica fazei urografice fie cu IVU, fie cu CTU pentru a confirma suspiciunea MSK în cazurile în care endoscopia renală nu este indicată clinic.,
3) MSK nu trebuie confundat cu conectarea ductală, deoarece acestea sunt entități clinice distincte.4) nefrocalcinoza este mai frecventă decât cea apreciată anterior și nu indică neapărat boala sistemică sau tulburarea specifică de dezvoltare a MSK.MSK este o boală adevărată și merită mai multă atenție și eforturi de cercetare pentru a ajuta la clarificarea etiologiei sale și la optimizarea strategiilor de tratament., Deoarece diagnosticul prin scanare CT este nesigur, condiția este ușor overdiagnosed, o problemă care duce la multe tipuri de confuzie, clinice și de cercetare.diagnosticele Alternative la MSK, cum ar fi înfundarea ductală severă, nu sunt benigne și necesită tratament propriu pentru a preveni progresia. Foarte des, pacienții cu conectare au anomalii multiple și severe ale chimiei urinei, care pot fi tratate cu dietă și medicamente. Clasificarea corectă a pacienților este, prin urmare, deosebit de importantă, deoarece diferitele stări de boală pot necesita strategii unice de tratament.,în cazul în care se face un diagnostic precis al MSK, trebuie evitată tendința de a renunța la tratament și de a se preda provocărilor inerente ale bolii. De fapt, aceștia sunt pacienții în care evaluările metabolice și încercările de prevenire a pietrelor sunt cele mai critice.mai mult decât atât, doar pentru că mulți dintre acești pacienți tind să aibă nefrocalcinoză extensivă pe imagistică nu înseamnă că nu pot forma pietre simptomatice și în sistemul de colectare., De fapt, pentru astfel de pacienți, istoricul clinic este deosebit de important, deoarece vizualizarea pietrelor noi în stabilirea nefrocalcinozei extinse poate fi destul de dificilă.adesea, atunci când există un indice ridicat de suspiciune bazat pe factori clinici, abordarea optimă este ureteroscopia, deoarece aceasta poate fi atât diagnostică, cât și terapeutică.acestea fiind spuse, ar trebui stabilite obiective chirurgicale realiste. Ștergerea tuturor pietrelor din astfel de rinichi este rareori fezabilă, deși deblocarea acelor buzunare cele mai apropiate de sistemul de colectare sau cele mai mari pe imagistica CT oferă un loc bun pentru a începe.,MSK este o boală complexă și prost înțeleasă care se poate manifesta în mod unic de la pacient la pacient. În acest sens, ceea ce funcționează pentru o persoană poate să nu fie adecvat pentru alta, iar strategiile de tratament ar trebui astfel organizate pe bază de pacient la pacient.