aby dokładnie i prawidłowo ocenić pacjenta przy użyciu 5-przewodowego monitorowania, konieczne jest zrozumienie, jak działa EKG, wiedzieć, jak przygotować pacjenta i przestrzegać znormalizowanego systemu elektrod i ich umieszczania.
elektrokardiogram (EKG) jest nieinwazyjną metodą monitorowania elektrofizjologii serca (Mayo Clinic 2020).,
chociaż EKG jest powszechnie stosowane w różnych warunkach medycznych, odgrywa szczególnie ważną rolę w ocenie hemodynamicznej pacjentów OIOM (Liverpool Hospital 2014).
wszyscy pacjenci z OIOM zazwyczaj wymagają ciągłego monitorowania EKG, jeśli są klinicznie niestabilni. Ciągłe monitorowanie EKG może poprawić wykrywanie pogorszenia klinicznego (Liverpool Hospital 2014; Moss et al. 2017).
jak działa EKG?
EKG polega na umieszczeniu elektrod na tułowiu i/lub kończynach pacjenta., Elektrody są podłączone do elektrokardiografu, który wyświetla obrazową reprezentację aktywności serca pacjenta (Liverpool Hospital 2014; Mayo Clinic 2020).
fale wykryte i wizualnie wyświetlane przez EKG ilustrują sekwencję depolaryzacji (prąd dodatni) i repolaryzacji (prąd ujemny) generowanych przez potencjały działania (impulsy elektryczne) w sercu (Liverpool Hospital 2014; Klabunde 2019).,
w Ustawieniach OIOM EKG jest zwykle używane do ciągłego monitorowania tętna pacjenta i wykrywania wszelkich potencjalnie śmiertelnych zaburzeń serca, takich jak arytmie, ale może również służyć diagnostyce (Gandhi & Lewis 2016).
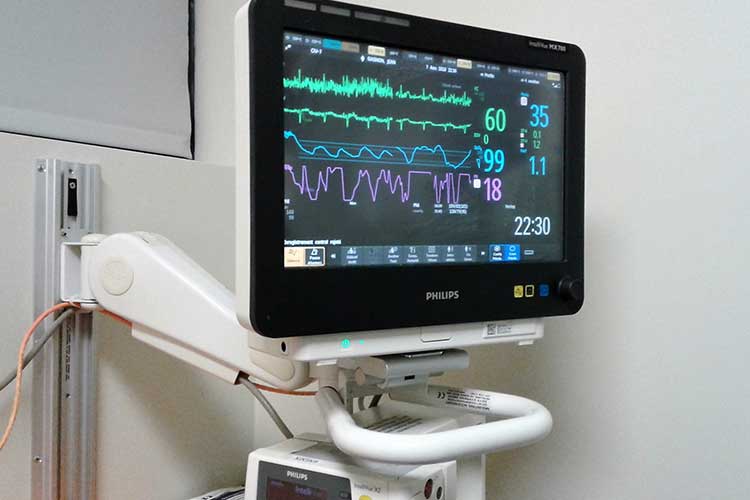
Co to jest 5-ołowiowe EKG?,
EKG mierzy aktywność elektryczną serca z kilku przewodów (punktów widzenia) w celu skonstruowania trójwymiarowego obrazu funkcji serca pacjenta za pomocą pionowych i poziomych płaszczyzn (HEARTe 2017; Kable i czujniki 2016).
każdy przewód ma własną nazwę kodową i reprezentuje różnicę napięcia między dwiema elektrodami. Istnieją dwa rodzaje przewodów:
| Typ przewodu | Przewody włączone | jak działają |
| przewody bipolarne (tj., standardowe przewody kończyn) | I, II, III | mierzą różnicę napięcia między jedną elektrodą dodatnią a jedną elektrodą ujemną. |
| przewody jednobiegunowe (tj. przewody rozszerzone i przewody klatki piersiowej) |
|
mają pojedynczą elektrodę dodatnią i wykorzystują kombinację innych elektrod jako złożoną elektrodę ujemną., |
(Kable i czujniki 2016; Klabunde 2016)
powszechnie stosowane systemy ołowiu obejmują:
- monitorowanie 3-ołowiu, które wykorzystuje 3 elektrody na tułowiu;
- monitorowanie 5-ołowiu, które wykorzystuje 5 elektrody na tułowiu; oraz
- 12-lead monitoring, który wykorzystuje 10 elektrod na tułowiu i kończynach.
(Cadogan 2019)
12-lead monitoring jest ogólnie uważany za standardową formę EKG i dostarcza najwięcej informacji, jednak nie zawsze jest to wykonalne., Ruch kończyn, drżenie, lęk i zimne kończyny mogą zakłócać odczyty EKG, powodując, że są niskiej jakości, a tym samym trudniejsze do interpretacji (Khan 2015).
w rezultacie przewody tułowia są preferowane, ponieważ pozwalają na lepszą jakość EKG. Monitorowanie 3 i 5-ołowiowe przyjmuje elektrody używane do kończyn w monitorowaniu 12-ołowiowym i zamiast tego umieszcza je na ścianie klatki piersiowej w celu zmniejszenia artefaktów (sygnały EKG Pochodzące ze źródeł innych niż serce) spowodowanych ruchem pacjenta (Khan 2015; Sampson 2018; Phillips 2008).,
monitorowanie 5-przewodowe jest takie samo jak monitorowanie 3-przewodowe, ale z dwiema dodatkowymi elektrodami, które umożliwiają monitorowanie dodatkowych przewodów i pomagają poprawić odczyty wysokości ST (Kable i czujniki 2016). Jest w stanie monitorować przewody i, II, III, aVR, aVL, aVF i V (Phillips 2008).
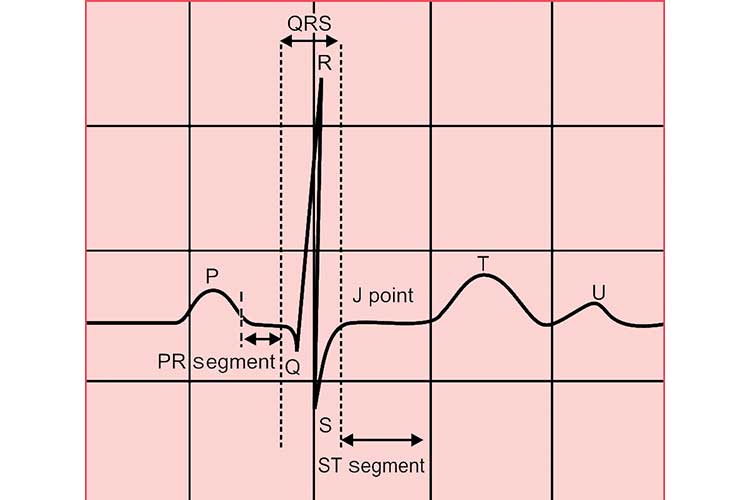
umieszczenie 5-ołowiu
prawidłowe rozmieszczenie elektrod jest kluczowe.,
rozmieszczenie elektrod do monitorowania EKG jest znormalizowane, aby zapewnić, że zebrane informacje są dokładne i mogą być porównywane z zapisami z innych okazji. Aby zapewnić dokładne wyniki, pacjent musi być również prawidłowo przygotowany zarówno fizycznie, jak i psychicznie (Walker 2019).
słabe umieszczenie elektrod może skutkować błędną interpretacją, a następnie możliwą błędną diagnozą, niewłaściwym zarządzaniem pacjentem i nieodpowiednimi procedurami (Khunti 2013).
elektrody EKG są oznaczone kolorami, a każda z nich jest identyfikowana za pomocą określonego kodu, który odnosi się do jej zamierzonego umieszczenia., Obecnie stosowane są dwa systemy kodowania:
- System American Heart Association (AHA) oraz
- System Międzynarodowej Komisji Elektrotechnicznej (IEC).
oba systemy są opisane w poniższej tabeli.,td>Red
(Table adapted from Walker 2019; Cables and Sensors 2016; PanSW 2013)
Method of 5-Lead Placement
Note: The following guide uses the AHA system.,
- przygotuj pacjenta fizycznie i psychicznie.
- szczegółowo wyjaśnij procedurę.
- uzyskać świadomą zgodę.
- zachować godność pacjenta (tzn. dać mu prywatność).
- upewnij się, że pacjent znajduje się w pozycji leżącej.
- zapewnić pacjentowi komfort i relaks.
- wykonać odpowiednie przygotowanie skóry.
- wybierz miejsca z dala od dużych grup mięśni. Miejsca powinny być płaskie z nienaruszoną skórą.
- należy usunąć suche, martwe warstwy naskórka. Należy również usunąć naturalne oleje i brud.,
- golenie włosów na przydzielonych stronach.
- dokładnie umyć miejsca wodą z mydłem. Dobrze spłukać i osuszyć.
- umieść elektrody.
- przewody ołowiane powinny być przymocowane przed zastosowaniem elektrod.
- elektrody należy nakładać naciskając wokół krawędzi zamiast w środku (to rozprowadza żel i tworzy kieszenie powietrzne).
| układ RA | biały bezpośrednio pod obojczykiem i blisko prawego ramienia., | |
| la | Czarne bezpośrednio pod obojczykiem i w pobliżu lewego ramienia. | |
| RL umieszczenie | zielony na prawej dolnej części brzucha. | |
| umiejscowienie LL | czerwone na lewej dolnej części brzucha. | |
| V umiejscowienie | brązowe na klatce piersiowej, pozycja zależy od wymaganego doboru ołowiu (4.przestrzeń międzyżebrowa, prawa strona mostka)., |
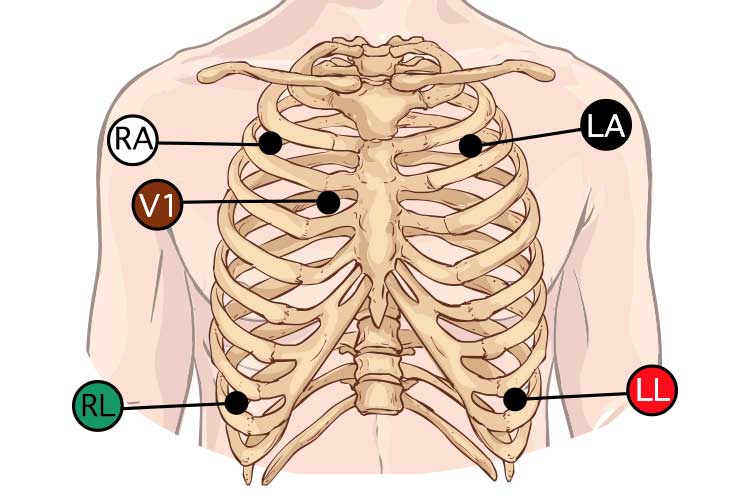
- Podłącz przewody prowadzące do złącza EKG i upewnij się, że kształt fali jest widoczny na monitorze.
- upewnij się, że wszystkie alarmy monitorujące są włączone i słyszalne.
- zawsze sprawdzaj u kolegi w razie wątpliwości.,
- wymieniaj elektrody co najmniej codziennie, lub częściej w razie potrzeby.
(Liverpool Hospital 2014; QLD Health 2013; Phillips 2008)
możliwe powikłania
chociaż monitorowanie 5-przewodowe może dostarczyć odpowiedniej ilości informacji, jeśli zauważy się coś niepokojącego, takiego jak arytmia serca, monitorowanie 12-przewodowe może być wdrożone w celu uzyskania lepszego pojęcia problemu (Kleber 2019). Konieczne może być rozważenie innych badań, takich jak badanie echokardiograficzne i badania krwi.,
zaburzenia rytmu serca mogą powodować niestabilność hemodynamiczną, co może prowadzić do utraty przytomności (UHealth 2018). Należy powiadomić zespół medyczny o wszelkich nieprawidłowościach rytmu i porównać pacjenta z ich poprzednim 12-ołowiowym EKG (jeśli jeden został przeprowadzony).
pamiętaj, aby zawsze wykonywać umieszczenie ołowiu na początku zmiany, a także przed i po zmianie pozycji pacjenta, aby upewnić się, że wszystkie elektrody i kable znajdują się w prawidłowej pozycji.