
„Doktorze, Co to jest SCAD?”
była 39-letnią kobietą, Ból w klatce piersiowej opisywano jako umiarkowane natężenie, ciśnienie podpajęczynówkowe w klatce piersiowej, gorzej z wysiłkiem. Brak ostatnich gorączek, dreszczy, biegunki lub stresorów społecznych. Nie miała czynników ryzyka choroby wieńcowej (CAD) i nie miała w wywiadzie rodzinnym wczesnego CAD. Po przyjęciu jej funkcje życiowe były stabilne.,
elektrokardiogram (EKG) wykazał rytm zatokowy bez zmian ST-T dotyczących niedokrwienia. Wyniki badań laboratoryjnych wykazały podwyższony poziom troponiny. Echokardiogram przezbrzuszny wykazał prawidłową czynność skurczową lewej komory (LV), prawidłowy ruch ściany LV i brak istotnej choroby zastawek. Ból w klatce ustąpił po nitroglicerynie podjęzykowej.
poinformowałem ją, że obawiałem się, że ma SCAD (samoistne rozwarstwienie tętnicy wieńcowej) i zaleciłem angiogram wieńcowy. Mój pacjent i pielęgniarka byli zaskoczeni, ponieważ żaden z nich nie słyszał o określeniu ” SCAD.,”
definicja, Epidemiologia, Patofizjologia
 kliknij powyższy obrazek, aby zobaczyć większy widok.
kliknij powyższy obrazek, aby zobaczyć większy widok. SCAD jest nieaterosklerotyczną przyczyną ostrego zespołu wieńcowego i nagłej śmierci sercowej. SCAD jest zdefiniowany jako noniatrogeniczny, nietraumatyczny rozwarstwienie epikardialnej tętnicy wieńcowej i / lub krwiaka śródszpikowego, co prowadzi do częściowego lub całkowitego zablokowania tętnicy wieńcowej.,1,2
SCAD występuje głównie u kobiet w okresie przed-i okołomenopauzalnym i jest częstą przyczyną zawału mięśnia sercowego w ciąży i okresie poporodowym. Średni wiek SCAD u kobiet wynosi od 42 do 53 lat.
predysponującymi czynnikami ryzyka są dysplazja włóknisto-mięśniowa, Płeć żeńska i choroby tkanki łącznej. Intensywny stres emocjonalny, intensywny wysiłek fizyczny, zwłaszcza działania Valsalva i wahania hormonalne są związane z SCAD.,
SCAD charakteryzuje się samoistnym rozwojem krwiaka śródszpikowego w obrębie ściany tętnicy wieńcowej, który zwęża prawdziwe światło powodując niedokrwienie mięśnia sercowego i / lub zawał. Może występować rozwarstwienie intymne.
zaproponowano dwa mechanizmy patofizjologii SCAD.3,4 pierwsza hipoteza mechanistyczna obejmuje rozerwanie intymne i rozwarstwienie mediów z wytworzeniem fałszywego światła.
druga obejmuje rozwarstwienie mediów, powstawanie krwiaków i kompresję luminalną, ale bez rozdarcia intima., W drugim mechanizmie wysuwa się hipotezę, że krwawienie tętnicze występuje w obrębie naczynia krwionośnego, co prowadzi do krwotoku śródmiąższowego i następującej po nim kompresji światła.
sugeruje się, że w niektórych przypadkach duży krwiak śródszpikowy przebija się do prawdziwego światła. Lewa tętnica zstępująca przednia (lad) jest najczęściej dotkniętą tętnicą wieńcową w SCAD.
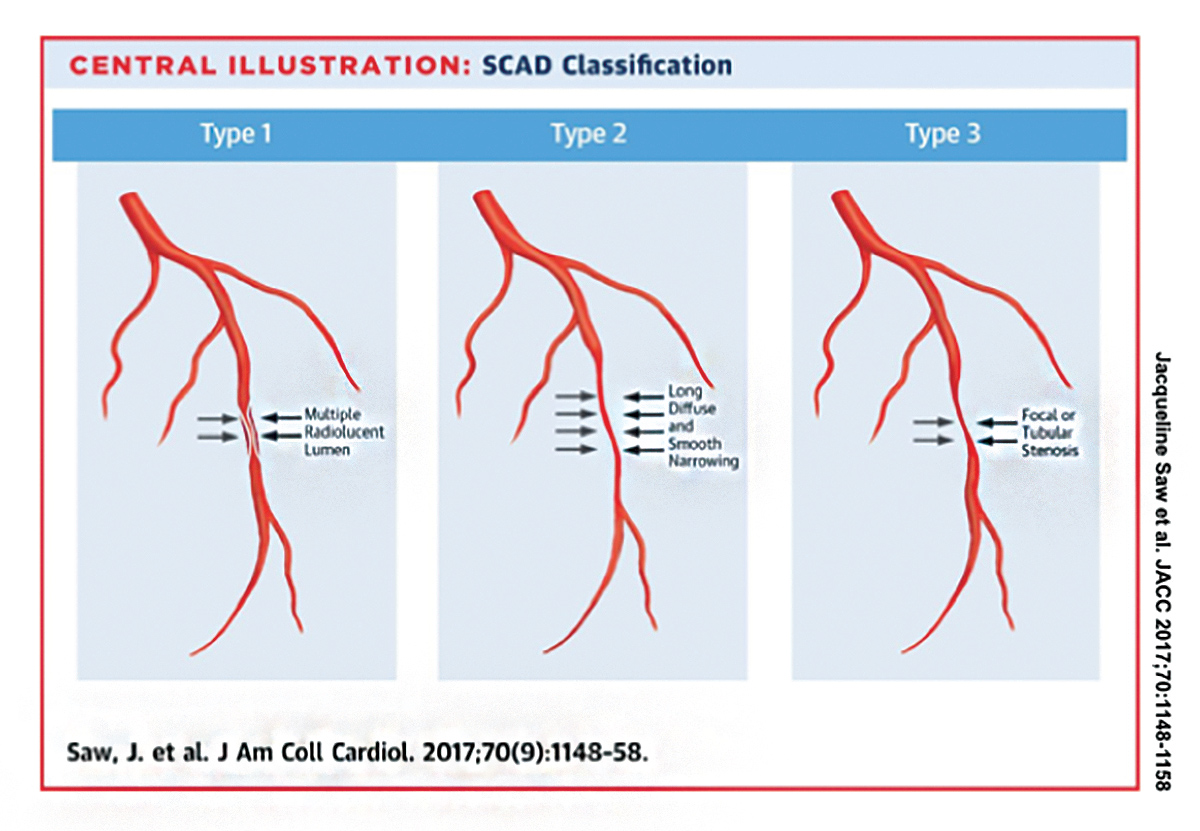
Angiograficznie zidentyfikowano trzy typy SCAD (ryc. 1).5 typ 1 SCAD jest identyfikowany przez barwienie barwnikiem kontrastowym, które ujawnia podwójne lub wielokrotne promienie promieniotwórcze oddzielone radiolucent flap., SCAD typu 2 jest identyfikowany przez rozproszone zwężenie lub zwężenie światła (Zwykle >20 mm) tętnicy wieńcowej bez rozwarstwienia.
SCAD typu 2 jest najczęstszym typem SCAD obecnym i został zgłoszony u ponad 60 procent pacjentów z SCAD. Poleganie wyłącznie na tradycyjnych wyników angiograficznych wielu lumenów lub barwienie kontrastowe ścian tętnic spowodowałoby pominięcie diagnozy u ponad połowy pacjentów z SCAD.,
typ 3 SCAD jest rzadki i naśladuje miażdżycę tętnic wieńcowych (<20 mm), ale nie ma miażdżycy w innych tętnicach wieńcowych. Obrazowanie wewnątrzkoronarne jest zwykle wymagane do potwierdzenia SCAD typu 3.
Prezentacja kliniczna i diagnostyka
 kliknij powyższy obrazek, aby uzyskać większy widok.
kliknij powyższy obrazek, aby uzyskać większy widok. u pacjentów zwykle, ale nie zawsze występują typowe objawy zawału mięśnia sercowego. Nieprawidłowości w badaniach laboratoryjnych i EKG obejmują podwyższony poziom troponiny I nieprawidłowości odcinka ST., Inwazyjna angiografia wieńcowa jest „złotym standardem” stosowanym w diagnostyce SCAD.
chociaż nieinwazyjna kardiologiczna tomografia komputerowa angiografia (CTA) może wizualizować SCAD, może być nieumyślnie pominięta lub źle zwizualizowana.6,7 IVUS i optyczna tomografia koherencyjna (OCT) są ważnymi narzędziami obrazowania wspomagającego podczas inwazyjnej angiografii wieńcowej, gdy diagnoza jest niepewna, 8 ale niosą dodatkowe ryzyko rozwarstwienia jatrogennego i nie powinny być stosowane rutynowo.,
Zarządzanie SCAD
Zarządzanie zależy od stanu klinicznego pacjenta, stabilności hemodynamicznej, przepływu wieńcowego i chorej tętnicy wieńcowej. W przypadku klinicznie stabilnych pacjentów z zachowanym przepływem tętnic wieńcowych zaleca się zachowawcze postępowanie Medyczne. Wynika to z obserwacji, że naczynia SCAD mają tendencję do gojenia się, a krwiaki śródszpikowe ustępują z czasem. Przebieg czasu leczenia zwykle następuje o jeden miesiąc.,1,2
zaleca się zachowawcze leczenie aspiryną w małych dawkach przez co najmniej rok, blokadę receptora beta (jeśli jest tolerowana) i niewydolność serca, kierowane zgodnie z wytycznymi (jeśli występują zaburzenia skurczowe LV).
 kliknij powyższy obrazek, aby powiększyć widok.
kliknij powyższy obrazek, aby powiększyć widok. stosowanie statyn powinno być zindywidualizowane w oparciu o wytyczne dotyczące profilaktyki pierwotnej CAD. Przewlekłe leczenie przeciwzakrzepowe nie jest wskazane, chyba że istnieje inny Medyczny powód ogólnoustrojowego leczenia przeciwzakrzepowego.,
pacjenci zachowawczo leczeni powinni być monitorowani jako pacjenci przyjmujący lek przez co najmniej trzy dni, ponieważ u niektórych pacjentów wystąpią powikłania wymagające nagłej rewaskularyzacji. U pacjentów z niestabilnością hemodynamiczną, złośliwymi zaburzeniami rytmu serca, nawracającą dusznicą bolesną lub zajęciem lewej tętnicy głównej należy silnie rozważyć rewaskularyzację. Rewaskularyzacja może być wykonywana za pomocą PCI lub CABG.
długoterminowe rokowanie u pacjentów z SCAD jest dobre, chociaż może wystąpić nawrót.,9 Ważne jest, aby pamiętać, że rewaskularyzacja tętnic wieńcowych nie zapobiega nawrotom przyszłych zdarzeń SCAD. Nadciśnienie układowe9 i skręt tętnic wieńcowych10 były związane z nawracającymi zdarzeniami.
w zależności od stanu klinicznego pacjenta, współistniejących pozaustrojowych arteriopatii naczyniowych i współistniejących chorób naczyniowych może być wymagane wielodyscyplinarne zarządzanie oparte na zespole.,1
pozaustrojowe badanie tętnicze jest zdecydowanie zalecane ze względu na wysoki związek pozaustrojowych arteriopatii naczyniowych, takich jak inne izolowane rozwarstwienia, dysplazja mięśniowo-mięśniowa (FMD), tętniaki, krtań i rozszerzanie.7 FMD jest najczęstszą arteriopatią związaną z SCAD.
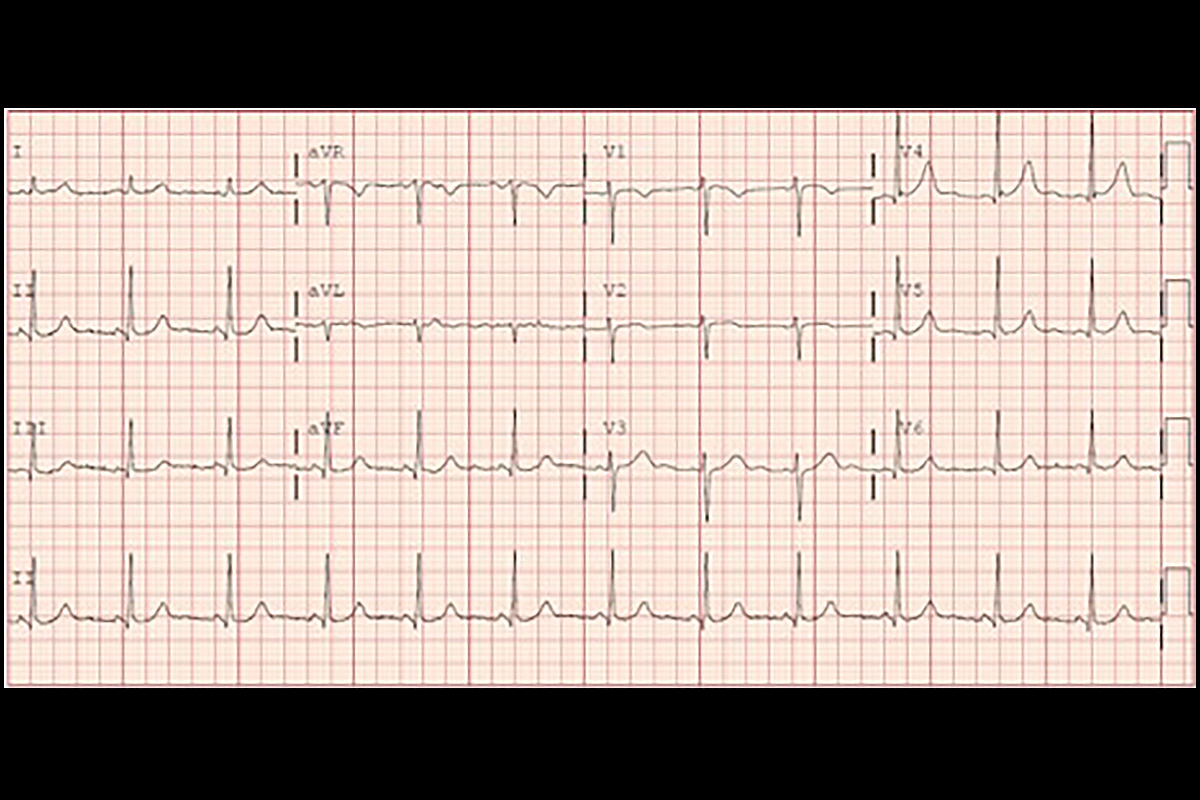 elektrokardiogram pacjenta przy przyjęciu
elektrokardiogram pacjenta przy przyjęciu Kliknij na zdjęcie powyżej, aby uzyskać większy widok.
 po PCI lewej tętnicy zstępującej
po PCI lewej tętnicy zstępującej
Kliknij na obrazek powyżej, aby uzyskać większy widok.,
badania przesiewowe należy wykonywać za pomocą CTA lub angiografii metodą rezonansu magnetycznego (głowa, szyja, brzuch i miednica). Poradnictwo zdrowia psychicznego może być wymagane dla pacjentów z zaburzeniami emocjonalnymi związanymi z SCAD. Wszystkich pacjentów należy skierować na rehabilitację kardiologiczną. Chociaż zaleca się pacjentom unikanie ekstremalnego wysiłku fizycznego, w tym sportów wyczynowych, zaleca się umiarkowaną aktywność fizyczną.
nie zaleca się ciąży po epizodzie SCAD. W przypadku planowanego zajścia w ciążę, w czasie ciąży należy zaangażować medycynę i kardiologię macierzyńsko-płodową., Migrena jest częstym schorzeniem współistniejącym u pacjentów z SCAD.
pacjenci z migreną powinni unikać leków zwężających naczynia krwionośne i może być konieczne skierowanie neurologii. Skierowanie genetyki medycznej może być uzasadnione, zwłaszcza jeśli w rodzinie występuje wczesna nagła śmierć sercowa lub dziedziczne zaburzenia tkanki łącznej.
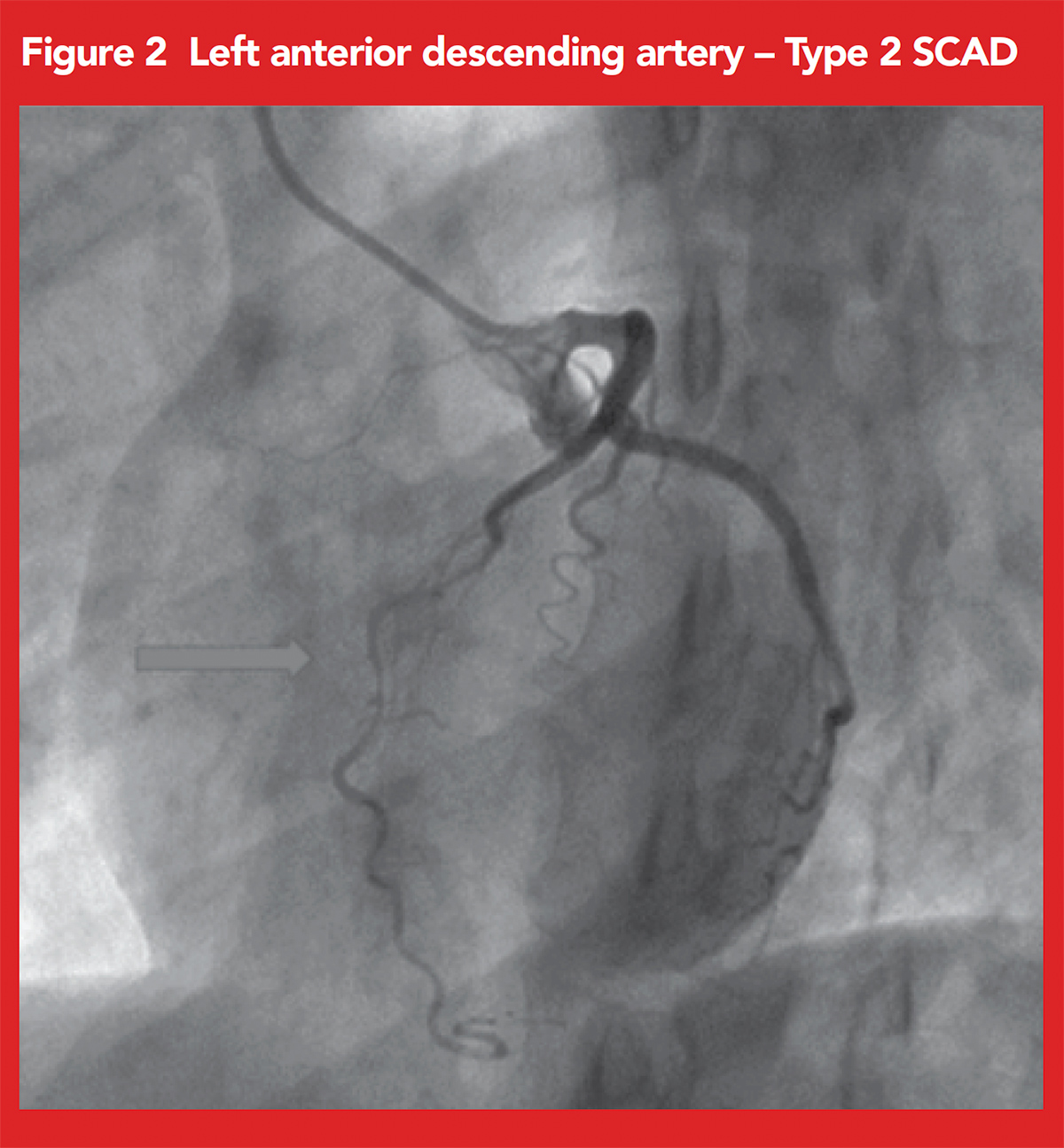
u naszego pacjenta wykonano angiografię wieńcową, która wykazała znaczne rozproszone zwężenie Mid-LAD w odniesieniu do SCAD typu 2 (ryc. 2).,
ze względu na obszar mięśnia sercowego zagrożony niedokrwieniem, podjęto decyzję kliniczną o wykonaniu PCI, która została wykonana z nakładającymi się stentami uwalniającymi leki. Rozpoczęto leczenie aspiryną i klopidogrelem, bez leczenia statynami.
jej obrazy angiogramu wieńcowego zostały wysłane do rejestru Mayo Clinic SCAD, który potwierdził diagnozę SCAD. CTA głowy i szyi ujawniła FMD w tętnicy dystalnej lewej kręgowej. Klatka piersiowa brzuch i miednica CTA nie wykazały żadnych zmian naczyniowych. Była wolna od bólu w klatce piersiowej podczas rocznej obserwacji sercowo-naczyniowej.,
podsumowując, ważne jest, aby wziąć pod uwagę choroby sercowo-naczyniowe dominujące u kobiet z bólem w klatce piersiowej. Warunki te obejmują kardiomiopatię Takotsubo i SCAD. SCAD należy rozważyć u kobiet w młodszym i średnim wieku bez tradycyjnych czynników ryzyka miażdżycy tętnic, u których występują objawy ostrego zespołu wieńcowego.
ważna jest Opieka zdrowotna i edukacja pacjentów/społeczności na temat chorób układu krążenia dominujących u kobiet.,11

nkechi Ijioma, MD, FACC, jest kardiolog interwencyjny w Altru Health System w Grand Forks, ND, i kliniczny adiunkt na Uniwersytecie Północnej Dakoty. Wyraża wdzięczność Sharonne N. Hayes, MD, FACC, i Marysia S. Tweet, MD, FACC, w Mayo Clinic, za ich ekspertyzę.,erimenopauza, anomalie naczyń wieńcowych, Elektrokardiografia, zaburzenia rytmu serca, miażdżyca tętnic, śmierć, nagły, ból serca, ból w klatce piersiowej, rejestry, niewydolność serca, krwiak, rokowanie, zapobieganie pierwotne, tętniak, okres poporodowy, brzuch, Sport, gorączka, ćwiczenia, współwystępowanie, miednica, hemodynamika, choroby tkanki łącznej, Zaburzenia migreny, Skierowanie i konsultacje, personel medyczny, przezskórna interwencja wieńcowa, Doradztwo, barwienie i etykietowanie, Zespół Opieki nad pacjentem, tkanka łączna, Neurologia, cukrzyca, Typ 2
< powrót do listy