
diagnose van MSK neemt toe
urologen en nefrologen die gespecialiseerd zijn in de behandeling van nierstenen lijken patiënten met medullaire sponsnier (MSK) veel vaker tegen te komen dan men zou verwachten gezien het feit dat deze ziekte minder dan 0,5-1% van de algemene bevolking.
een mogelijke verklaring is de hoge frequentie van stenen bij dergelijke patiënten, bijna 70%. Stenen trekken de aandacht., Toch lijken verwijzingen naar MSK steeds vaker voor te komen, buiten verhouding tot de prevalentie van de ziekte.
een andere verklaring is dat we meer kunnen zien door dramatische verbeteringen in CT-scanners en endoscopische apparatuur die we gebruiken voor het verwijderen van steen.
De nieuwste generatie thin slice CT-scans kunnen kleine stenen zo klein als een millimeter isoleren. Ondertussen visualiseren de moderne flexibele endoscopen niet alleen elke spleet van het nier het verzamelen systeem maar kunnen dit in hoge definitie doen., Bijgevolg kunnen we eerder niet-herkende variaties in het uiterlijk van steenvormende nieren identificeren, van bijzonder belang hier nefrocalcinose op CT en buisvormige plugging op endoscopie.
maar diagnostische mogelijkheden kunnen sneller vooruitgaan dan ons vermogen om de Betekenis van wat we zien te begrijpen. Dientengevolge, kan men patiënten verkeerd classificeren als het hebben van MSK wanneer de correcte diagnose een andere gemeenschappelijkere bevinding zoals nefrocalcinose of tubulusplugging is.,
een urologisch chirurg die ureteroscopie uitvoert met een modern digitaal instrument met hoge resolutie merkt bijvoorbeeld “honderden kleine stenen”, “abnormale papillaire architectuur” of “stenen die zich onder het urotheel bevinden” op en etiketteert de patiënt met MSK. Een patiënt met urologische symptomen zoals nierkoliek, recidiverende urineweginfecties of microhematurie heeft een CT-scan die ‘nefrocalcinose’ laat zien en wordt aangeduid als MSK.,
in beide gevallen is de werkelijke kans op het daadwerkelijk hebben van MSK, volgens een recente kleine studie, slechts 4/15 (25%), maar artsen zijn zich over het algemeen niet bewust van de verschillen tussen MSK, nefrocalcinose en tubulusplugging, omdat dit nieuwe gebieden van kennis zijn die niet wijd verspreid zijn.
Dit artikel is een manier om de diagnose van MSK, een unieke en complexe aandoening van de nierontwikkeling, duidelijker te maken voor artsen en hun patiënten.
Wat is MSK?,
ons collectieve begrip met betrekking tot de ontwikkeling en pathofysiologie van MSK is vrij schaars, hoewel G. Lenarduzzi het voor het eerst beschreef in 1939.
de oorzaak van MSK
de exacte mechanismen die MSK produceren zijn onbekend. Het wordt verondersteld een gevolg te zijn van abnormale nierontwikkeling in utero. Meer specifiek, wetenschappers geloven dat de ureterische knop – die zal leiden tot de ureters-interactie abnormaal met het metanefric blastema weefsel in het embryo dat veel van de nier stof zal produceren.
Er lijkt een genetische component aan de ziekte te zitten., Recent bewijs is dat ongeveer de helft van de patiënten gediagnosticeerd met MSK ten minste één familielid met een zekere mate van soortgelijke aandoening zal hebben. Dit soort familiale clustering kan een autosomaal dominante genexpressie suggereren of de acties van meerdere genen die die indruk geven. De herziening van de bovenstaande link is een uitstekende recente behandeling van de kwestie van de ontwikkeling en genetica die we sterk aanbevelen.
de anatomie van MSK
MSK wordt, zoals de naam al aangeeft, gekenmerkt door sponsachtige cavitaire regio ‘ s binnen één of beide nieren (figuur 1).,
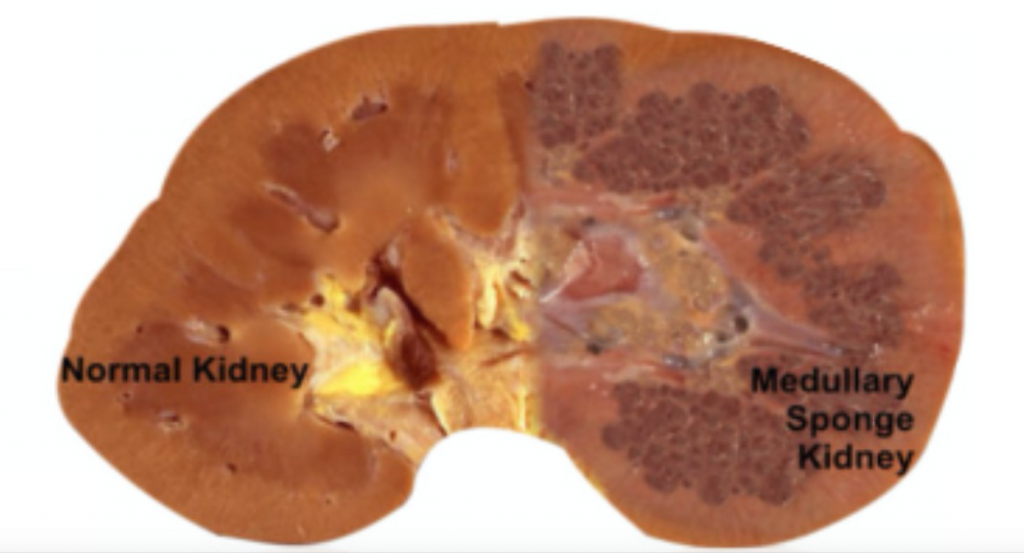
figuur 1 – een normaal verschijnende nier (links) vergeleken met MSK-nier (rechts).
meer specifiek vinden de verwijdingen plaats in de binnenste medullaire (precalyceale) opvangkanalen. Deze opvangkanalen zijn het eindgebied van de nefronen, de individuele functionele eenheden van de nier.,De binnenste medullaire collecting kanalen (IMCD) hebben de taak van het leveren van urine aan geleidelijk grotere kanalen (kanalen van Bellini) die de uiteindelijke urine leveren uit de renale papil in de kleine kelken (Figuur 2) die aansluiten op het nierbekken en vandaar in de urineleider aan de blaas.
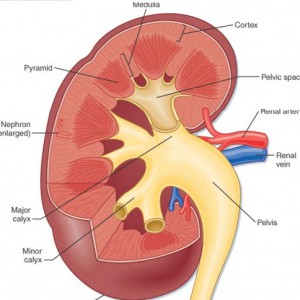
een manier om het IMCD te zien is als een verzameling stromen die samenvloeien en een rivier vormen (kanaal van Bellini) die leidt tot een delta (kleine kelk) en vervolgens een meer (grote kelk) en uiteindelijk een oceaan (nierbekken) (Figuur 2).,
Figuur 2-anatomische weergave van de nieren en het verzamelsysteem
De Imcd ‘ s worden niet gevisualiseerd in Figuur 2, maar als je naar beneden scant naar figuur 3 net onder verschillende menselijke nefronen die werden microdissected uit een MSK nier laten zien wat er echt mis is met hen.
in MSK zijn sommige IMCD ‘ s duidelijk verwijd en hebben ze uitsteeksels (cysten): blinde zakken die beginnen bij het imcd – lumen, maar nergens heen gaan-zoals een hal die aan één kant is ommuurd. Het is aan de uiteinden van deze gangen vindt men de stenen, vrij drijvend en waarschijnlijk problemen., Andere IMCD zijn niet verwijd en hebben geen cystische outpouchings.
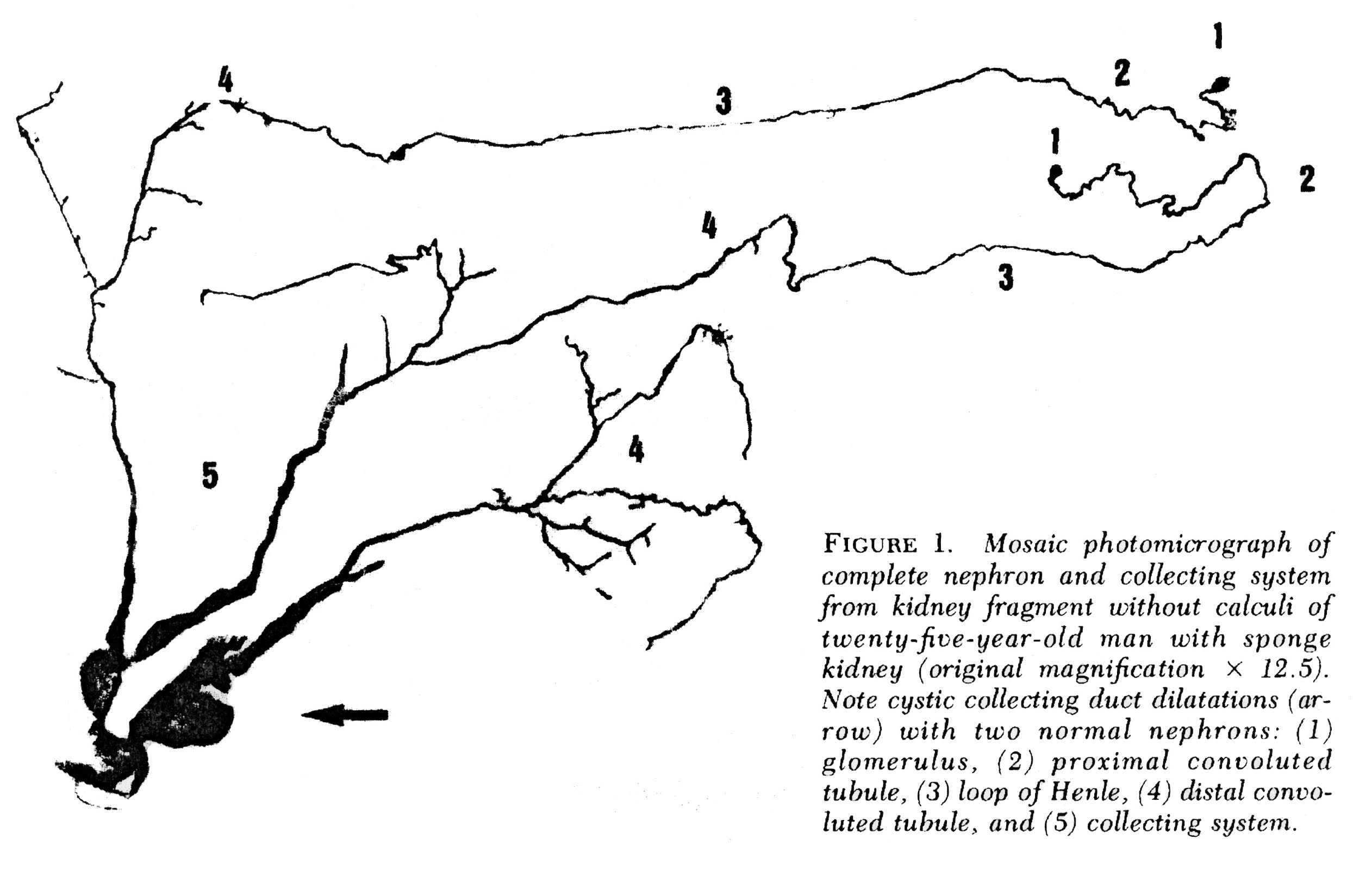 Figuur 3 – Microdissectie van complete nefronen uit MSK. Onregelmatige verwijding van het IMCD is aanwezig. Cystische uitstulpingen zijn aanwezig, van verschillende grootte. De blinde kanten zijn duidelijk. Het is in deze cysten dat kleine stenen worden gevonden.
Figuur 3 – Microdissectie van complete nefronen uit MSK. Onregelmatige verwijding van het IMCD is aanwezig. Cystische uitstulpingen zijn aanwezig, van verschillende grootte. De blinde kanten zijn duidelijk. Het is in deze cysten dat kleine stenen worden gevonden.
afgezien van de imcd-dilatatie en cysten, hebben de nieren van MSK nog twee andere afwijkingen die het markeren als een specifieke ziekte., Die IMCD die niet verwijd noch cystic hebben een meerlagige epitheliale voering, terwijl een normale onverdunde imcd voering één cellaag dik is. De interstitiële cellen van de renale papillum – de cellen tussen de tubuli en vaten – zijn talrijker dan in normale nieren, en hebben een onrijpe verschijning veel zoals wordt gezien in foetale nieren.
waarom stenen vormen in MSK
elders op deze site hebben we erop gewezen dat oververzadiging een kracht is, een energiebron die gericht is op het vormen van vaste fasen zoals steenkristallen., De kinetische retardanten in urine, waaronder citraat, verhinderen kristallisatie, maar kunnen het nooit voorkomen: een oververzadigde oplossing zal uiteindelijk in twee fasen instorten, kristallen en een residuele oplossing precies op het oplosbaarheidspunt, verstoken van extra vrije energie.
de stagnerende stroom als gevolg van het verwijde MSK IMCD, en in het bijzonder de statische omstandigheden in de met vloeistof gevulde blinde cysten, zijn de waarschijnlijke reden dat er ontelbare kleine steentjes ontstaan die uiteindelijk de “sponzen” vullen met massa ’s kristallen., Hoe MSK patiënten grotere stenen produceren, groot genoeg om de urineleider te blokkeren is onbekend. Het is niet waar dat MSK-patiënten opmerkelijk hoge urine supersaturaties of andere fysiologische afwijkingen zoals hypercalciurie en hypocitraturie hebben. Mogelijk verlaten de kleine steentjes op de een of andere manier hun cysten en komen in de urine waar ze fungeren als nucleatiecentra.
andere associaties
andere vaak voorkomende associaties met MSK zijn urineweginfectie, microscopische en grove hematurie en verminderde nierfunctie., Misschien is de stagnerende stroom in verwijde IMCD en in het bijzonder in cysten, predisponeert voor infectie. Maar aangezien de papillen op andere manieren abnormaal zijn, lijkt het waarschijnlijk dat deze intrinsieke afwijkingen zelf klinisch belangrijk moeten zijn, en er moet meer werk worden gedaan aan het probleem.
de diagnose MSK
natuurlijk, wanneer we spreken over wat er mis is in de MSK nieren, en hoe het mensen beïnvloedt, baseren we alles op de wetenschap dat een bepaalde patiënt MSK heeft., Als u een nier van een dergelijke patiënt en kan tonen de verwijde IMCD, de cysten, de tri-gelaagde IMCD epitheel, en abnormale interstitiële cellen, diagnose is zeker. Maar wat kunnen we doen als we met een patiënt te maken hebben?
radiologisch onderzoek
intraveneuze urografie
historisch gezien is de diagnose van MSK gesteld op intraveneuze urografie (IVU). Radiografisch contrast wordt toegediend en x-stralen van de nieren, urineleider en blaas worden periodiek genomen als het contrast wordt geabsorbeerd en later uitgescheiden door de nieren via de urinewegen.,
het beeld in de vertraagde fase is essentieel voor de diagnose. Dit is wanneer het contrastmateriaal de massa ‘ s van verwijde IMCD en cysten vult die omhoog de spons maken.
de massa ’s verwijd IMCD gevuld met contrastmateriaal produceren een karakteristieke’ papillaire blos ‘ die als vlammen op de buitenranden van de papillen lijkt. Als het bijzonder groot is, kan het een boeket bloemen nabootsen aan de rand van het verzamelsysteem.

Figuur 4 – IVU afbeelding van medullaire sponsnier. De pijl wijst de papillaire blos aan in de massa van verwijde IMCD-ruimte.,
CT-Scans en andere beeldvorming
in de afgelopen 10-15 jaar hebben niet-contrasterende CT-scans IVU vervangen als de beeldvormingsmethode voor steenvormers. Hoewel deze scans gevoeliger zijn bij het detecteren van kleine stenen, beperkt het gebrek aan contrast het vermogen om MSK nauwkeurig te diagnosticeren en heeft bezorgdheid geuit over het potentieel voor onderdiagnose van deze ziekte.,
CT kan deze diagnose stellen wanneer contrast wordt gegeven en CT-urografie wordt uitgevoerd; hoewel dit niet wordt gebruikt als een eerstelijnskeuze voor steenbeeldvorming en over het algemeen voorbehouden is voor specifieke indicaties zoals hematurie en bezorgdheid voor urinewegletsels.
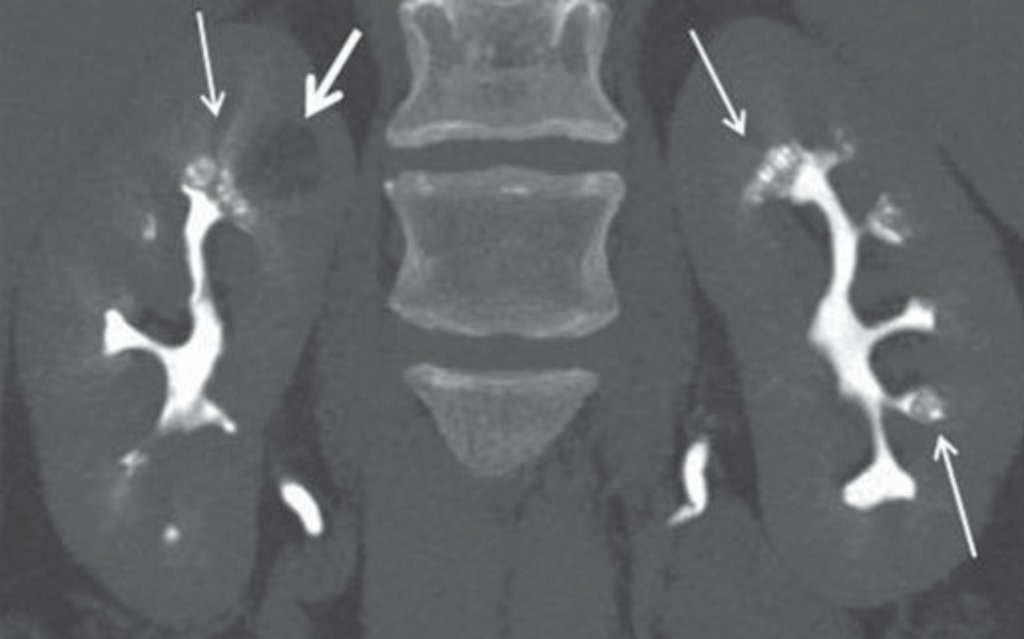
Figuur 5 – demonstratie van papillaire blush (kleine pijlen) op CT urografie voor patiënt met medullaire sponsnier.
het gebruik van andere beeldvormingsmodaliteiten is eveneens onderzocht, hoewel deze suboptimaal zijn gebleken in hun diagnostische mogelijkheden., Echografie heeft een slechte gevoeligheid om verwijding van de verzamelkanalen te detecteren en MRI heeft het potentieel om gedetailleerde renale anatomie af te bakenen, maar kan geen stenen of verkalking detecteren.
High Definition Endoscopy
State of the art High definition endoscopen hebben onderzoekers in staat gesteld om waarnemingen te doen op het moment van renale endoscopie, waarbij het uiterlijk van de renale papillen en het verzamelsysteem wordt gecorreleerd met specifieke soorten ziekten en metabole stoornissen geassocieerd met steenvorming., Omdat endoscopie nu wordt uitgevoerd als een gemeenschappelijke en vaak geprefereerde manier om stenen te beheren, zal dit soort gedetailleerde beeldvorming van nieren meer en meer beschikbaar zijn in de loop van de reguliere patiëntenzorg en artsen in staat stellen om de exacte soorten aandoeningen in de nieren van steenvormers te diagnosticeren.
medullaire sponsnier in het bijzonder heeft een geheel uniek uiterlijk in tegenstelling tot elke andere soort steengerelateerde ziekte, waardoor endoscopie een bijzonder veeleisende diagnostische procedure is., Gedetailleerde anatomische beschrijvingen van twaalf dergelijke patiënten elk met bewijs van MSK op biopsie werden onlangs beschreven door Evan et al.
de papillaire misvormingen waargenomen via endoscopie
bij steenvormers lijken de papillen vaak abnormaal, een concept dat zijn eigen post verdient en dat we hier slechts kort kunnen samenvatten.
Plaque
de nier 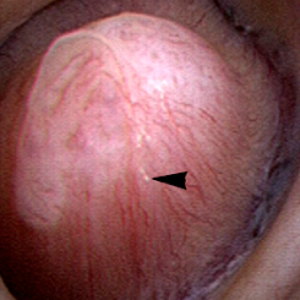 papil is de anatomische subeenheid van de nier waar het IMCD samenvloeit in de terminale Bellini-kanalen die uitkomen in de kleine kelk., Normaal gesproken moet het het uiterlijk hebben van een gladde ommuurde heuvel of berg zonder veel of enige verkalking (plaque) langs het oppervlak. De link is naar een gedetailleerde post over plaque door Dr Andrew Evan.
papil is de anatomische subeenheid van de nier waar het IMCD samenvloeit in de terminale Bellini-kanalen die uitkomen in de kleine kelk., Normaal gesproken moet het het uiterlijk hebben van een gladde ommuurde heuvel of berg zonder veel of enige verkalking (plaque) langs het oppervlak. De link is naar een gedetailleerde post over plaque door Dr Andrew Evan.
Figuur 6-gezonde renale papil met een minimale hoeveelheid Randalls plaque (pijlpunt).
ductale Plugging
een andere vaak voorkomende afwijking die bij veel papillen op het moment van endoscopie is vastgesteld, zijn aangesloten kanalen., De fysiologische mechanismen voor dit proces zijn momenteel onduidelijk; 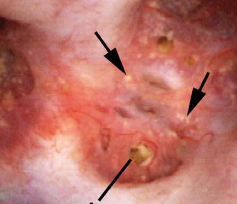 wij geloven echter dat het een weerspiegeling is van letsel dat een potentieel rampzalige keten van gebeurtenissen voor steenvormers begint.
wij geloven echter dat het een weerspiegeling is van letsel dat een potentieel rampzalige keten van gebeurtenissen voor steenvormers begint.
Figuur 7-abnormale papil bij een patiënt met ernstige ductale plugging. Gele minerale afzettingen (pijlen) kunnen worden gezien steken uit verwijde kanalen van Bellini.
onze huidige veronderstellingen zijn dat zodra kristallen beginnen te vormen in een kanaal, ze beschadigen de bekleding cellen en het kanaal verliest zijn vermogen om zure urine te maken., Dit verhoogt op zijn beurt de lokale pH-waarde en leidt tot de groei van meer calciumfosfaat minerale afzettingen die worden begunstigd door een hoge pH.
onduidelijk is wat dit proces begint. Aangezien deze kanalen vloeistof bevatten die in samenstelling zeer dicht bij de uiteindelijke urine ligt, vermoeden we dat het een hoge oververzadiging is ten opzichte van calciumfosfaat. Dit komt voor bij patiënten met zowel hoge calciumuitscheiding in de urine (hypercalciurie) als hogere pH – waarden in de urine-boven 6,2., Dergelijke patiënten vormen vaak stenen met een hoge calciumfosfaatsamenstelling en pluggen wordt sterk geassocieerd met de vorming van dergelijke stenen.
de minerale afzettingen groeien vervolgens en wij geloven dat ze zelfs kunnen fungeren als een nidus voor steenvorming. De bijbehorende papillen kunnen er opvallend abnormaal uitzien en de verwijde kanalen zijn gemakkelijk zichtbaar. Resten verwijde kanalen achtergelaten nadat het mineraal is uitgespuwd of chirurgisch verwijderd (Figuur 8) tonen verwijding zonder de minerale plug.
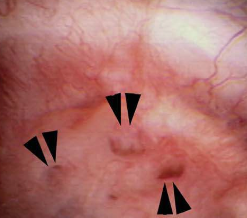 Figuur 8-aanwijzingen voor abnormaal verwijde kanalen (pijlpunten) aan het oppervlak van een papil.,
Figuur 8-aanwijzingen voor abnormaal verwijde kanalen (pijlpunten) aan het oppervlak van een papil.,
MSK
de bevindingen bij MSK zijn in sommige opzichten vergelijkbaar met ductale plugging; echter, in plaats van de papillen met een of meerdere abnormaal verwijde kanalen, is het hele papillum duidelijk abnormaal.
daarom zien MSK en plugging type papillen er opvallend anders uit.
De MSK-papillen zijn te rond, vergroot en golvend (figuur 9).
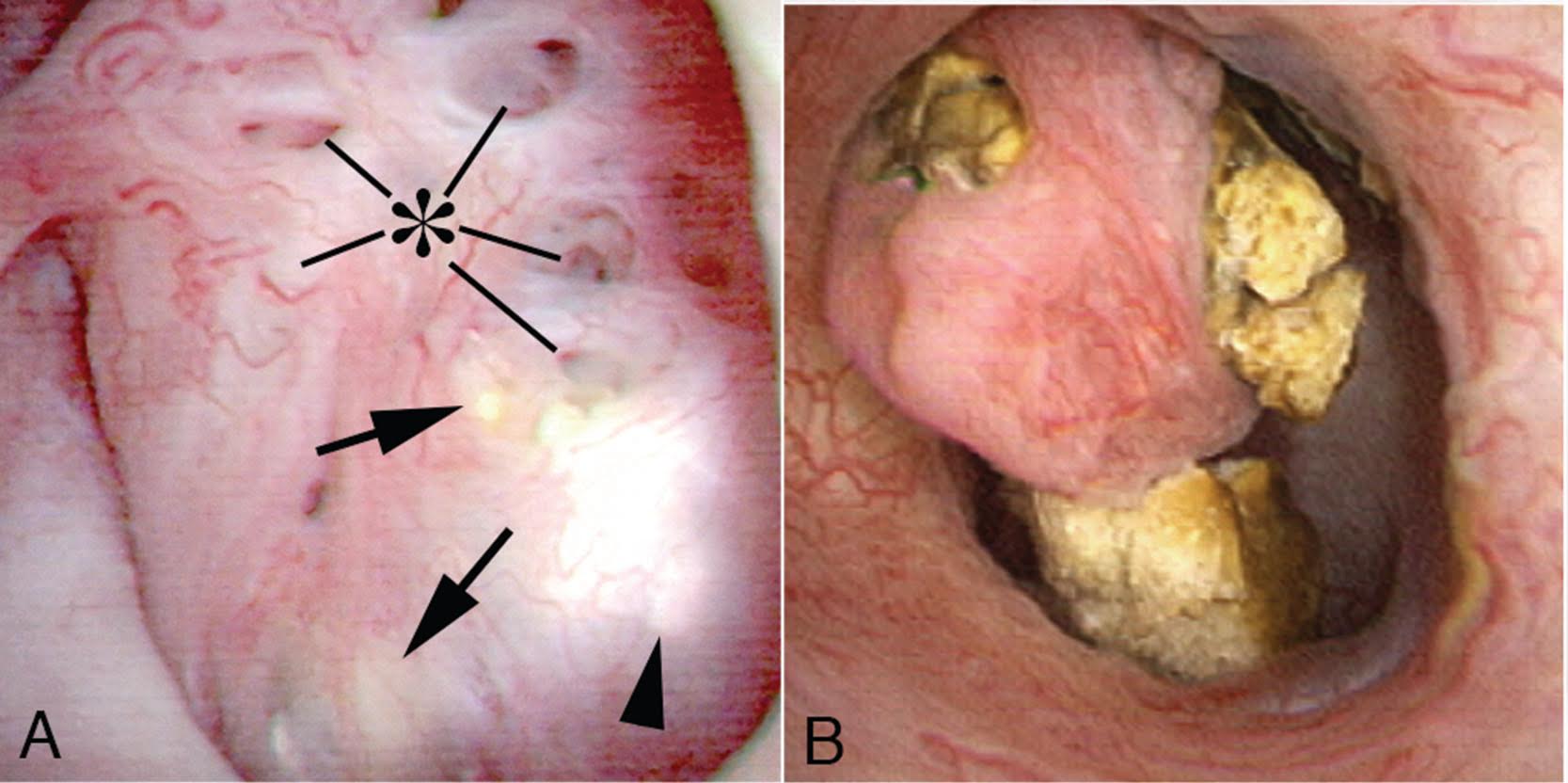 figuur 9 – een papillum bij een patiënt met een medullaire sponsnier. De papillen zijn rond en vergroot met een golvend uiterlijk. De papillaire uiteinden zijn afgestompt., Geen enkele andere vorm van papillaire ziekte is bekend om deze verschijning die daarom pathognomonic van MSK. Paneel a toont verwijde Bellini kanaal openingen bij asterisk; de pijlen tonen gele plaque-plugging van IMCD volledig gescheiden van de stenen die verwijde IMCD vullen, de pijlpunten tonen sporen van witte plaque. Paneel b toont de golvende papillum met een afgeronde top omgeven door kelk stenen.
figuur 9 – een papillum bij een patiënt met een medullaire sponsnier. De papillen zijn rond en vergroot met een golvend uiterlijk. De papillaire uiteinden zijn afgestompt., Geen enkele andere vorm van papillaire ziekte is bekend om deze verschijning die daarom pathognomonic van MSK. Paneel a toont verwijde Bellini kanaal openingen bij asterisk; de pijlen tonen gele plaque-plugging van IMCD volledig gescheiden van de stenen die verwijde IMCD vullen, de pijlpunten tonen sporen van witte plaque. Paneel b toont de golvende papillum met een afgeronde top omgeven door kelk stenen.
in de meerderheid van dergelijke gevallen worden deze veranderingen diffuus waargenomen in elke nier, hoewel bij een minderheid van de patiënten segmentale spons-bevindingen aanwezig zijn.,
de verschillen in uiterlijk worden goed aangetoond in de post door Dr. Evan en de volgende video. Met ductal plugging is de bulk architectuur van de papil intact, hoewel er veel ductal pluggen worden gezien. Let op de manier waarop de ductale pluggen aan het lumen hangen.
in MSK daarentegen heeft de papillaire architectuur een uniek, golvend uiterlijk met massief verwijde kanalen en vrij beweegbare stenen erin. De volgende video is van een patiënt met MSK., Een kanaal van Bellini is enorm verwijd en tal van kleine steentjes die vrij zweven passeren er tijdens de visualisatie als de opening wordt vergroot met een laser. U kunt Stenen zien stuiteren in het kanaal als gevolg van de beweging van de irrigatievloeistof.
geen van beide papillum is “normaal” en men kan zich de neiging voorstellen om een plugging patiënt als een MSK patiënt verkeerd te diagnosticeren, tenzij de twee patronen duidelijk in het achterhoofd zitten.
De ductale afzettingen zelf zijn een belangrijke aanwijzing., In alle stekkers ziekten, maar cystinuria ductale minerale pluggen zijn bevestigd in de leidingen, omdat de kristallen zich aan de bekleding cellen en vaak vernietigen ze. Aangezien de bekledingscellen vernietigd zijn, bevestigen kristallen zich aan de keldermembranen, de collageenschil waarop de bekledingscellen ooit groeiden. Ontsteking volgt een dergelijk letsel met littekens en verlies van de tubulus segmenten. Afzettingen zweven daarom nooit vrij uit een verwijd kanaal, behalve in cystinurie en in MSK. Cystinurie wordt meestal direct gediagnosticeerd uit steenanalyse en urine cystine screening.,
omdat de piepkleine steentjes in MSK zich niet hechten aan het epitheel van IMCD is er misschien geen bewijs van celletsel of ontsteking, in tegenstelling tot alle pluggenziekten. Zelfs bij cystinurie treedt er letsel op, niet door de vrij zwevende distale cystine-stekkers, maar door calciumfosfaat-stekkers die zich in het IMCD vormen.
stenen kunnen pijn veroorzaken bij MSK ondanks het ontbreken van ureterale obstructie en ontsteking en celletsel. Mogelijk uitzetting van de verwijde kanalen door massa ‘ s kleine stenen kan een factor zijn., Bijgevolg is laser unroofing gepostuleerd als een potentiële behandelingsoptie in beide ziektestaten: die met het inpluggen en MSK.
de video maakt het mogelijk niet gemakkelijk voor iedereen om de stenen en holtes van MSK te visualiseren. De 4 foto ‘ s hieronder tonen ongeveer hetzelfde voor de duidelijkheid.
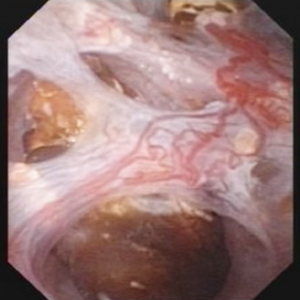
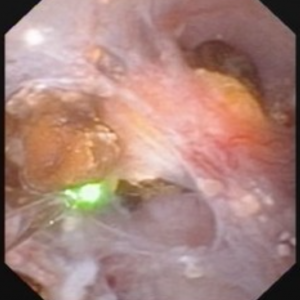
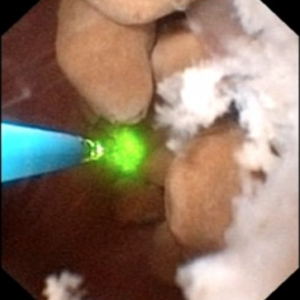
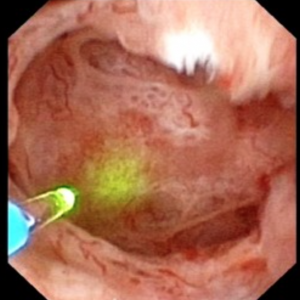
Figuur 10 (a-d) – voorbeeld van laserontharding van spons vol vrij zwevende stenen., De massief verwijde MSK bellini kanalen zijn te zien in Paneel A; de witte spikkels op 9 uur zijn kleine stenen in verwijde IMCD of cysten. Paneel b toont een Holmium laservezel wordt gebruikt om verwijde IMCD of cysten openen. Paneel c toont massa ‘ s van kleine stenen vrij in verwijde IMCD of cysten die uit drijven als het oppervlak wordt ingesneden met de laser. In Paneel d is de restspons nu vrij van stenen te zien.
nefrocalcinose en MSK
strikt genomen verwijst nefrocalcinose naar de aanwezigheid van calciumafzettingen in het nierweefsel., Natuurlijk, dit omvat ductale plugging en de massa ‘ s van kleine micro – stenen in holtes geproduceerd door tal van verwijde IMCD in MSK. Het woord ‘nefrocalcinose’ wordt echter ook gebruikt als een veel minder specifieke radiologische diagnose.
beperkingen van de Radiologie
wanneer radiologen spreken van nefrocalcinose kunnen ze grote aantallen calcificaties binnen het verzamelsysteem of nierweefsel betekenen, omdat ze geen betrouwbaar onderscheid kunnen maken tussen weefselcalcificaties en stenen., Wanneer urologen spreken van nefrocalcinose gezien tijdens hoge resolutie endoscopie kunnen zij specificeren of het verwijst naar Weefsel calcificaties, stenen, of beide, en zal de term voor die component die voortvloeien uit weefsel calcificaties reserveren.
MSK is een van de verschillende ziektetoestanden die vaak geassocieerd wordt met uitgebreide nefrocalcinose waargenomen door radiologen. Andere veel voorkomende aandoeningen zijn Stenen veroorzaakt door renale tubulaire acidose en primaire hyperparathyreoïdie., Calciumfosfaat steenvormers zonder systemische ziekte kunnen ook voldoende combinaties van ductale plugging en stenen produceren dat nefrocalcinose radiologisch wordt gediagnosticeerd.
in een recente studie bij 67 idiopathische calciumsteenvormende patiënten die een percutane nefrolithotomie ondergingen, varieerde het percentage nefrocalcinose van 18-71%, afhankelijk van het type geassocieerde steen.
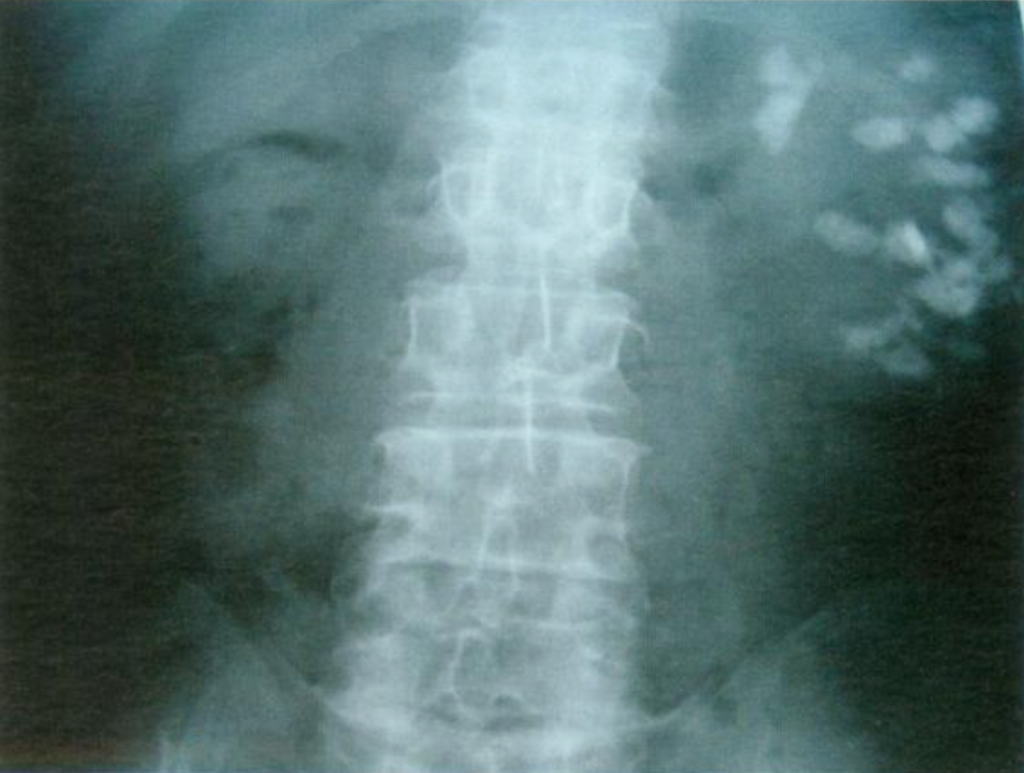
Figuur 11– Röntgenvoorbeeld van patiënt met MSK die de linkernier aantast. Uitgebreide nefrocalcinose wordt gezien.,
omdat röntgenfoto ’s weefselcalcificaties niet betrouwbaar kunnen onderscheiden van aan weefsels grenzende stenen, moet het woord “nefrocalcinose” opnieuw worden gedefinieerd.
in het bijzonder is de situatie met betrekking tot de diagnose van MSK verslechterd omdat radiologische technieken veranderingen vertonen. Toen IVU de modaliteit van de eerste lijnweergave voor stenen was, gaf het contrast Verbeterde urografische fase weergave extra aanwijzingen aan MSK-de papillaire blos die in een voorafgaande sectie wordt geà llustreerd.,
tegenwoordig is een enkele niet-contrastrijke CT-reeks het enige dat typisch wordt uitgevoerd, waardoor het papillaire blush-effect niet kan worden waargenomen, en de diagnose van MSK moet meer gebaseerd zijn op de aanwezigheid en het patroon van nefrocalcinose zelf, die niet erg specifiek is voor MSK. Dit betekent dat de diagnose van MSK door radiologie onbetrouwbaar is geworden.
het vermogen van endoscopie
differentiatie van nefrocalcinose van stenen
tijdens endoscopische procedures kunnen stenen en weefselcalcificaties direct worden geïdentificeerd en van elkaar worden gescheiden., Bijvoorbeeld, in de afbeeldingen hieronder, werden sommige van de verkalkingen geïdentificeerd als stenen. Andere waren Weefsel calcium afzettingen zoals plugging of uitgebreide plaque.
Dit heeft geleid tot het idee dat nieren alleen geëtiketteerd mogen worden als nefrocalcinose eenmaal visueel bevestigd op endoscopie.
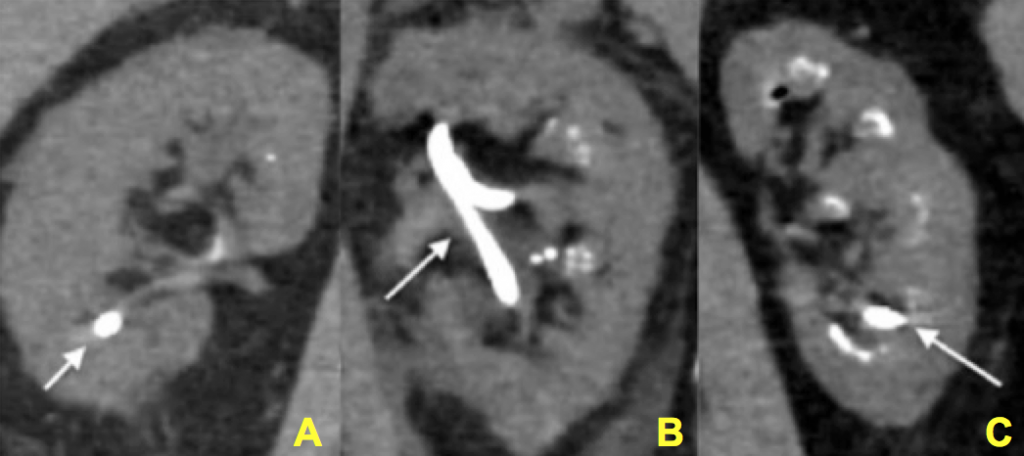
Figuur 12 (A-C) – bewijs van toenemende graad van nefrocalcinose visueel bevestigd op het moment van percutane nefrolithotomie. In elke afbeelding wordt een nefrostomie buis (geen verkalking) afgebeeld door een pijl., De rest van de beelden hebben toenemende mate van calcificatie (helder wit) binnen de nier. Wanneer men de nefrostomiebuis negeert, kan men duidelijk een minimale maar zeer actuele graad van bijkomende helderheid (calcificatie) in Paneel A, een matige hoeveelheid in Paneel B en een ernstige hoeveelheid in Paneel C.
diagnose van MSK
natuurlijk worden alle problemen van nefrocalcinose verergerd als het gaat om MSK. Stenen en weefselmineralen worden gemakkelijk met elkaar verward in CT-scans, en ‘MSK’ aangebracht als een label voor patiënten die het niet hebben., Endoscopie zal gemakkelijk identificeren de Opmerkelijk abnormale papillaire vormen en verwijde sponzen, zodat MSK patiënten goed worden gediagnosticeerd.
Tips for diagnosticering MSK
1) Bevestiging met flexibele renale endoscopie kan een definitieve diagnose stellen bij patiënten waarvan wordt vermoed dat ze MSK hebben en kan zowel diagnostisch als potentieel therapeutisch zijn in termen van steenverwijdering.
2) overweeg urografische fase beeldvorming met IVU of CTU om de verdenking van MSK te bevestigen in gevallen waarin renale endoscopie niet klinisch geïndiceerd is.,
3) MSK mag niet worden verward met ductale plugging omdat dit verschillende klinische entiteiten zijn.
4) nefrocalcinose komt vaker voor dan voorheen werd waargenomen en wijst niet noodzakelijk op systemische ziekte of de specifieke ontwikkelingsstoornis van MSK.
een laatste woord over de behandeling
MSK is een echte ziekte en verdient meer aandacht en onderzoek om de etiologie ervan te verduidelijken en behandelingsstrategieën te optimaliseren., Omdat de diagnose door CT-aftasten onbetrouwbaar is, wordt de voorwaarde gemakkelijk overdiagnosticeerd, een probleem dat tot vele soorten verwarring, klinisch en onderzoek leidt.
alternatieve diagnoses voor MSK, zoals ernstige ductale plugging, zijn niet goedaardig en vereisen een eigen behandeling om progressie te voorkomen. Heel vaak patiënten met plugging hebben meerdere en ernstige afwijkingen van urine chemie die kunnen worden behandeld met dieet en medicijnen. De juiste classificatie van patiënten is daarom vooral belangrijk aangezien verschillende ziektestaten unieke behandelingsstrategieën kunnen vereisen.,
in het geval dat een nauwkeurige MSK-diagnose wordt gesteld, dient de neiging om de behandeling op te geven en zich over te geven aan de inherente uitdagingen van de ziekte te worden vermeden. In feite zijn dit de patiënten waar metabole evaluaties en pogingen tot steenpreventie het meest kritisch zijn.
bovendien, alleen omdat veel van deze patiënten de neiging hebben om uitgebreide nefrocalcinose op beeldvorming te hebben, betekent niet dat ze ook geen symptomatische stenen kunnen vormen in het verzamelsysteem., In feite, voor dergelijke patiënten de klinische geschiedenis is vooral belangrijk als het visualiseren van nieuwe stenen in de setting van uitgebreide nefrocalcinose kan heel uitdagend zijn.
vaak is de optimale benadering ureteroscopie, omdat dit zowel diagnostisch als therapeutisch kan zijn.
Dit gezegd zijnde, moeten realistische chirurgische doelen worden vastgesteld. Het verwijderen van alle stenen uit dergelijke nieren is zelden haalbaar, hoewel het ontsluiten van die zakken die het dichtst bij het verzamelen van het systeem of de grootste op CT-beeldvorming biedt een goede plek om te beginnen.,
MSK is een complexe en slecht begrepen ziekte die zich uniek kan manifesteren van patiënt tot patiënt. In dat opzicht is wat werkt voor de ene persoon misschien niet geschikt voor de andere en behandelingsstrategieën moeten dus van patiënt tot patiënt worden georganiseerd.