
” Dottore, che cos’è SCAD?”
Era una donna multipare di 39 anni ricoverata per la valutazione del dolore toracico iniziato mentre guardava la televisione. Il dolore toracico è stato descritto come intensità moderata, pressione toracica inferiore, peggio con lo sforzo. Non ci sono febbri recenti, brividi, diarrea o fattori di stress sociale. Non aveva fattori di rischio di malattia coronarica (CAD) e nessuna storia familiare di CAD precoce. Al ricovero, i segni vitali erano stabili.,
L’elettrocardiogramma (ECG) ha mostrato il ritmo sinusale senza cambiamenti ST-T riguardanti l’ischemia. I risultati di laboratorio hanno rivelato livelli elevati di troponina. L’ecocardiogramma transtoracico ha mostrato una normale funzione sistolica ventricolare sinistra (LV), un normale movimento della parete ventricolare sinistra e nessuna malattia valvolare significativa. Il dolore toracico si è risolto con nitroglicerina sublinguale.
L’ho informata che ero preoccupato che avesse SCAD (dissezione coronarica spontanea) e raccomandato un angiogramma coronarico. Il mio paziente e l “infermiera erano entrambi sorpresi come nessuno dei due aveva sentito parlare del termine” SCAD.,”
Definizione, Epidemiologia, Fisiopatologia
 Clicca sull’immagine qui sopra per ingrandirla.
Clicca sull’immagine qui sopra per ingrandirla. SCAD è una causa non aterosclerotica della sindrome coronarica acuta e della morte cardiaca improvvisa. SCAD è definito come una dissezione noniatrogena, non traumatica di un’arteria coronaria epicardica e / o formazione di ematoma intramurale, che porta all’occlusione parziale o completa dell’arteria coronaria.,1,2
SCAD colpisce prevalentemente le donne pre – e perimenopausa ed è una causa comune di infarto miocardico in gravidanza e nel periodo postpartum. L ‘ età media per la SCAD nelle donne è riportata tra i 42 e i 53 anni.
I fattori di rischio predisponenti includono displasia fibromuscolare, sesso femminile e malattia del tessuto connettivo. Lo stress emotivo intenso, l’intenso sforzo fisico, in particolare le attività di Valsalva e le fluttuazioni ormonali, sono associati alla SCAD.,
SCAD è caratterizzato dallo sviluppo spontaneo di un ematoma intramurale all’interno della parete dell’arteria coronaria, che restringe il vero lume causando ischemia miocardica e / o infarto. La dissezione intima può essere presente.
Sono stati proposti due meccanismi per la fisiopatologia dello SCAD.3,4 La prima ipotesi meccanicistica riguarda lo strappo intimale e la dissezione dei media con la creazione di un falso lume.
Il secondo comporta la dissezione dei media, la formazione di ematomi e la compressione luminale ma nessuna lacrima intima., Nel secondo meccanismo, si ipotizza che il sanguinamento arterioso si verifichi all’interno del vaso vasorum che porta all’emorragia intramurale e alla successiva compressione luminale.
Si suggerisce che in alcuni casi, il grande ematoma intramurale si rompe nel vero lume. L’arteria discendente anteriore sinistra (LAD) è l’arteria coronaria più comunemente colpita in SCAD.
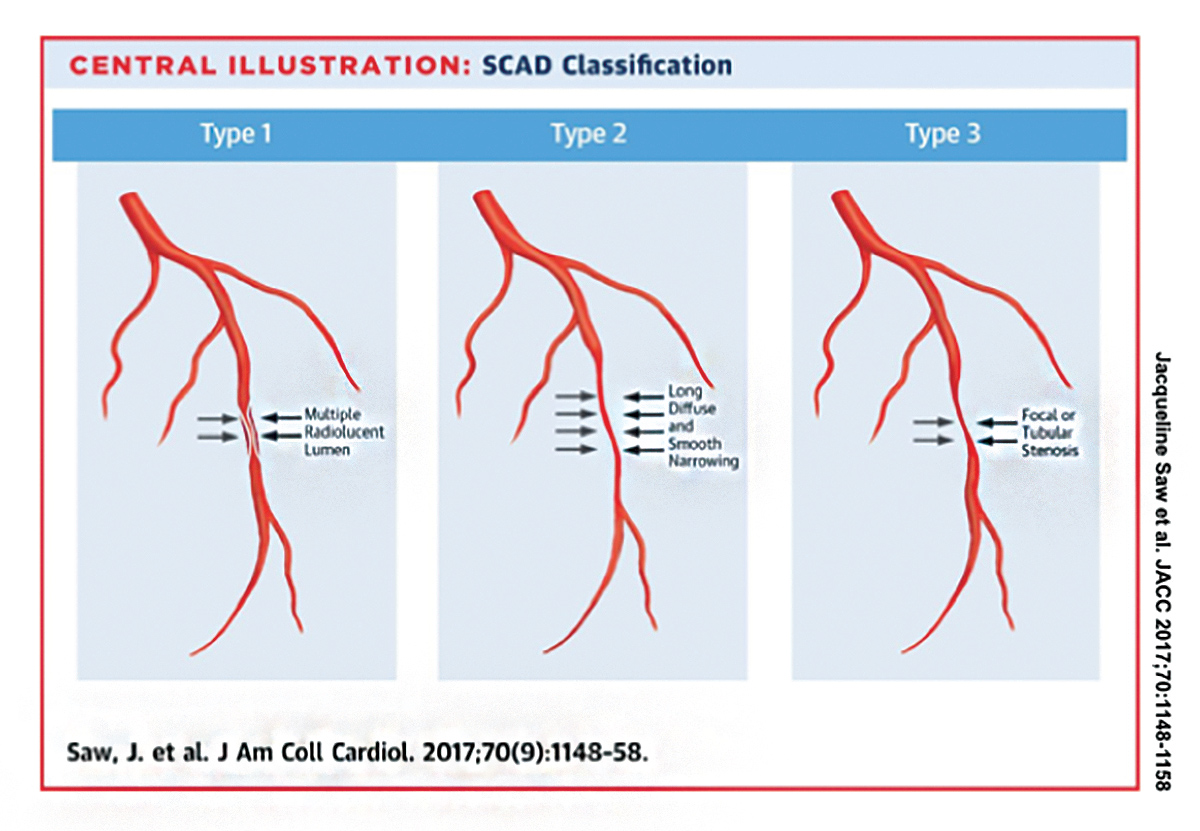
Angiograficamente, sono stati identificati tre tipi di SCAD (Figura 1).5 Tipo 1 SCAD è identificato da contrasto tintura colorazione che rivela doppio o più radiotrasparenti lumen separati da radiotrasparenti lembo., Il tipo 2 SCAD è identificato da restringimento luminale diffuso o stenosi (di solito >20 mm) dell’arteria coronaria senza dissezione.
Lo SCAD di tipo 2 è il tipo più comune di SCAD presente ed è stato riportato in oltre il 60% dei pazienti con SCAD. Affidarsi esclusivamente ai tradizionali risultati angiografici di più lumi o colorazione a contrasto delle pareti arteriose comporterebbe una diagnosi mancata in più della metà dei pazienti SCAD.,
La SCAD di tipo 3 è rara e imita l’aterosclerosi Ò vi è una stenosi focale o tubulare (<20 mm) ma nessuna aterosclerosi nelle altre arterie coronarie. L’imaging intracoronarico è solitamente necessario per confermare lo SCAD di tipo 3.
Presentazione clinica e diagnosi
 Clicca sull’immagine qui sopra per ingrandirla.
Clicca sull’immagine qui sopra per ingrandirla. I pazienti di solito ma non sempre presentano sintomi tipici di infarto miocardico. Le anomalie di laboratorio e ECG includono livelli elevati di troponina e anomalie del segmento ST., L’angiografia coronarica invasiva è il “gold standard” utilizzato per la diagnosi di SCAD.
Sebbene l’angiografia non invasiva della tomografia computerizzata cardiaca (CTA) possa visualizzare lo SCAD, può inavvertitamente essere mancato o non ben visualizzato.6,7 IVUS e tomografia a coerenza ottica (OCT) sono importanti strumenti di imaging aggiuntivo durante l’angiografia coronarica invasiva quando la diagnosi è incerta,8 ma portano il rischio aggiunto di dissezione iatrogena e non devono essere utilizzati di routine.,
Gestione della SCAD
La gestione dipende dalla presentazione clinica del paziente, dalla stabilità emodinamica, dal flusso coronarico e dall’arteria coronaria interessata. Per i pazienti clinicamente stabili con flusso coronarico conservato, la gestione medica conservativa è generalmente raccomandata. Ciò si basa sulle osservazioni che i vasi SCAD tendono a guarire e gli ematomi intramurali si risolvono nel tempo. Il corso di tempo per la guarigione avviene in genere di un mese.,1,2
Si raccomanda la terapia medica conservativa con aspirina a basse dosi per almeno un anno, beta-blocco (se tollerato) e terapia medica orientata allo scompenso cardiaco (se è presente disfunzione sistolica ventricolare sinistra).
 Clicca sull’immagine qui sopra per ingrandirla.
Clicca sull’immagine qui sopra per ingrandirla. L’uso di statine deve essere individualizzato in base alle linee guida per la prevenzione primaria del CAD. L’anticoagulazione cronica non è indicata a meno che non vi sia un’altra ragione medica per l’anticoagulazione sistemica.,
I pazienti sottoposti a trattamento conservativo devono essere monitorati come ricoverati per almeno tre giorni in quanto alcuni pazienti sviluppano complicanze che richiedono una rivascolarizzazione di emergenza. Per i pazienti con instabilità emodinamica, aritmie maligne, angina ricorrente o coinvolgimento dell’arteria principale sinistra, deve essere fortemente presa in considerazione la rivascolarizzazione. La rivascolarizzazione può essere eseguita con PCI o CABG.
La prognosi a lungo termine per i pazienti con SCAD è buona, sebbene si possa verificare una recidiva.,9 È importante notare che la rivascolarizzazione dell’arteria coronaria non impedisce il ripetersi di futuri eventi SCAD. L’ipertensione sistemica9 e la tortuosità delle arterie coronarie10 sono state associate ad eventi ricorrenti.
Può essere necessaria una gestione multidisciplinare basata su team a seconda della presentazione clinica del paziente, delle arteriopatie vascolari extracoronariche coesistenti e delle comorbidità.,1
Lo screening arterioso extracoronarico è fortemente raccomandato a causa dell’elevata associazione di arteriopatie vascolari extracoronariche come altre dissezioni isolate, displasia fibromuscolare (FMD), aneurismi, tortuosità e dilatazione.7 La FMD è l’arteriopatia più comune associata alla SCAD.
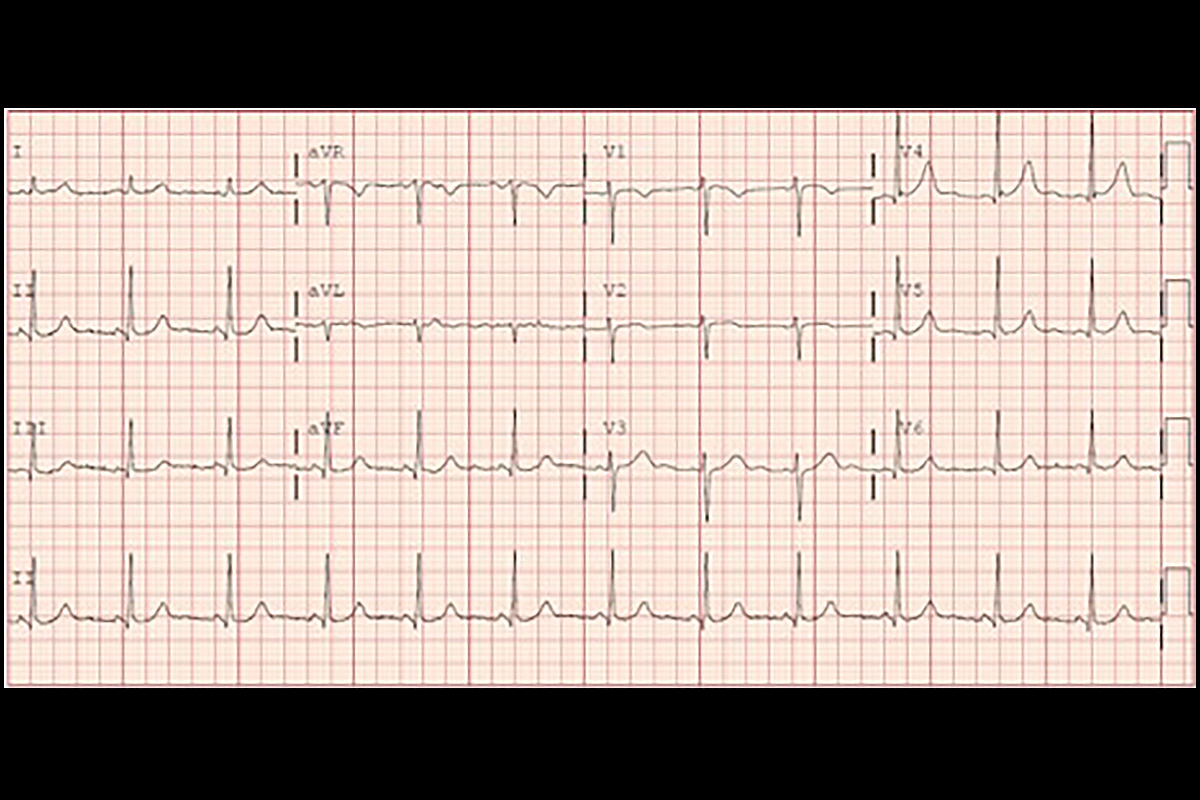 Elettrocardiogramma del paziente al momento del ricovero
Elettrocardiogramma del paziente al momento del ricovero Clicca sull’immagine qui sopra per ingrandirla.
 Arteria discendente anteriore sinistra post-PCI del paziente
Arteria discendente anteriore sinistra post-PCI del paziente
Fare clic sull’immagine sopra per ingrandirla.,
Lo screening deve essere eseguito con angiografia CTA o risonanza magnetica (testa, collo, addome e bacino). La consulenza sulla salute mentale può essere necessaria per i pazienti con disagio emotivo associato a SCAD. Tutti i pazienti devono essere indirizzati alla riabilitazione cardiaca. Anche se si consiglia ai pazienti di evitare uno sforzo fisico estremo, compresi gli sport competitivi, è incoraggiata un’attività fisica moderata.
La gravidanza non è raccomandata dopo un episodio di SCAD. Se la gravidanza è contemplata, la medicina materno-fetale e la cardiologia dovrebbero essere coinvolte durante la gravidanza., L’emicrania è una comorbilità comune nei pazienti con SCAD.
I pazienti con emicrania dovrebbero evitare farmaci vasocostrittori e potrebbe essere necessario un rinvio neurologico. Il rinvio della genetica medica può essere giustificato specialmente se c’è una storia familiare di morte cardiaca improvvisa precoce o disturbi ereditari del tessuto connettivo.
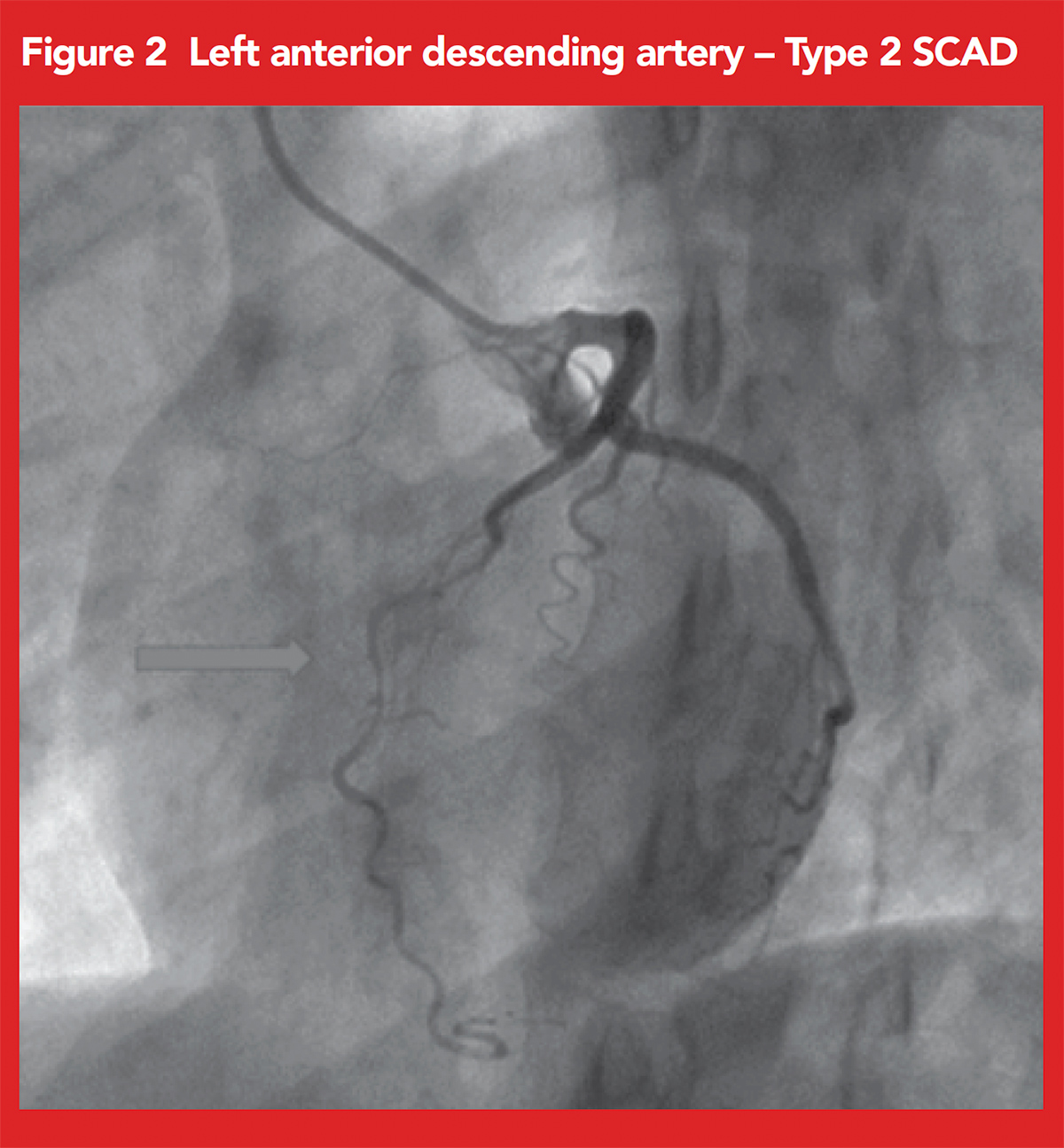
Il nostro paziente è stato sottoposto ad angiografia coronarica, che ha mostrato un significativo restringimento diffuso del mid-LAD relativo allo SCAD di tipo 2 (Figura 2).,
A causa del territorio miocardico a rischio di ischemia, è stata presa una decisione clinica per eseguire PCI, che è stata eseguita con stent sovrapposti di eluizione del farmaco. Aspirina e clopidogrel sono stati iniziati, senza terapia con statine.
Le sue immagini dell’angiogramma coronarico sono state inviate al registro SCAD della Mayo Clinic che ha confermato la diagnosi SCAD. La CTA della testa e del collo ha rivelato FMD nell’arteria vertebrale distale sinistra. Torace addome e bacino CTA non ha rivelato alcun reperti vascolari riguardanti. Era senza dolore al petto al suo follow-up cardiovascolare di un anno.,
In conclusione, è importante considerare le malattie cardiovascolari predominanti nelle donne con dolore toracico. Queste condizioni includono cardiomiopatia Takotsubo e SCAD. SCAD dovrebbe essere considerato in donne più giovani e di mezza età senza fattori di rischio tradizionali per CAD aterosclerotico che presentano con sintomi riguardanti per la sindrome coronarica acuta.
Gli operatori sanitari e l’educazione dei pazienti / della comunità sulle malattie cardiovascolari predominanti per le donne sono importanti.,11

Nkechi Ijioma, MD, FACC, è un cardiologo interventista presso Altru Health System a Grand Forks, ND, e assistente clinico professore presso l’Università del North Dakota. Lei esprime la sua gratitudine a Sharonne N. Hayes, MD, FACC, e Marysia S. Tweet, MD, FACC, a Mayo Clinic,per la loro perizia.,erimenopause, Vaso Coronarico Anomalie, Elettrocardiografia, Aritmie, insufficienza Cardiaca, Aterosclerosi, la Morte Improvvisa Cardiaca, Dolore Toracico, Registri, Insufficienza Cardiaca, Ematoma, la Prognosi, la Prevenzione Primaria, Aneurisma, Periodo post-parto, Addome, Sport, Febbre, l’Esercizio, la Comorbidità, il Bacino, l’Emodinamica, Malattie del Tessuto Connettivo, Emicrania, Disturbi di riferimento e di Consultazione, Personale Sanitario, a Intervento Coronarico Percutaneo, la Consulenza, la Colorazione e l’Etichettatura, la Cura del Paziente Squadra, Tessuto Connettivo, Neurologia, Diabete Mellito, Di tipo 2
< Torna a Annunci