Bevezető
Urticariás vasculitis (UV) egy formája, vasculitis, ami befolyásolja a kis erek, valamint jellemzi, klinikailag által urticariás elváltozások, valamint szövettanilag által leukocytoclastic vasculitis., It may be idiopathic or associated with connective-tissue diseases (systemic lupus erythematosus and Sjögren syndrome); neoplasms or associated conditions (lymphoma, monoclonal gammopathy); chronic infections with hepatitis viruses B and C, Epstein-Barr virus, or Borrelia burgdorferi; serum sickness; drugs (cimetidine, fluoxetine, procainamide, atenolol, sulfamethoxazole, paroxetine, sodium valproate, ciprofloxacin); and sun exposure.1 Patients with idiopathic UV may have normal or low complement levels, but systemic involvement is more common in the second case., Az UV A hypocomplementaemiás urticariával járó vasculitis szindróma (HUVS) egyik fő kritériuma, amely egy ritka autoimmun betegség, jól meghatározott anatómiai és klinikai kritériumokkal, amely a krónikus urticariában szenvedő betegek 5%-ánál fordul elő.2
Az UV gyakoribb a felnőtteknél, mint a gyermekeknél (akiknél ritka), és előfordulási gyakorisága az élet negyedik évtizedében tetőzik.2 a nőknél is gyakoribb (az esetek 60-80% – a).,
patogenezisét úgy gondolják, hogy egy III-as típusú túlérzékenységi reakció közvetíti, endogén (immunglobulin G autoantitestek előállításából eredő) vagy exogén (gyógyszerek vagy bizonyos vírusfertőzések által kiváltott) immunkomplexek kialakulásával. Ezeknek az autoantitesteknek a célpontja a C1 KOMPLEMENT komponens C1Q alegységében található. Az UV-ben szenvedő betegek 30-75% – ánál keringő immunkomplexek vannak, amelyek a komplementrendszert a klasszikus úton aktiválják.,
klinikailag az UV-t urticariás plakkok jellemzik, amelyek több mint 24 órán át tartanak, és megoldódnak a purpura vagy a hyperpigmentáció elhagyása; a sérülések fájdalmat vagy égő érzést is okozhatnak. A betegeknél angioödéma, arthralgia, hasi vagy mellkasi fájdalom, láz, tüdő-vagy vesebetegség, episcleritis vagy uveitis alakulhat ki. A szisztémás megnyilvánulások gyakoribbak a hipokomplementémiás UV-ban, a szisztémás betegséggel járó UV-formákban (SLE, vegyes kötőszöveti betegség, rheumatoid arthritis, familiáris mediterrán családi láz, fiatalkori krónikus ízületi gyulladás stb.), és a HUVS.,1,2
a vizsgálat célja az volt, hogy leírja az UV klinikai és szövettani jellemzőit a kórházunk dermatológiai osztályán látott betegeknél, valamint tanulmányozza a vér komplementszintjét, a kapcsolódó szisztémás betegség jelenlétét és az alkalmazott kezeléseket.
betegek és Módszerekbetegek
UV-ben szenvedő betegeket vizsgáltunk a Sevillai Universitario Virgen del Rocio Kórház bőrgyógyászati osztályán 1998.január 1. és 2008. December 31. között; a felvétel kritériumai a leukocytoclasticus vasculitis szövettani jellemzőivel rendelkező urticariás elváltozások voltak.,
módszerek
retrospektív, leíró vizsgálatot végeztünk az UV epidemiológiai és klinikai jellemzőiről, valamint a kezelt kezelésekről a betegdiagramokból és laboratóriumi és biopsziás adatokból gyűjtött információk alapján. A hipokomplementémiát 90mg/dL-nél (normál, 90-80mg/dL) kisebb C3-szintek, 10mg/dL-nél kisebb C4-szintek (normál, 10-40mg/dL), valamint 10mg/dL-nél kisebb C1q-szintek (normál, 10-25mg/dL) határozták meg., A vizsgálati változók az életkor, a nem, a klinikai jellemzők, a vér komplementszintje, az antinukleáris antitest (ANA) szintje, a kapcsolódó szisztémás betegség jelenléte és a kezelés voltak. A vizsgálati változók leíró elemzését végezték el, és a kvalitatív változókat abszolút és relatív gyakorisággal jelentették. A mennyiségi változókat medián értékként (interkvartilis tartomány) fejezték ki. A Fisher pontos tesztet a jelentős különbségek tesztelésére használták (P
.05) a normál és alacsony komplementszinttel rendelkező betegek közötti minőségi változókban.,Eredmények
tizenöt beteg (60% nő és 40% férfi) vett részt a vizsgálatban. A diagnózis során a medián életkor 51 év (IQR, 23-56 év), a betegség medián időtartama 24 hónap (IQR, 12-60 hónap) volt. Az 1. táblázat összefoglalja a betegek adatait, a komplementszinteket és a kapcsolódó szisztémás betegségeket.
betegadatok, a vér Komplementszintjei és a kapcsolódó szisztémás betegségek urticariával járó vasculitisben szenvedő betegeknél.,td>
Abbreviations: F, female; M, male.,
On clinical examination, all the patients had urticarial plaques, located mostly on the trunk and the proximal extremities (Figs. 1 and 2).

Urticarial plaques with purpuric borders on the trunk.
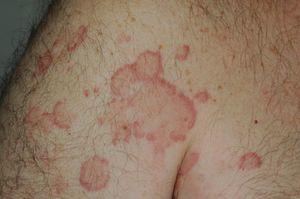
erythemás ödémás elváltozások purpurikus határokkal a kar tetején.
a léziók több mint 24 órán át tartottak 14 betegnél (93%), beleértve mind a 7, alacsony komplementszintű beteget. 2 betegnél (13%) fájdalmat vagy égő érzést okoztak, 9-ben (60%) a maradék hyperpigmentációt vagy purpurát felbontották (ábra). 3).
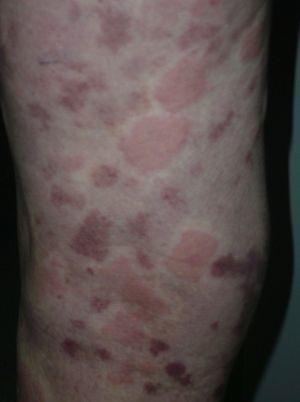
maradék purpuriás plakkok és erythemás, ödémás elváltozások a lábon.,
2 esetben (13%) az elváltozásokat angioödéma kísérte. Tizenkét betegnek (80%) 1 vagy több extrakután tünete volt, melyek közül a leggyakoribb az arthralgia és a láz.
klinikai eredmények a Komplementszintek szerint.,
| Clinical Findings | Hypocomplementemia | Normocomplementemia | ||
| (n=7) | % | (n=7) | % | |
| Duration of lesions >24h | 7 | 100 | 7 | 87.,5 |
| Duration of lesions 24h | – | – | 1 | 12.5 |
| Pain or burning sensation | 2 | 28.6 | – | – |
| Residual hyperpigmentation | 4 | 57.1 | 5 | 62.5 |
| Angioedema of the face or hands | 2 | 28.6 | – | – |
| Associated arthralgia at onset of disease | 2 | 28.6 | 2 | 25 |
| Obstructive pulmonary disease | 1 | 14.,3 | – | – |
| Abdominal pain | 1 | 14.3 | – | – |
| Fever | 4 | 57.1 | 2 | 25 |
| Immunoglobulin or C3 deposits | 2 | 28.6 | 1 | 12.5 |
| Vessel walls | – | – | – | – |
| Basement membrane | 2 | 28.6 | 1 | 12.,5 |
az alacsony komplementszinttel rendelkező betegek mindegyike nő volt, és közülük 6 (88%) társult szisztémás betegség. Az angioödéma 2 esete hypocomplementaemiában szenvedő betegeknél fordult elő; 1 huv-k voltak, a másik pedig vegyes kötőszöveti betegségben szenvedett.
ANA-pozitivitást figyeltek meg 5 betegnél (33%), akik mindegyikének társult szisztémás állapota volt., Ugyanez az 5 beteg is alacsony komplementszinttel rendelkezett, ami jelentős összefüggést mutat az ANA pozitivitás és a hypocomplementaemia között (P=.002).
mind a 15 betegnél a leukocytoclasticus vasculitisre utaló szövettani lelet állt fenn (1.ábra). 4).
azon 8 beteg közül három (37, 5%) pozitív eredményt ért el, akiknél közvetlen immunfluoreszcenciás vizsgálatot végeztek (53%). Ezek közül 2-nek a dermális-epidermális csomópontban C3 szemcsés lerakódása volt, mindkét esetben hypocomplementaemiával és szisztémás betegséggel társítva (az egyik esetben SLE, a másikban vegyes kötőszöveti betegség)., A harmadik betegnek lineáris IgM lerakódása volt a dermális-epidermális csomóponton. A közvetlen immunfluoreszcencia negatív volt a többi vizsgált esetben.
hét betegnél (46, 66%) volt UV a betegség egyedüli megnyilvánulása, és 8 betegnél (53%) társult szisztémás részvétel. A szisztémás betegség megelőzte az UV-t 1 esetben, ugyanakkor a másik 7-ben is kialakult. A leggyakoribb társult betegség az SLE volt (3 eset, 37,5%); a többi betegség (mindegyik 1 betegben jelen van, 12.,5%) vegyes kötőszöveti betegség, rheumatoid arthritis, familiáris mediterrán láz, juvenilis krónikus ízületi gyulladás és HUVS volt.
a 3. táblázat az UV kezelésére használt gyógyszereket mutatja be sorozatunkban. Nyolc beteg (53,33%) reagált antihisztaminok és orális kortikoszteroidok kombinációjára, 2 (13,33%) kolchicinre, 1 (6,66%) indometacinra és 1 (6,66%) dapszonra. A fennmaradó 3 beteg (20%) rituximab vagy ciklofoszfamid infúziót kapott az alapbetegség kezelésére.
Drugs Used to Treat Patients With Urticarial Vasculitis.
| Drug | No., of Patients |
| Antihistamines | 8 |
| Oral corticosteroids | 8 |
| Cyclophosphamide | 3 |
| Rituximab | 3 |
| Dapsone | 1 |
| Indomethacin | 1 |
| Colchicine | 2 |
Discussion
UV is a rare but possibly underdiagnosed disease., A klinikai megjelenítés a bőr megnyilvánulásaitól a kapcsolódó szisztémás betegséggel járó bőrbetegségekig terjed; az alapbetegség jelenléte gyakoribb a hipokomplementémiás UV-ben. Mivel kórházunk vízgyűjtő népessége körülbelül 600 000, az a tény, hogy csak 15 UV-esetet regisztráltak 10 év alatt, tapasztalataink alapján úgy tűnik, hogy alátámasztja azt a hipotézist, hogy az UV aluldiagnosztizált állapot.1-4 egy vizsgálatban 47 beteg UV, Tosoni et al.,1 megjegyezte, hogy nem minden beteg teljesítette a klasszikus diagnosztikai klinikai kritériumokat, olyan megállapítást, amely megmagyarázhatja, hogy az UV miért aluldiagnosztizált. A betegek kevesebb mint fele több mint 24 órán át tartó elváltozásokat szenvedett, 9% – uk égő érzést jelentett, és csak 6% – uk volt maradék purpura vagy hiperpigmentáció a léziók felbontása után., Megállapításaik alapján ezek a szerzők azt javasolták, hogy a léziók időtartamát és egyedi jellemzőit ne tekintsék fő kritériumnak, mivel hajlamosak a szubjektív értelmezésre, és ehelyett azt javasolták, hogy az antihisztaminokkal való kezelésre refrakter krónikus urticariás elváltozásokat biopsiálni kell. Megállapításaink összhangban vannak az eddig elvégzett legtöbb vizsgálattal abban, hogy gyakorlatilag minden beteg (93%) 24 óránál hosszabb ideig tartó elváltozásokkal, maradék purpurával vagy hiperpigmentációval rendelkezett.,5,6
a sorozatunkban szereplő betegek több mint fele társult szisztémás beavatkozással. Ez a százalékos arány jóval magasabb,mint a más tanulmányokban5, 6 és lehetséges, hogy a különbség nagyrészt annak a ténynek köszönhető, hogy a sorozatunkban szereplő 8 beteg közül 7-nél már diagnosztizáltak szisztémás állapotot, amikor UV-t fejlesztettek ki. A szisztémás betegség jelenléte megnövelheti az UV gyanújának indexét, amikor ezek a betegek urticaria-szerű elváltozásokat fejlesztettek ki., Megjegyzendő, hogy sorozatunk egyik gyermekének családi mediterrán láza volt( V726A mutáció a MEFV génben); az irodalom áttekintésében Nem találtunk ilyen társulásokat.7-9
Az UV A HUVS részét is képezheti, egy szindróma, amelyet először McDuffie et al.1973-ban 10, melyért Schwartz et al.Néhány évvel később 11 jelentős és kisebb kritériumokat állapított meg. Az extrakután megnyilvánulásoknak jelen kell lenniük a HUVS diagnosztizálásához; nem ez a helyzet a hipokomplementémiás UV esetében,amelyben a betegek önmagukban vagy mind a bőr, mind az extrakután érintettségűek lehetnek., A szindróma első jellemzése óta csak 106 huv-esetet tettek közzé, ezek közül 100 felnőtt volt.12,13 megjegyzés sorozatunkban egy női beteg volt, aki teljesítette mind a súlyos, mind a kisebb kritériumokat erre a ritka szindrómára.
sorozatunkban több nő volt, mint férfi; ez a megállapítás összhangban áll a korábbi jelentésekkel, amelyek emellett megjegyezték, hogy a hipokomplementémiás UV szinte kizárólag a nőket érinti.1,2,5 vizsgálatunkban az alacsony szérum komplementszinttel rendelkező betegek nők voltak.
Az UV általában 40 és 50 év közötti betegeknél alakul ki., Figyelemre méltó volt az a tény, hogy sorozatunk 2 gyermeket tartalmazott, mivel a gyermekgyógyászati esetek ritkák voltak az általunk vizsgált tanulmányokban.7,12,13 mindkét gyermeknek szisztémás betegsége volt (az egyik esetben családi mediterrán láz, a másikban krónikus fiatalkori ízületi gyulladás).
a sorozatunkban szereplő betegek nyolcvan százalékának volt egy vagy több extrakután tünete, a leggyakoribb a láz (40%) és az arthralgia (27%); ezek az eredmények egybeesnek az elemzett nagyobb sorozat Jelentéseivel.,1,5,6 érdekes megjegyezni, hogy az alacsony komplementszinttel rendelkező betegek hajlamosabbak voltak, mint a normál szintűek, hogy fájdalmat, égő érzést vagy szisztematikus tüneteket tapasztaljanak, mint például láz vagy arthralgia. Más szerzők azt is megjegyezték, hogy az extrakután tünetek magasabb előfordulási gyakorisága hipokomplementémiás UV-ben szenvedő betegeknél.1,5,6
szövettanilag az UV-t a leukocytoclasticus vasculitisnek megfelelő jellemzők jellemzik. Az aktív léziók biopsziája az UV diagnosztikai vizsgálata, a leukocytoclasticus vasculitis szövettani bizonyítéka a legtöbb esetben megtalálható.,14,15 az esetek 70% – ában a közvetlen immunfluoreszcencia-eredmények közé tartozik az immunglobulinok, KOMPLEMENT vagy fibrin lineáris vagy szemcsés lerakódása az alagsori membrán vagy az érrendszeri endothelium területén.16-18 a mi sorozatunkban a 8 beteg közül csak 3 (37%), akiknek közvetlen immunfluoreszcencia eredményei álltak rendelkezésre, lerakódott a dermális-epidermális csomópontban; ezek közül 2-nek volt szisztémás részvétele és alacsony komplementszintje. Ez az utolsó megállapítás összhangban van más szerzők jelentésével, miszerint a pozitív közvetlen immunfluoreszcens eredményekkel rendelkező betegek általában alacsony vérkiegészítő szinttel rendelkeznek.,5,6
A Komplementszint nagyon fontos az UV-ben. A sorozatunkban szereplő betegek közül hétnek (47%) alacsony volt a komplementszintje, és mint már említettük, ez az arány magasabb, mint a nagyobb mintákon végzett vizsgálatokban.1,5,6,18 a leggyakrabban érintett komplement komponensek a C1 (C1q), C2, C3 és C4, amelyek mind a klasszikus út összetevői. Számos szerző kijelentette, hogy a hypocomplementemia a szisztémás betegség markere.1,5,6 vizsgálatunkban a betegek 53% – ánál volt autoimmun szisztémás betegség, amely a hypocomplementaemia fokozott kockázatával jár., Valójában az alacsony komplementszinttel rendelkező 7 beteg közül 6 (88%) társult szisztémás részvétellel; ez a százalék sokkal magasabb, mint a Mehregan et al.5 és Dincy et al.6 a valószínű ok az, hogy a sorozatunkban szereplő betegek többségét korábban olyan mögöttes szisztémás betegséggel diagnosztizálták, amelyben a komplementszint általában alacsony. Az SLE az UV-vel leggyakrabban összefüggő szisztémás betegségek közé tartozik. Valójában az UV és az SLE közötti tünetek átfedése arra késztette egyes szerzőket, hogy feltételezzék, hogy ugyanazon betegség változatai lehetnek.,19,20
Az UV-t nehéz kezelni, és a kezelést gyakran a tünetek súlyossága és az alapbetegség határozza meg. Az antihisztaminok az első vonalbeli gyógyszer az UV kezelésére, csak bőr bevonásával. A cinnarizint, amely antihisztamin, vazoaktív és komplement gátló tulajdonságokkal rendelkezik, szintén alkalmazták.,2 Antihisztaminok, azonban nem ellenőrzi a gyulladás által okozott immun-komplexek; ilyen esetekben, egyéb kezelések szükségesek, mint például orális kortikoszteroidok, indometacin, colchicine, dapszon, valamint hidroxiklorokin; ezek, kortikoszteroidok elérni tüneti legnagyobb betegek aránya.2,5 több esetben, amint azt eredményeink is mutatják, a betegek immunszuppresszánsokkal, például ciklofoszfamiddal vagy azatioprinnel, vagy olyan gyógyszerekkel, mint a rituximab vagy az intravénás IgG.,12,21 ilyen kezelésre elsősorban azoknál a betegeknél van szükség, akiknek társult szisztémás állapota van.Következtetéseket
A klinikai jellemzők UV-a sorozat hasonló azokkal, amelyeket a korábbi vizsgálatok során, az elváltozások általában elmúlt több, mint 24 óra hagyni maradvány pigmentáció állásfoglalás. A sorozatunkban a hypocomplementaemiás betegek magas aránya volt a kapcsolódó szisztémás betegségben., Ez kiemeli a komplementszintek mérésének fontosságát az UV-ben szenvedő betegeknél, mivel az alacsony szintek általában az extrakután tünetek magasabb gyakoriságával társulnak, ezért az alapbetegség jelzése. Végül az autoimmun szisztémás betegség jelenlétének fel kell vetnie az UV gyanúját urticaria-szerű elváltozásokban szenvedő betegeknél.
az emberek és az állatok etikus Felfedéseivédelem
a szerzők kijelentik, hogy a vizsgálathoz nem végeztek kísérleteket embereken vagy állatokon.,az Adatok Bizalmas kezelése
A szerzők kijelentik, hogy követte a protokollok munkájuk központ a kiadvány a beteg adatait, illetve, hogy a beteget vontak be a vizsgálatba kapott elegendő információt kell adni a tájékoztatáson alapuló, írásban, hogy vegyen részt a vizsgálatban.
a magánélethez való jog és a beleegyezés joga
a szerzők kijelentik, hogy ebben a cikkben nem jelennek meg magán betegadatok.
összeférhetetlenség
a szerzők kijelentik, hogy nincs összeférhetetlenségük.