Cotard ‘ s syndrom er en sjælden neuropsykiatriske tilstand, der manifesterer sig som nihilistisk vrangforestillinger, der spænder fra benægtelse af eksistensen af kropsdele til negation af selvstændig eksistens.1 selvom beskrevet oprindeligt i 1880, meget lidt forstås om denne lidelse, og dens optagelse i DSM-5 som en specifik liste er blevet undgået., Den aktuelle status for Cotards syndrom er dens konceptualisering som en manifestation af en underliggende lidelse. Mens Cotards ofte beskrives som værende et psykiatrisk syndrom, har offentliggjorte undersøgelser vist en stærk sammenhæng mellem en allerede eksisterende neurologisk sygdom og tilstanden.,1
En række af associerede neurologiske betingelser er blevet beskrevet, herunder migræne,2 subdural blødning,3 cerebral atrofi,4 hjerne-arterio-venøs misdannelser,5 multipel sklerose,6 cerebral infarkt,7 overlegen sagittal sinus trombose,8 isselappen tumor,9 tindingelappen epilepsi,5 Parkinsons sygdom,10 encephalopati,1 og skader i hjernen.11 forståelse af Cotards syndrom og dets forbindelse til andre neurologiske tilstande er afgørende for at identificere passende behandlingsmetoder.,
målet med denne undersøgelse var således at identificere patienter med Cotards syndrom set på vores institution inden for de sidste to årtier og identificere de patienter, hvor Cotard ‘ s føltes at være sekundære til en anden psykiatrisk eller neurologisk sygdom eller fornærmelse. Dermed håbede vi at beskrive sammenhængen mellem Cotards og andre tilstande, der påvirker hjernen, for bedre at definere mulige patofysiologiske mekanismer, der ligger til grund for syndromet.,
Metoder
Patienterne blev identificeret ved at søge på Mayo Clinic edb-klinisk database (1996-2016) for alle individer, for hvem nogen af de følgende vilkår havde været nævnt i den medicinske journaler, med varianter: Cotard (s) syndrom, vildfarelse(s) af negation, nihilistisk illusion(s), walking lig syndrom, vildfarelse(s) af manglende organer, benægtelse af eksistensen, idé(s) til fordømmelse.
søgningen identificerede 18 patienter. Lægejournalerne for alle 18 patienter blev gennemgået detaljeret for at afgøre, om der var tegn på Cotard vrangforestillinger., Inklusionskriterier for Cotards syndrom omfattede beskrivelser af negation af eksistensen eller troen på ødelæggelse af indre organer, benægtelse af at være i live eller benægtelse af eksistensen af ens sjæl, hvor nihilistiske vrangforestillinger er nødvendige for inkludering. Af de 18 blev tre patienter udelukket efter en gennemgang af lægejournalerne afslørede ingen tegn på Cotards. disse tre patienter blev fanget i den oprindelige 18 på grund af kommentarer i lægejournalerne, såsom “benægter Cotard vrangforestillinger.”To yderligere patienter blev udelukket, da de var under 18 år., En patient blev fjernet, fordi han viste tegn på somatoparaphrenia (benægtelse af lemmer) snarere end Cotards, selvom han oprindeligt blev diagnosticeret med Cotard vrangforestillinger. Derfor blev i alt 12 voksne patienter identificeret som diagnosticeret med Cotards syndrom og blev inkluderet i denne undersøgelse baseret på inklusionskriterierne. Demografiske, kliniske, neuroimaging og behandlingsdata blev derefter abstraheret for disse 12 patienter.
undersøgelsen blev godkendt af Mayo Clinic Institutional Revie.Board., Alle patienter i denne undersøgelse gav skriftligt informeret samtykke til, at deres data skulle bruges til forskningsformål.
resultater
af de 12 patienter, der blev identificeret som tegn på Cotard-vrangforestillinger, var otte (67%) mænd og fire (33%) kvinder. Medianalderen ved præsentationen var 52 år (interval: 30-85 år). Fire af de 12 patienter udviste anden usædvanlig opførsel, og otte af de 12 blev beskrevet som havende andre vrangforestillinger eller psykoser (tabel 1).
| Andre Vrangforestillinger eller Psykoser | Andre Usædvanlige Adfærd | Behandlinger Prøvet og Svar | ||||
|---|---|---|---|---|---|---|
| 1 | 44 M | Beskrevet følelse, som om han ikke længere var i live, og at han ikke tror, at nogen kunne slå ham ihjel, fordi han ikke var i live alligevel., | Forværring af hans humør symptomer, hallucinationer, vrangforestillinger tænkning, og selvskadende adfærd i løbet af de sidste par uger; PMH af bipolar lidelse, borderline personlighedsforstyrrelse, polysubstance afhængighed (alkohol og opiater) i fuld vedvarende remission, og klynge hovedpine. | visuelle hallucinationer af rotter, der løber over bundpladen, edderkopper på væggen og folks ansigter smelter. | Ingen / intet, der er beskrevet | Dialektisk adfærdsterapi plus buspirone (30 mg t.jeg.d.,) plus lithium (900 mg b.jeg.d.) plus lamotrigin (200 mg b.jeg.d.) plus quetiapin (500 mg q.d.) plus clonazepam (1,5 mg q.d. for 5 dage) resulterede i fuldstændig opløsning af symptomer. |
| 2 | 85 F | Blev mere og mere optaget af at morbide tanker om hendes eget liv, og var overbevist om, at hun ikke var i live, og hendes liv var en løgn.,” | Subakut indsættende af depressive symptomer, herunder fragmenteret søvn, nedsat energi, nedsat interesse i at spise; deprimeret humør og positiv hjælpeløshed, håbløshed og værdiløshed. | Følte, at folk forsøgte at konfiskere penge fra hende og stjæle hendes identitet. | Ingen / intet, der er beskrevet | Otte behandlinger af ECT plus quetiapin (øget fra 25 mg til 100 mg q.d.) plus lorazepam (0,5 mg PRN) plus citalopram (20 mg q.d.,) resulterede i opløsning af symptomer inden for 21 dage efter præsentationen. |
| 3 | 74 M | Rapporterede, at han var blevet stukket ned og dræbt i sit plejehjem. Henvist til sin seng som hans ” kiste.” | Ændret mental status med bekymring for psykose og/eller delirium. | bemærkede høre stemmen af “almægtige Gud” fortæller ham, at folk dør på hospitalet enhed., | Ingen / intet, der er beskrevet | Risperidon (1,5 mg q.d.) for 10 dage resulterede i fuldstændig opløsning af symptomer. |
| også overbevist om, at kone var en bedrager og en fremmed (Capgras syndrom). | ||||||
| hævdede, at han blev fodret kattefoder til middag, og at når de først satte “stifter i hamburgerne”, fordi nogen “saboterede dem.,” | ||||||
| 4 | 66 M | Mente, at han døde på hospitalet og var steget igen på Påske søndag, fortsatte med at have en fast vildfarelse over hans “død” i flere dage, indtil de behandles. | Steroid-induceret psykose | Ingen / intet, der er beskrevet | Ingen / intet, der er beskrevet | Fjernelse af kortikosteroid behandling resulterede i fuldstændig opløsning af symptomer efter 20 dage., |
| 5 | 65 M | Mente, at han døde på operationsbordet under operationen. Hans bevis var, at tv – skærmlyset “fortsætter med at falme”, og at dette var efterlivet, og at han blev testet., | Encephalopati og beslaglæggelser i den postoperative indstilling efter sedation i INTENSIVAFDELINGEN og uden søvn for mindst 48 timer | Hallucineret, at andre mennesker var i værelset | “Smækkede” på personale-medlemmer | Lacosamide (150 mg) i 4 dage resulterede i beslutning af symptomer., |
| 6 | 35 F | Troede, at hendes hjerne var ved at rådne, og at der var orm i hendes hjerne, at hun kunne føle. | Dehydrering-induceret psykose i fastsættelsen af pyelonefritis, kronisk paranoid schizophrenia, delusional parasitosis, og en historie af opiat-og benzodiazepam afhængighed., | Auditive hallucinationer | Ingen / intet, der er beskrevet | Væske resuscitation og hydrering resulterede i lindring af symptomerne og vende tilbage til baseline på 2 uger. |
| 7 | 39 F | Insisterede på, at hun var død af en overdosis givet af de ansatte på hospitalet; bemærkes, at hun ønsker at sove “i min kiste.,” | Anfald, mild hyponatremia; PMH af paranoid skizofreni, skizoaffektiv lidelse, bipolar jeg uorden, og klynge B personlighedstræk. | Paranoia | Intens øjenkontakt | Lorazepam (2 mg q.d.) plus valproat (1000 mg q.d.) plus risperidon (8 mg q.d.) plus miljø terapi resulterede i beslutning af symptomer efter 1 måned., |
| 8 | 50 M | Troede, at hans arm var blevet skåret af, og hans fingre blev jorden op, og at han var ved at dø. | Medicin-resistente psykotisk lidelse, ikke andetsteds specificeret med en historie af polysubstance misbrug og narcissistiske personlighedstræk. | mente, at fjernsynet talte til ham, og det var da “stemmerne er de klareste.,” | Ingen / intet, der er beskrevet | En behandling af ECT drastisk forbedret symptomer. |
| 9 | 30 M | Troede, at han var død og var nu i en i-mellem verden, mellem de levende og de døde. | Frontal lobedysfunktion og kognitiv svækkelse (bekræftet ved neuropsykometrisk test) og misbrug af polystoffer (marihuana og alkohol)., | Paranoid adfærd; for eksempel ville han sætte på sokker og spørge, “hvem satte disse på mig?” | Ingen / intet, der er beskrevet | Escitalopram (20 mg b.jeg.d.) plus risperidon (varierende doser, der går så højt som 4 mg q.h.s.) plus lurasidone (80 mg q.d.) for 1 måned resulteret i en forbedring af symptomerne. |
| 10 | 39 F | på Trods af forsikringer om, at hun ikke var død, hun perseverated over den idé, at hun ikke var i live., | Sagittal sinus trombose; PMH af depression. | Ingen / intet, der er beskrevet | Breath-holding spells (“Døde folk ikke trække vejret”), gentagne tunge bule-udkørsel bevægelser i 1-2 timer, og mutism (muligvis forårsaget af forslag, der fortalte hende, at døde mennesker ikke ville sige). | Lorazepam (2 mg kumulative) plus clonazepam (1,5 mg q.d.) for 22 dage resulterede i symptom beslutning., |
| 11 | 67 M | Troede, at der var fejl i hans øjne, i hans mave, og hans bunden. Ønskede at gå til lægen for at få disse fjernet, da han troede, at bugs var “dræbe ham.” | Amantadin-induceret psykose i den indstilling, supranuklear parese diagnose; PMH af depression. | Ingen / intet, der er beskrevet | Stående foran spejlet for at børste sine tænder, og ikke gør noget for en time., | Fjernelse af amantadin resulterede i en lille forbedring af symptomerne, selvom opfølgningsdata er begrænsede. |
| 12 | 30 M | Mente, at hans indre organer var ved at blive spist af en virus, og at han skulle snart dø på grund af det. | ingen tilknyttede psykologiske eller neurologiske diagnoser, men klager over autonom dysfunktion og muskeltrækninger af ubestemt ætiologi., | Ingen / intet, der er beskrevet | Ingen / intet, der er beskrevet | Nej behandlinger, der blev forfulgt, og ingen follow-up data er tilgængelige. |
aAbbreviations: b.jeg.d., to gange dagligt; ECT, elektrochok terapi; F, kvinder, M, mand; PMH, tidligere medicinske historie; t.jeg.d., tre gange dagligt; sp.d., hver dag; sp.h.s., ved sengetid.
TABEL 1., Patienten Demografiske og Kliniske Dataa
Otte af de 12 patienter, som er beskrevet følelse af, at de var døde, og de fire patienter, der hævdede, at de var ved at dø. Tre af de otte patienter beskrev at blive dræbt af sundhedsarbejdere. Tre af de fire patienter, der hævdede at være døende, beskrev ødelæggelsen af deres indre organer og kropsdele af enten “orme”, “vira” eller “bugs”, hvor en af disse patienter tidligere blev diagnosticeret med vildledende parasitose (patient 6).,otte patienter havde en dokumenteret psykiatrisk historie, hvor to (17%) havde en diagnose af Ski .ofreni, tre (25%) var blevet diagnosticeret med depression, og fire (33%) havde en historie med misbrug af polysubstans (tabel 1). En patient (patient 3) præsenteret med co-forekommende Capgras syndrom; en anden patient (patient 10) viste tegn på catatonia.
fem personer (42%) præsenteret med neurologiske symptomer på tidspunktet for deres Cotarddiagnose., De neurologiske diagnoser omfattede anfald, klyngehovedpine, sagittal sinus-trombose, encephalopati og anfald, supranukleær parese og frontal lobedysfunktion (tabel 1). Ikke-neuropsykiatriske tilstande copresenting med Cotard vrangforestillinger inkluderet steroid-induceret psykose, dehydrering, og amantadin-induceret psykose (tabel 1).
elektroencefalogram (EEG) data var tilgængelige for fire af de 12 patienter. Alle fire patienter med EEG ‘ er viste en vis grad af uspecifik afmatning (tabel 2).
| Patient | Billedbehandling Type | Neuroradiologiske Fund | EEG Tilgængelige | EEG Resultater |
|---|---|---|---|---|
| 1 | MR hoved | Par spredte foci af øget T2 signal i den hvide substans i højre pandelap., | Nej | N/A |
| 2 | MR hoved | Moderat diffuse leukoaraiosis og parenkymalt volumen tab, mere udtalt i både frontal-lapper., | Nej | N/A |
| 3 | MR og CT af hoved | Kronisk ret MCA område myokardieinfarkt med frontal-temporal lobe encephalomalacia og gliosis og Wallerian degeneration af hjernestammen. Små mængder associerede blodprodukter i området med kronisk infarkt. Mild spredt leukoaraiose. Moderat-fremtrædende cerebral parenkymalt volumentab. Højre subinsular encephalomalacia periventrikulær hypoattenuation og dystrofisk forkalkning., | Ja | EEG viser mild diffuse uspecifikke baggrund aftagende (klasse 1 dysrhythmia). Der var ingen potentielt epileptogen aktivitet under optagelsen. |
| 4 | MR hoved | Negative | Ja | EEG viser nogle milde diffuse uspecifikke opbremsning af baggrund og overdreven beta. Ingen potentielt epileptogen aktivitet var til stede under vågen-eller søvnoptagelserne., Dysrytmi grad 1 generaliseret. Optagelsen under vågenhed indeholder 9 h.alfa-aktivitet over de bageste hovedområder. Nogle milde generaliseret opbremsning og stigning i beta ses. Der forekom ingen unormal aktivitet under fotisk stimulering. |
| 5 | MR hoved | Kronisk ret corona radiata lacunar infarkt med tilhørende hemosiderin. Mild leukoaraiose. Mild generaliseret cerebral og cerebellar volumen tab med tilsvarende dilatation af det ventrikulære system., | Ja | EEG viser nogle milde diffuse uspecifikke opbremsning i baggrunden. Selvom patienten var intermitterende døsig under hele optagelsen, var den milde afmatning også til stede i tider med relativ årvågenhed. Ingen potentielt epileptogen aktivitet var til stede under vågen-eller søvnoptagelserne., |
| 6 | MR hoved | 2-3 små foci af T2 signal i subkortikale hvide substans af begge hjernehalvdele, sandsynligvis iskæmisk eller degenerative.,n=”1″ colspan=”1″>N/A | Nej | N/A |
| 9 | CT af hoved | Negative | Nej | N/A |
| 10 | MR hoved | Progression i de tidligere bilaterale cerebral hemisfære infarkter, der involverer både frontal-lapper fortil, både occipital lapper, og den højre posteriore frontal-forreste parietallapperne., Komplet trombose af den overlegne sagittale sinus. MR viser også uregelmæssighed af begge tværgående bihuler, venstre større end højre, hvilket kan repræsentere forlængelse af tromben i de tværgående og måske sigmoid bihuler. Ny kortikal forstærkning i et gyriformmønster, der findes i de frontale og occipitale lobes bilateralt og i begge parietale lobes. | Ja | Den bærbare EEG viser en moderat grad af uspecifikke aftagende over bitemporal hoved regioner., Disse fund er i overensstemmelse med en fokal forstyrrelse af cerebral funktion eller fokal læsion, der involverer disse regioner. |
| 11 | MR hoved | Iskæmisk lille fartøj sygdom i begge hjernehalvdele, uden fokalt begrænset udbredelse, eller intrakraniel paramagnetiske modtagelighed effekt. Generaliseret cerebralt og cerebellært volumen tab., | Nej | N/A |
| 12 | MR hoved | Normal sort laterale ventrikel asymmetri. | Nej | N/A |
aAbbreviations: CT, computertomografi; EEG, elektroencefalogram; MCA, midt cerebral arterie.
TABEL 2., Neuroradiologi og Elektroencefalogram Findingsa
Neuroradiologisk data var tilgængelige for 11 ud af de 12 patienter (Tabel 2). Syv af de 11 (64%) patienter med neuroimaging viste tegn på bilaterale eller højre sidede halvkuglelæsioner. Fire patienter (36%) udstillet ændringer i deres pandelapperne, herunder bilaterale leukoaraiosis og volumen tab, højre-sidet hvid substans hyperintensities på T2, ret-sidet encephalomalacia, og højre-sidet infarkter. Fire (36%) demonstrerede generaliseret volumentab ved billeddannelse., Tre (27%) personer havde store vaskulære læsioner, herunder en ret kronisk midten cerebral arterie (MCA) infarkt, en kronisk ret corona radiata infarkt, og en med overlegen sagittal sinus trombose med deraf følgende bilaterale frontale og occipital lap infarkter (Figur 1).
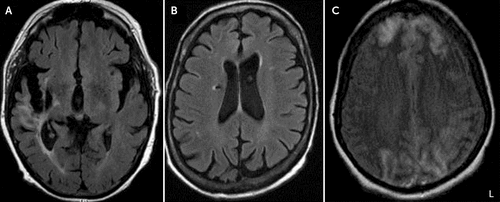
FIGUR 1., Aksial Hjernescanninger at Fremhæve Områder af Store Vaskulære Læsioner i Tre Patienter Med Cotard Delusionsa
billedet viser store vaskulære læsioner i tre patienter med Cotard illusion, herunder en kronisk højre-midt cerebral arterie område myokardieinfarkt med frontal-temporal lobe encephalomalacia og gliosis i patient-3 (A), som er en kronisk ret corona radiata lacunar infarkt med tilhørende hemosiderin i patient 5, litra B), og bilaterale cerebral hemisfære infarkter, der involverer både frontal-lapper fortil og både occipital lapper i patient-10 (C). L=venstre side af billedet.,
Eleven ud af 12 patienter, der modtog behandling, og alle 11 oplevet en forbedring og/eller opløsning af Cotard vrangforestillinger (Tabel 1). Behandlinger, der anvendes i patienter, der indgår elektrokonvulsiv terapi (ECT), psykoterapi, adfærdsterapi, anxiolytika (buspirone), antidepressiva (citalopram), antipsykotika (risperidon, quetiapin, lurasidone, og lithium) antikonvulsiva (valproat, lacosamide, og lamotrigin), beroligende midler (clonazepam og lorazepam), rehydrering terapi, og fjernelse af ulovlige stoffer., Respons på ECT var variabel med hensyn til antal behandlinger (område: 1-8) og tilsætning af farmakoterapi (tabel 1). Hos et flertal af patienterne involverede farmakologisk behandling flere klasser af lægemidler (for eksempel Lora .epam plus valproinsyre plus risperidon) (Se tabel 1).
Diskussion
Cotard vrangforestillinger blev rapporteret hos patienter over et relativt bredt spektrum af neurologiske, psykiatriske og medicinske lidelser i denne undersøgelse. Interessant nok var der en kønsfornemmelse for mænd., Medianalderen for berørte personer var 52, hvilket står i kontrast til den tidligere foreslåede ID.om, at Cotards syndrom primært er en ældres tilstand.12
Tidligere publikationer om emnet Cotard har vist en association med hovedpine,2 anfald,5 sagittal sinus trombose,8 cerebral atrofi,4 encephalopati,1 myokardieinfarkt,7 catatonia,13,14 og Capgras syndrom,7,11, som vi har bekræftet., Derudover identificerede vi andre potentielle diagnostiske foreninger, der ikke tidligere er rapporteret, herunder dehydrering, steroidpsykose og supranukleær parese og/eller amantadinpsykose. Det er dog vigtigt at bemærke, at patienten præsenterer sig med Cotard vrangforestillinger i den indstilling, der er på dehydrering-induceret psykose, der tidligere er blevet dokumenteret diagnoser af paranoid skizofreni og delusional parasitosis, og en historie af opiat-og benzodiazepam afhængighed., Ikke desto mindre reagerede patientens vrangforestillinger på væskeoplivning, hvilket styrker ideen om dets mulige involvering i patofysiologien.
amantadin har vist sig at inducere psykose og mani i litteraturen, men det er ikke tidligere rapporteret hos dem, der præsenterer Cotard-vrangforestillinger.15,16 det samme gælder for dehydrering-relateret hyponatremia17 og kortikosteroid brug.18
et flertal (64%) af patienterne præsenterede med højre-eller bilaterale ændringer., Dette er et vigtigt fund, der tilføjer den voksende litteratur om vildledende misidentification syndromer (DMSs), hvorunder nogle hævder, at Cotards syndrom falder.19 Desuden har undersøgelser vist tendenser til øget bilateral cerebral atrofi og median frontallappen atrofi især i patienter, der er diagnosticeret med Cotard ‘ s.20 Vi har også fundet de hyppigst ramte region var frontallappen (36% bilateralt eller højre-sidet), selv om andre områder, der var involveret, så godt. Bilateral cerebral atrofi blev fundet hos fire ud af 11 patienter (36%)., Vaskulære læsioner syntes at være den mest almindelige ændring set, især på højre side; dette stemmer overens med resultaterne af flere rapporter.3,7,8
højre frontal skade er rapporteret hos dem med vildledende forkert identifikation.19,21,22 Cotards syndrom falder ind under kategorien hypofamiliarity vrangforestillinger af selv i form af DMSs.19 En” to-hit ” – hypotese er blevet foreslået for DMSs, hvor det første hit producerer unormal opfattelse, og det andet hit fører til persistens af den unormale opfattelse på trods af at den fremlægges bevis for det modsatte.,19 af patofysiologien af nogle af disse identificerede syndromer indebærer afbrydelser i de neurale kredsløb, der er involveret i opfattelsen af selvet, med potentielle forklaringer citerer, at DMSs, især hypofamiliarity vrangforestillinger, er en følge af en manglende evne til at knytte opfattelser af eksterne eller miljømæssige stimuli med internt genereret selvbiografiske erindringer.,19,23 Undersøgelser nævner, at en dyb rigtige frontale læsioner, der kan forstyrre den anatomiske sammenhæng mellem det timelige og det limbiske regioner og beskadiget frontallappen; denne afbrydelse kan medføre en forstyrrelse i fortrolighed af selvstændige, personer, steder, genstande og så videre, og forekomsten af frontallappen skade, kan føre til problemer med at løse den kognitive konflikt.22 læsioner specifikt af den ikke-dominerende halvkugle er også blevet impliceret i Cotards syndrom,24 hvilket indikerer, at resultaterne af ændringer i den ikke-dominerende halvkugle faktisk kan være signifikante., Desuden har DMSs vist sig samtidig at forekomme i tidligere publiceret litteratur.19 vi så også dette hos vores patient, der præsenterede både Capgras og Cotard vrangforestillinger, som begge er klassificeret som hypofamiliarity syndromer.19
med hensyn til behandlingsmetoder har både ECT og farmakoterapi vist sig at være effektive til bekæmpelse af Cotards syndrom i litteraturen.,3,21,25 En tidligere undersøgelse vist øget dopamin receptor binding i en patient præsenterer sig med Cotard s,26 som styrket sammenhængen mellem skizofreni og Cotard ‘ s syndrom via dopamin hypotesen. Dermed effektiviteten af dopamin-antagonister såsom risperidon og quetiapin og selektive serotonin reuptake hæmmere (Ssri), såsom citalopram (som også har vist sig at reducere dopamin i hjernen) i denne tilstand kan let forklares.,27 i en lignende vene er amantadin en dopaminreceptoragonist, som potentielt kan forklare den resulterende psykose og vrangforestillinger hos patient 11.
den generelle tilgang til behandling involverede behandling af den underliggende medicinske eller neuropsykiatriske sygdom i alle tilfælde. Vores undersøgelse peger også på den potentielle fordel ved adfærds-og psykoterapi i behandlingen af Cotards syndrom, når det bruges i forbindelse med farmakoterapi., De mange behandlingsmetoder, der er vist at være effektive til at lindre symptomer på Cotards syndrom i denne undersøgelse, er lovende, fordi de bekræfter, at vildfarelsen ofte er let at bekæmpe med let tilgængelige behandlinger.
Begrænsninger af denne undersøgelse inkluderer en relativt lille kohort, selvom dette er en sjælden vildfarelse og ufuldstændig opfølgningsinformation for nogle patienter. Også med hensyn til neuroimaging gennemgik tre af de 12 patienter ikke MR, hvilket desværre er en uundgåelig begrænsning i en retrospektiv undersøgelse som denne., Derfor er multicenter, potentielle, klinisk-anatomiske og funktionelle billeddannelsesundersøgelser nødvendige for at bestemme den anatomiske eller netværksforstyrrelse, der tegner sig for denne usædvanlige, men interessante vildfarelse.
forfatterne rapporterer ingen økonomiske forhold til kommercielle interesser.,
1 Ramirez-Bermudez J, Aguilar-Venegas LC, Crail)-Melendez D, et al. Cotard syndrom hos neurologiske og psykiatriske patienter. J Neuropsykiatri Clin Neurosci 2010; 22:409–416Link, Google Scholar
2 Bhatia MS, Agrawal S, Malik SC: Cotard ‘ s syndrom i migræne (en case-rapport). Indisk J Med Sci 1993; 47: 152-153Medline, Google Scholar
3 Pere.DL, Fuchs BH, Epstein J: et tilfælde af Cotard syndrom hos en kvinde med højre subdural blødning., J Neuropsykiatri Clin Neurosci 2014; 26:E29–E30Link, Google Scholar
4 Chatterjee SS, Mitra S: “jeg kan ikke eksistere”—Cotard syndrom i insular cortex atrofi. Biol Psykiatri 2015; 77:e52–e53Crossref, Medline, Google Scholar
5 Drake MIG Jr: Cotard ‘ s syndrom og tindingelappen epilepsi. J Psychiatr Univ Ott 1988; 13:36–39Medline, Google Scholar
6 Gardner-Thorpe-C, Pearn J: Cotard syndrom. Rapport fra to patienter: med en gennemgang af det udvidede spektrum af “D .lire des nggations.,”Eur J Neurol 2004; 11:563–566Crossref, Medline, Google Scholar
7 Sottile F, Bonanno L, Finzi G, et al. Cotard og Capgras syndrom efter iskæmisk slagtilfælde. J Slagtilfælde Cerebrovasc Dis 2015; 24:e103–e104Crossref, Medline, Google Scholar
8 Hu WT, Diesing TS, Meissner jeg: Cotard ‘ s syndrom hos en patient med overlegen sagittal sinus trombose. Biol psykiatri 2006; 56: 263SGoogle Scholar
9 Bhatia MS: Cotards syndrom i parietal lobe tumor., Indian Pediatr 1993; 30:1019–1021Medline, Google Scholar
10 Factor SA, Molho ES: Threatening auditory hallucinations and Cotard syndrome in Parkinson disease. Clin Neuropharmacol 2004; 27:205–207Crossref, Medline, Google Scholar
11 Butler PV: Diurnal variation in Cotard’s syndrome (copresent with Capgras delusion) following traumatic brain injury. Aust N Z J Psychiatry 2000; 34:684–687Crossref, Medline, Google Scholar
12 Berrios GE, Luque R: Cotard’s delusion or syndrome? a conceptual history., Compr Psykiatri 1995; 36:218–223Crossref, Medline, Google Scholar
13 Basu En, Singh S, Gupta R, et al.: Cotard syndrom med katatoni: unik kombination. Indisk J Psychol Med 2013; 35:314–316Crossref, Medline, Google Scholar
14 Weiss C, Santander J, Torres R: Catatonia, neuroleptisk malignt syndrom, og Cotard syndrom i en 22-årig kvinde: en case-rapport. Case Report Psychiatry 2013; 2013: 452646Crossref, Medline, Google Scholar
15 Smith EJ: Amantadine-induceret psykose hos en ung sund patient., Am J Psychiatry 2008; 165:1613Crossref, Medline, Google Scholar
16 Borison RL: Amantadine-induced psychosis in a geriatric patient with renal disease. Am J Psychiatry 1979; 136:111–112Crossref, Medline, Google Scholar
17 Singh RK, Chaudhury S: Hyponatremia-induced psychosis in an industrial setting. Ind Psychiatry J 2009; 18:137–138Crossref, Medline, Google Scholar
18 Siddiqui Z, Ramaswamy S, Petty F: Quetiapine therapy for corticosteroid-induced mania., Can J Psychiatry 2005; 50:77–78Crossref, Medline, Google Scholar
19 Darby R, Prasad S: Lesion-related delusional misidentification syndromes: a comprehensive review of reported cases. J Neuropsychiatry Clin Neurosci 2016; 28:217–222Link, Google Scholar
20 Joseph AB, O’Leary DH: Brain atrophy and interhemispheric fissure enlargement in Cotard’s syndrome. J Clin Psychiatry 1986; 47:518–520Medline, Google Scholar
21 Debruyne HPM, Peremans K, Audenaert K: Cotard’s syndrome., Mind Brain 2011; 2: 67-72Google Scholar
22 Feinberg TE, Keenan JP: det tabte selv: patologier i hjernen og identiteten. Oxford, storbritannien, Oxford University Press, 2005Crossref, Google Scholar
23 Visselig, RR, Caplan D: “Cat-gras” delusion: en unik fejlidentifikation syndrom og en ny forklaring. Neurocase 2016; 22:251–256Crossref, Medline, Google Scholar
24 McKay R, Cipolotti L: Attributional style i en sag af Cotard illusion., Conscious Cogn 2007; 16:349–359Crossref, Medline, Google Scholar
25 Grover S, Shah R, Ghosh A: Electroconvulsive therapy for lycanthropy and Cotard syndrome: a case report. J ECT 2010; 26:280–281Crossref, Medline, Google Scholar
26 De Risio S, De Rossi G, Sarchiapone M, et al.: A case of Cotard syndrome: (123)I-IBZM SPECT imaging of striatal D(2) receptor binding. Psychiatry Res 2004; 130:109–112Crossref, Medline, Google Scholar
27 Kaneko F, Kawahara Y, Kishikawa Y, et al.,: Langsigtet citalopram-behandling ændrer stressresponserne i de kortikale dopamin-og noradrenalinsystemer: rollen af kortikale 5-HT1A-receptorer. Int J Neuropsychopharmacol 2016; 19:pyw026Crossref, Medline, Google Scholar